Терапия №1 (11) / 2017
Антибактериальная терапия обострений ХОБЛ: назначать нельзя не назначать
ФГБОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова», кафедра госпитальной терапии №2, г. Москва
В статье обсуждаются вопросы стратегии и тактики антибактериальной терапии у больных с обострением хронической обструктивной болезни легких (ХОБЛ). Наличие инфекционных и неинфекционных обострений требует индивидуализированного подхода при решении вопроса о назначении антибактериального препарата (АП). В большинстве случаев инфекционные обострения вызываются бактериальными патогенами, реже вирусами. Выбор АП базируется на антимикробной активности против ключевых бактериальных возбудителей обострений, минимальном риске антибиотикорезистентности, оптимальной фармакокинетике, безопасности. Эффективность АП установлена в плацебо-контролируемых исследованиях у больных с тяжелыми инфекционными обострениями ХОБЛ. При оценке эффективности АП у больных с обострениями ХОБЛ основным критерием является длительность безрецидивного периода, что определяется эрадикационной способностью АП.
Пусть читатель не удивляется отсутствию запятой в названии статьи. Это символизирует нерешенность проблемы и сохраняющуюся неоднозначность похода к антибактериальной терапии обострений хронической обструктивной болезни легких (ХОБЛ). Если у больных острым бронхитом (в подавляющем большинстве случаев вызванным вирусной инфекцией), согласно имеющимся рекомендациям, не требуется назначения антибактериальных препаратов (АП), а при пневмонии (преимущественно – бактериальное воспаление) подобный вопрос вообще не возникает, то при обострениях хронического бронхита (ХБ) (как самостоятельного заболевания, так и в рамках ХОБЛ) подход к назначению АП является неоднозначным. Этот подход и станет предметом обсуждения в данной статье.
Назначать или не назначать АП больным с обострением ХОБЛ?
Этот вопрос долгое время звучал отнюдь не риторически, поскольку хорошо известно, что многие обострения ХОБЛ регрессируют на фоне традиционной фармакотерапии (бронхолитики, мукоактивные препараты), либо спонтанно, без назначения АП. Более того, было показано, что после купирования обострения в мокроте у больных ХОБЛ продолжали выявляться микробные патогены. О неоднозначности подхода к назначению АП при обострениях ХОБЛ свидетельствуют названия некоторых публикаций: «Необходимы ли антибиотики при обострении хронического бронхита? Нет» [1], «Антибактериальная терапия обострений ХОБЛ. На пользу, небезразлично, вредно» [2], «Должны ли вы рассмотреть вопрос о назначении антибиотиков при нетяжелом обострении ХОБЛ?» [3]. С целью ответа на вопрос об оправданности и целесообразности назначения АП больным с обострением ХОБЛ были проведены серии плацебо-контролируемых исследований, в наибольшей степени отвечающие принципам доказательной медицины. Этическая сторона дизайна этих исследований оказалась не столь актуальной, поскольку АП не рассматривались в то время в качестве жизненно необходимых лекарственных препаратов при лечении больных с обострениями ХОБЛ.
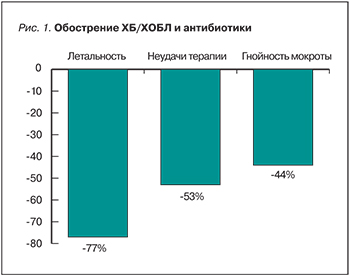 В одном из первых мета-анализов плацебо-контролируемых исследований эффективности АП у больных ХОБЛ, выполненных с 1957 г. по 1992 г., было показано незначительное, но статистически достоверное превосходство АП по сравнению с плацебо [4]. Позиции АП в лечении обострений ХОБЛ укрепились после мета-анализа 11 исследований, проведенных почти за 30-летний период (1965–1992 гг.). Было показано, что АП снижают летальность в первые 30 дней от начала лечения и число неудач в лечении больных с обострением ХОБЛ. Преимущества АП заключались в снижении летальности пациентов с обострением ХОБЛ на 77%, менее частых неудач в лечении (53%) и уменьшении степени гнойности мокроты (44%) (рис. 1) [5].
В одном из первых мета-анализов плацебо-контролируемых исследований эффективности АП у больных ХОБЛ, выполненных с 1957 г. по 1992 г., было показано незначительное, но статистически достоверное превосходство АП по сравнению с плацебо [4]. Позиции АП в лечении обострений ХОБЛ укрепились после мета-анализа 11 исследований, проведенных почти за 30-летний период (1965–1992 гг.). Было показано, что АП снижают летальность в первые 30 дней от начала лечения и число неудач в лечении больных с обострением ХОБЛ. Преимущества АП заключались в снижении летальности пациентов с обострением ХОБЛ на 77%, менее частых неудач в лечении (53%) и уменьшении степени гнойности мокроты (44%) (рис. 1) [5].
Снижение частоты неудач лечения пациентов с тяжелым обострением ХОБЛ, получавших АП, было зарегистрировано в более позднем исследовании, что явилось существенным аргументом в пользу назначения АП у данной категории больных [6]. После того как по данным плацебо-контролируемых исследований были показаны очевидные преимущества АП, особенно у больных с тяжелым обострением ХОБЛ, основной практический вопрос заключался в том, каким пациентам назначение АП будет способствовать лучшим результатам лечения (купирования обострения).
Каким больным с обострением ХОБЛ назначать АП?
Ответ на этот вопрос должен определяться ролью инфекции как этиологически значимого фактора в возникновении обострений ХОБЛ. Имеющиеся к настоящему времени исследования свидетельствуют о том, что бактериальная инфекция занимает около 50% в структуре причин обострений заболеваний [7]. В многоцентровом исследовании [8] в половине образцов мокроты больных с обострением ХОБЛ с помощью использования полимеразноцепной реакции (ПЦР) выявлялось 2 бактериальных патогена или более и только у 5% пациентов не удалось выделить микроорганизмы ни культуральным, ни генетическим методом.
Роль инфекции в патогенезе и течении ХОБЛ рассматривается в многочисленных исследованиях с различных позиций. Согласно дефиниции ХОБЛ является хроническим воспалительным заболеванием, развивающимся в результате воздействия экологических факторов (пыль, газы и др.). Возникающий при этом воспалительный процесс нарушает систему местной защиты (мукоцилиарный клиренс, гуморальный и клеточный иммунитет), что способствует повышенной колонизации микроорганизмами слизистых бронхиального дерева. С этого момента инфекция становится одним из патогенетических звеньев течения ХОБЛ и факторов обострений заболевания. В свою очередь, каждое обострение усугубляет воспалительный процесс за счет гиперпродукции провоспалительных цитокинов, энзимов под влиянием продуктов жизнедеятельности микроорганизмов и способствует прогрессированию ХОБЛ.
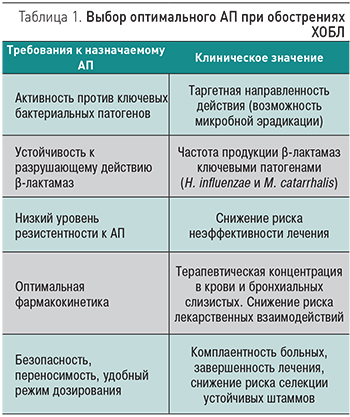 Инфекционное обострение ХОБЛ следует рассматривать как декомпенсацию респираторного статуса вследствие превышения порога микробной нагрузки респираторных слизистых, проявляющуюся усилением одышки, увеличением объема и гнойно...
Инфекционное обострение ХОБЛ следует рассматривать как декомпенсацию респираторного статуса вследствие превышения порога микробной нагрузки респираторных слизистых, проявляющуюся усилением одышки, увеличением объема и гнойно...












