Фарматека №10 / 2021
Антибактериальная терапия внебольничной пневмонии: что нового?
Российская медицинская академия непрерывного профессионального образования, Москва, Россия
Внебольничная пневмония (ВП) остается распространенным и потенциально жизнеугрожающим заболеванием. Доступность новых антибиотиков открывает возможности для расширения эмпирической терапии больных ВП, вызываемой лекарственно устойчивыми возбудителями. Однако при этом необходимо убедиться в том, что новые антибиотики эффективны и хорошо переносятся пациентами, а также в том, что их применение целесообразно с точки зрения минимизации риска развития антибиотикорезистентности. Успех лечения ВП зависит от неотложного применения антибиотиков, эффективных в отношении вероятных возбудителей, врачи должны учитывать тяжесть течения заболевания и преобладающие региональные особенности антибиотикорезистентности в процессе выбора соответствующей лечебной тактики.
Введение
Внебольничная пневмония (ВП) остается распространенным и потенциально жизнеугрожающим заболеванием. Так, число летальных исходов от пневмонии и ее осложнений превышает число больных, умерших от туберкулеза, СПИДа, инфекционного эндокардита и менингита вместе взятых [1, 2]. Ежегодно только в пяти европейских странах (Великобритания, Франция, Италия, Германия, Испания) диагностируется около 3 млн случаев заболевания, а в США эта цифра достигает 5–6 млн [3, 4]. В России (согласно расчетным данным) общее число больных ВП в возрасте ≥18 лет превышает 1,5 млн человек в год [5].
Не вызывает сомнений тот факт, что своевременное и эффективное управление ВП, а именно: а) проведение рентгенографии органов грудной клетки в течение первых 4 часов после клинического дебюта/обращения за медицинской помощью; б) ранняя и адекватная антибактериальная терапия (АБТ), охватывающая основные возбудители заболевания; в) целенаправленное выявление пациентов, нуждающихся в респираторной и гемодинамической поддержке и, таким образом, требующих ведения в отделении интенсивной терапии; г) оценка неблагоприятного прогноза с использованием соответствующих прогностических шкал, связывают с улучшением исходов заболевания [6]. Ну а, поскольку успех лечения ВП зависит от неотложного применения антибиотиков, эффективных в отношении вероятных возбудителей, врачи должны учитывать тяжесть течения заболевания и преобладающие региональные особенности антибиотикорезистентности в процессе выбора соответствующей лечебной тактики. При этом важный вопрос в процессе достижения эффективного управления ВП заключается в том, являются ли существующие антибиотики адекватным «инструментом» лечения и существует ли потребность в новых противомикробных препаратах [7, 8]? Ответ на этот вопрос тем более важен, что по свидетельству современных эпидемиологических исследований стартовая АБТ, не обладающая активностью в отногении микробов-возбудителей (т.н. неадекватная эмпирическая АБТ), корреспондирует с большей смертностью среди больных ВП [9, 10]. Причины же неадекватной АБТ состоят в первую очередь в неспособности охватить конкретный возбудитель ВП или предполагают «участие» в патологическом процессе бактериального патогена, устойчивого к предписанному режиму лечения [11–13].
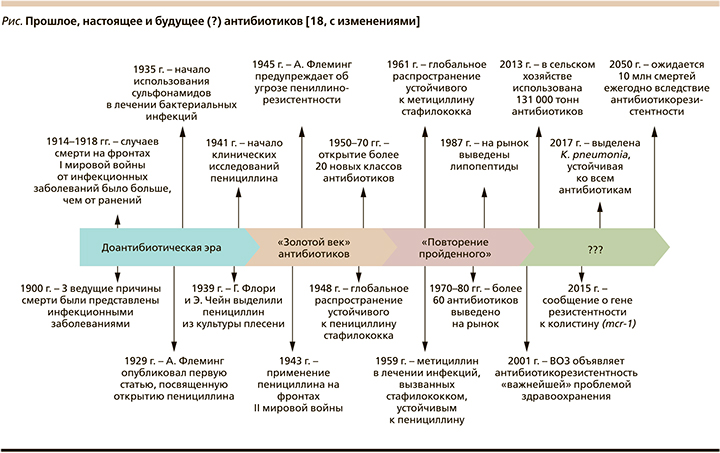
Открытие новых антибиотиков является чрезвычайно сложной задачей [14, 15]. Во всех других областях медицины существует положительная корреляция между накопленными знаниями и открытием новых лекарственных средств. Эта, казалось бы, очевидная связь парадоксальным образом перевернута для антибиотиков. Когда-то эта область переживала «золотую эру» открытий, начатую исследованиями Selman Waksman (Lewis, 2012), показавшего способность почвенных актиномицетов ингибировать зоны роста тестируемых микробов на чашке Петри [16]. Это привело к открытию стрептомицина [17], а затем за относительно короткий срок последовало открытие и других основных классов антибиотиков (см. рисунок). Впрочем, «золотая эра» закончилась довольно резко в начале 1960-х гг., как раз когда начали накапливаться знания о механизмах действия антибиотиков и природе антибиотикорезистентности. Некогда надежная платформа S. Waksman теперь все чаще открывала известные соединения – аминогликозиды, тетрациклины, β-лактамы, хлорамфениколы и макролиды. Примерно в то же время были достигнуты значительные успехи и в открытии синтетических противомикробных препаратов (изониазид, пиразинамид, этамбутол, метронидазол, фторхинолоны), а позже и превращение соединений узкого спектра действия против грамположительных видов в антибиотики широкого спектра действия (пенициллин →ампициллин; эритромицин →азитромицин) и аналоги, активные в отношении резистентных патогенов [19].
В ...












