Фарматека №1 / 2020
Диагностика и возможности терапии острого гастроэнтерита у детей
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, кафедра поликлинической и неотложной педиатрии педиатрического факультета, Москва, Россия
В настоящее время проблема острых гастроэнтеритов остается довольно значимой в клинической практике врачей первичного звена (педиатров). В России в структуре заболеваемости острые кишечные инфекции занимают второе место после респираторных вирусных инфекций. Для всех вариантов острого гастроэнтерита характерно развитие определенных патогенетических стадий в зависимости от вида возбудителя. Отсюда и различие в клинических проявлениях болезни. Врачам первичного звена важно знать основные диагностические алгоритмы, утвержденные стандартами ВОЗ и Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (ESPGHAN). В терапии острого гастроэнтерита ведущее место занимает борьба с обезвоживанием и предупреждение развития критичеких состояний, связанных с ним. Рутинное назначение антибактериальных препаратов не рекомендуется. Также с осторожностью следует относиться к назначению противорвотных средств и лоперамида. В то же время пробиотическая терапия показала хорошие результаты в лечении гастроэнтеритов.
Эпидемиология
В современных условиях острые кишечные инфекции (ОКИ) у детей остаются достаточно актуальной медицинской проблемой. По данным ВОЗ, у детей ежегодно в мире регистрируется около 1,7 млрд случаев острой диареи, и от нее умирают 525 тыс. в возрасте до пяти лет. Каждый ребенок до 5-летнего возраста переносит хотя бы один эпизод ОКИ [1]. В России в структуре инфекционной заболеваемости ОКИ по-прежнему занимают существенное место, второе после острых респираторных вирусных инфекций [2]. В частности, зафиксировано 25 млн амбулаторных визитов к врачу в год по поводу ротавирусной инфекции. Это значит, что каждый пятый ребенок хотя бы раз в год посещает врача по поводу гастроэнтерита, причем один из 60–65 детей ежегодно попадает в стационар с этим заболеванием. Дети первых 5 лет жизни наиболее часто болеют ротавирусными гастроэнтеритами, причем около 5% всех смертей детей до 5 лет вызвано ротавирусом [3]. Среди причин детской инфекционной летальности ротавирусная инфекция находится на 3-м месте после пневмококковой инфекции и кори.
В США на долю острого гастроэнтерита (ОГЭ) приходится около 10% (220 тыс.) детских госпитализаций, более 1,5 млн посещений поликлиник и около 300 случаев смерти детей в возрасте до 5 лет в год [4].
Этиология
Этиологическим фактором инфекционного гастроэнтерита могут выступать различные агенты: бактериальные, вирусные или протозойные. Бактериальными агентами могут быть представители родов Salmonella, Shigella, патогенные штаммы Escherichia coli, Campylobacter, Staphylococcus, Klebsiella и др. Возбудителями вирусных ОКИ являются ротавирусы групп А и С, норо-, астро-, аденовирусы F, сапо-, бокавирусы, вирусы аичи, парэхо-, коронавирусы и др. По данным исследований, от 50 до 80% случаев ОКИ у детей обусловлено ротавирусами группы А и норовирусами 2-го генотипа [5–7]. В России частота ротавирусного гастроэнтерита в структуре заболеваемости ОКИ составляет 7–35%, среди детей до 3 лет превышает 60% [8].
Наиболее частые кишечные патогены в зависимости от возраста в Европейском регионе [9]:
- младше 1 года: рота-, норо-, аденовирусы, сальмонелла;
- 1–4 года: рота-, норо-, аденовирусы, сальмонелла, кампилобактор, иерсиния;
- старше 5 лет: ротавирусы, сальмонелла, кампилобактор.
Для выработки оптимальной тактики диагностики и лечения важно понимать патогенез развития ОКИ у детей (табл. 1).
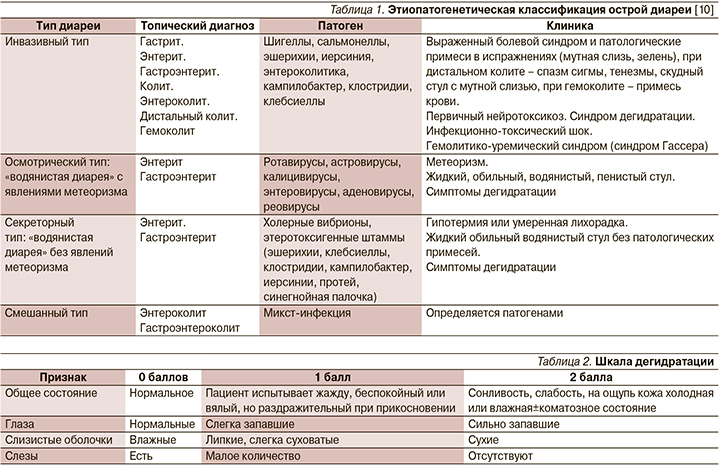
Как уже сказано выше, самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2–3 лет. Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой.
Клиническая оценка обезвоживания у детей
Существуют следующие анатомо-физиологические особенности у детей, предрасполагающие к дегидратации [11]:
- высокая потребность в воде;
- большие физиологические потери воды (дыхание, потоотделение, мочеиспускание);
- низкий резерв белков, углеводов (внутриклеточный гомеостаз) из-за роста организма;
- слабость адаптивных механизмов (приспособительные реакции – патологические).
- физиологическая незрелость печени, почек, легких, кишечника, ретикулоэндотелиальной системы (недостаточность детоксикации);
- повышенная чувствительность сосудистых стенок клеточных мембран к кислородному голоданию.
Для оценки степени дегидратации традиционно ориентируются на дефицит жидкости в процентах по отношению к массе тела в соответствии с критериями ВОЗ [12]:
- <5% – нет признаков обезвоживания;
- 5–10% – умеренная степень обезвоживания;
- >10% – обезвоживание в тяжелой форме.
Также существует клиническа...












