Терапия №8 / 2020
Клиническое наблюдение пациента молодого возраста с ожирением и COVID-19-ассоциированным поражением легочной ткани
ФГАОУ ВО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Минздрава России, г. Москва
COVID-19 инфекция – актуальная проблема современной медицины из-за высокой контагиозности и частого развития у лиц молодого возраста. Представлено клиническое наблюдение пациента 38 лет с ожирением, жалобами на сухой кашель, повышением температуры тела до 38,5 ºC, чувством нехватки воздуха, выраженной общей слабостью, у которого был контакт с больным COVID-19 и подтвержден диагноз двусторонней полисегментарной пневмонии, связанной с COVID-19, средней степени тяжести. На примере рассмотренного клинического случая обсуждается выбор эффективной терапии.
На сегодняшний день имеются многочисленные наблюдения, научные статьи и метаанализы, посвященные клиническим особенностям течения коронавирусной болезни 2019 (COVID-19) [1–5]. Ниже представлен клинический случай среднетяжелого течения этой инфекции у пациента молодого возраста. Важным аспектом является тот факт, что это одно из первых наблюдений пациента с COVID-19-ассоциированным поражением легочной ткани и выбором терапии, показанной и рекомендованной в марте 2020 г.
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
Пациент, 38 лет, с индексом массы тела (ИМТ) 30,4 кг/м2 поступил в клинику в марте 2020 г. с подозрением на внебольничную пневмонию, дыхательную недостаточность (ДН) 2 ст.
Жалобы: редкий сухой кашель, неприятные ощущения в глотке, повышение температуры тела до 38,5 °C, чувство нехватки воздуха, выраженная общая слабость.
История заболевания: считает себя больным в течение 7 дней, когда впервые почувствовал общую слабость. На 3-й день после появления симптомов отметил повышение температуры тела до 38,3 °C, самостоятельно начал принимать осельтамивир по 75 мг 2 раза/сут, с положительным эффектом: температуры тела снизилась до 37,2 °C, улучшилось общее самочувствие. Однако через 3 дня больной отметил резкое повышение температуры тела до 38,5 °C и чувство нехватки воздуха, в связи с чем был госпитализирован в терапевтическое отделение для дообследования и лечения.
Анамнез жизни: перенесенные заболевания и травмы – гепатит С.
Лекарственный и аллергический анамнез: не отягощен. Алкоголь не употребляет, не курит.
Семейный анамнез: женат, 2 детей, мать (сахарный диабет 2 типа).
Эпидемиологический анамнез: за последние 2 мес за границу не выезжал. Контактировал (за 2 нед до появления первых симптомов) с коллегой – мужчиной 26 лет, который, со слов пациента, имел подтвержденный COVID-19 с летальным исходом. На работе COVID-19 (+) у 5 человек.
Состояние при поступлении: средней степени тяжести. Сознание ясное. Лимфатические узлы, доступные пальпации, не увеличены, подвижны, безболезненны. Дыхание через нос свободное. Частота дыхания (ЧД) 19/мин. Аускультация легких: дыхание c жестким оттенком, хрипы явно не выслушиваются (аускультация затруднена в связи с СИЗ). При проведении пульсоксиметрии SaO2 = 95% на атмосферном воздухе.
Органы кровообращения: тоны сердца приглушены, ритм правильный. Артериальное давление (АД) на правой руке 120/80 мм рт.ст., на левой – 115/80 мм рт.ст. Частота сердечных сокращений (ЧСС) 88 уд./мин.
Органы пищеварения: аппетит сохранен. Живот при пальпации мягкий, безболезненный во всех отделах. Печень пальпируется по краю реберной дуги, край гладкий, ровный. Размеры по Курлову 10–9–8 см. Стул оформлен, ежедневный.
При лабораторном обследовании выявлено: повышение количества лейкоцитов – 12,44×109 (норма 4–9), нейтрофилов – 85,3% (норма 48–78), сегментоядерных нейтрофилов – 64 (норма 47–72), C-реактивного белка (СРБ) – 11,0 мг/л (норма 0,0–5,0), D-димера – 696 нг/мл (0–500), моноцитов – 8,3% (3–11), лимфоцитов – 6,3% (19–37), тромбоцитов – 143×109 (120–380). Прокальцитонин в пределах нормы – 0,02 нг/мл (норма 0,00–0,06).
Проведен соскоб со слизистой на ПроРНК коронавируса SARS-CoV-2, тест положительный.
Учитывая жалобы пациента на редкий сухой кашель, неприятные ощущения в глотке, повышение температуры тела до 38,5 °C, чувство нехватки воздуха, выраженную общую слабость, данные эпиданамнеза, лабораторных обследований, проведенных в стационаре (лейкоцитоз, нейтрофилез, повышение уровня СРБ) и положительный тест ПЦР на ПроРНК коронавируса SARS-CoV-2, пациенту, согласно местному протоколу лечения, рекомендована следующая терапия:
- кларитромицин по 500 мг 2 раза/сут внутрь;
- амброксол по 30 мг 3 раза/сут внутрь;
- осельтамивир по 75 мг 2 раза/сут внутрь (продолжить);
- ибупрофен по 200 мг 2 раза/сут внутрь;
- рабепразол по 20 мг 1 раз/сут внутрь;
- амоксициллин/клавулановая кислота по 1000 мг на 200 мл NaCl 2 раза/сут внутривенно.
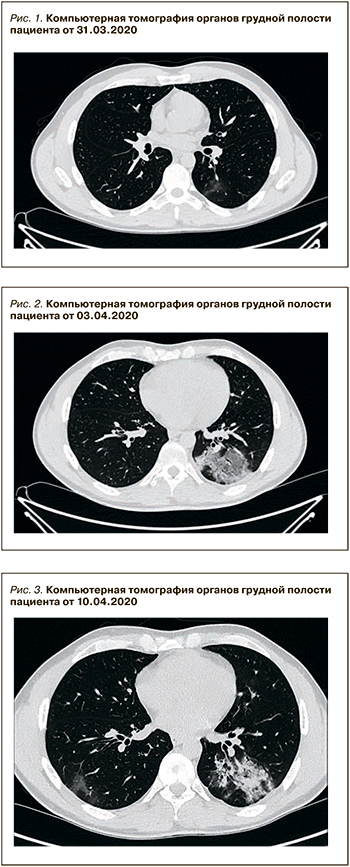 Данные ...
Данные ...












