Акушерство и Гинекология №5 / 2017
Метод жидкостной цитологии для диагностики предраковых поражений маточной трубы при опухолях яичников
ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова
Минздрава России, Москва
Цель исследования. Изучение цитологических препаратов мазков фимбриального отдела маточной трубы для выявления особенностей цитологической картины при серозных опухолях яичника и возможностей использования метода для диагностики серозного рака яичников на ранних стадиях.
Материал и методы. В исследование была включена 21 пациентка (средний возраст 45,6±13,7 года), у которой были взяты 36 мазков из 36 маточных труб. Материал помещался в контейнер с запатентованным концентрирующим раствором, являющимся буферной средой с низким содержанием метанола, после окраски по Папаниколау оценивался микроскопически. При выявлении атипических железистых клеток проводилось иммуноцитохимическое исследование с помощью антител к p16INK4a (клон E6H4, RTU) и Ki67 (клон 274-11AC3, RTU) в виде набора CINtec PLUS (Roche) и антител к р53 (клон DO-7, RTU, Dako).
Результаты исследования. В маточных трубах при серозных пограничных опухолях при гистологической диагностике во всех случаях выявлялась папиллярная гиперплазия, однако четких цитологических признаков данной патологии выявлено не было. Наиболее характерными были изменения цитологических характеристик клеток при серозных карциномах яичников высокой степени злокачественности, которые в большей степени касались особенностей ядерного аппарата клеток и были подтверждены иммуноцитохимически с помощью маркеров р16, р53 и Ki-67.
Заключение. Дальнейшее изучение цитологических особенностей мазков при интраэпителиальной патологии маточной трубы необходимо для разработки цитологических критериев, которые позволят диагностировать интраэпителиальные поражения на начальных стадиях, создать платформу для развития новых подходов к поиску ранних диагностических маркеров серозных карцином яичников.
В настоящее время заболеваемость серозной карциномой яичника высокой степени злокачественности (СКЯВСЗ), наиболее распространенной среди карцином яичника (>70%), как в России, так и в Западных странах остается высокой, занимая 10-е и 8-е место среди злокачественных заболеваний у женщин, и 4-е и 1-е место среди причин смерти соответственно [1, 2]. Согласно последней классификацией ВОЗ (2014) было выделено два типа серозных карцином яичника – серозные карциномы низкой степени злокачественности (СКЯНСЗ) и СКЯВСЗ. Последние встречаются в большинстве случаев серозных карцином яичника, чаще диагностируются на поздних стадиях и ассоциируются с плохим прогнозом. Существующие методы клинической диагностики опухолей яичников – ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ), сывороточные маркеры – низко информативны, поскольку чувствительны при поздних стадиях, при значительной опухолевой нагрузке. Кроме того, их применение ограничено в аспекте дооперационной дифференциальной диагностики. Надежды, возлагаемые на онкомаркеры (СА-125, индекс ROMA, антиген НЕ 4), для ранней диагностики злокачественных опухолей яичников не оправдались [3–5]. Поэтому поиск новых подходов к решению этой проблемы является приоритетным в области онкологии и онкоморфологии.
В последние годы представления о патогенезе злокачественных эпителиальных опухолей яичника в целом и серозных карцином в частности претерпели существенные изменения; морфологические, иммуногистохимические (ИГХ) и генетические исследования убедительно показали, что наиболее вероятно развитие, по крайней мере, части СКЯВСЗ из серозных трубных интраэпителиальных карцином (СТИК), а СКЯНСЗ – из папиллярной гиперплазии маточной трубы (ПГМТ) [6–8].
Доказательством трубного происхождения СКЯВСЗ могут служить следующие факты: обнаружение аналогичных мутаций в гене ТР53 в области СТИК и СКЯВСЗ [9]; обнаружение СТИК преимущественно в дистальной части маточной трубы как у женщин-носительниц BRCA мутаций, так и у BRCA-негативных пациенток; укорочение теломер в области СТИК, что характерно для предраковых поражений [6, 10]. Если принять их во внимание, становится понятно, что для разработки эффективного скрининга и раннего обнаружения рака яичников необходима основа – легко воспроизводимый метод выявления микроскопических поражений эпителия маточной трубы. Одним из методов, позволяющим определить предраковое поражение маточной трубы, может стать цитологическое исследование эндометрия. Было опубликовано несколько исследований, в которых при помощи данного метода выявляли раннюю инвазивную и даже интраэпителиальную карциному маточной трубы [11–13]. В настоящее время скрининговые программы, включающие цитологическое исследование эндометрия, проводятся сравнительно недавно в ограниченном числе стран, поэтому рано говорить об использовании метода как механизма снижения смертности от рака яичников. Кроме того, лишь в ограниченном числе случаев клетки эпителия маточной трубы попадают в шеечный мазок, следовательно, доля выявляемых таким образом ранних раков маточной трубы/яичника очень мала.
В связи с вышеизложенным целью данного исследования стало изучение цитологических препаратов мазков фимбриального отдела маточной трубы для выявления сравнительных особенностей цитологической картины при серозных опухолях яичника, и возможностей использования метода для диагностики серозного рака яичников на ранних стадиях.
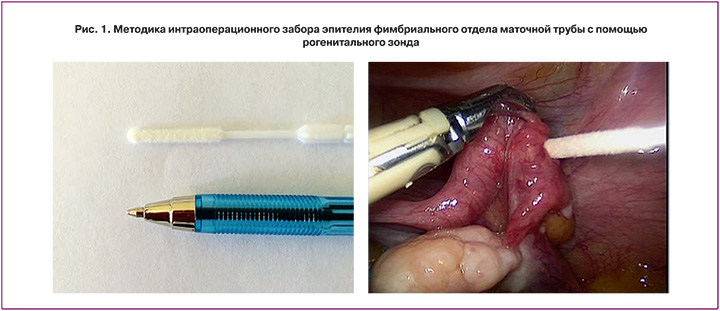
Материал и методы исследования
В исследование была включена 21 пациентка (средний возраст 45,6±13,7 года), у которой были взяты 36 мазков из 36 маточных труб. Критерии включения: возраст 35–80 лет, наличие клинически верифицированных опухолей яичников, условно «здоровые» пациентки, не имеющие патологии, оперативное лечение у которых проводилось с диагностической целью при эндокринном бесплодии. Критерии исключения: операции на маточных трубах, яичниках в анамнезе, верифицированные воспалительные заболевания матки и придатков на момент операции, беременность, злокачественные новообразования другой локализации, проведенная неоадьювантная химиотерапия. Диагноз опухолей яичников был установлен на основании стандартного клинического обследования. Распределение случаев по группам (I – серозные аденокарциномы, II – пограничные опухоли яичников, III – доброкачественные опухоли яичников, IV – условная норма) проводилось с учетом клинического диагноза, после получения результатов окончательного гистологического исследования. Материал для приготовления мазков был получен с помощью интраоперационного забора ткани (эпителия) фимбриального отдела маточных труб с помощью урогенитального зонда. Для этого в стерильных условиях при лапароскопии или лапаротомии рабочая часть урогенитального зонда с напылением из сложных эфиров целлюлозы помещалась в контейнер, расположенный в полой ручке зонда, вводилась в брюшную полость, где к...












