Акушерство и Гинекология №3 / 2021
Обследование беременных и терапевтические подходы при фетальной брадиаритмии
1) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, Москва, Россия;
2) ФГБУ «Научно-исследовательский институт ревматологии имени В.А. Насоновой», Москва, Россия
Цель. Изучение причин возникновения и терапевтические подходы при различных формах фетальных брадиаритмий.
Материалы и методы. Обследованы 15 женщин с брадикардией плода в 18–36 недель беременности.
I группу составили 9 беременных с умеренной брадикардией (ЧСС 86–110 уд/мин), II группу –
6 женщин с тяжелой брадикардией (ЧСС 45–78 уд/мин). Применялись специальные лабораторные и статистические методы исследования. По показаниям применялись различные терапевтические подходы (гидроксихлорохин, лечебный плазмаферез, иммуноглобулинотерапия, пульс-терапия глюкокортикостероидами).
Результаты. Пациентки II группы статистически значимо чаще имели аутоиммунные заболевания и более высокий титр аутоантител к SSA (Ro) и антиядерных антител. В 33,3% случаев на фоне проведения специфической терапии отмечалась регрессия атриовентрикулярной блокады до I–II степени, а в 66,7% случаев не отмечалось прогрессирования сердечной недостаточности и/или развития неиммунной водянки. В I группе в 88,8% случаев специфической терапии не потребовалось. Срок беременности при родоразрешении в обеих группах составил 38,4 (1,1) недели. У 33% новорожденных I группы были подтверждены множественные пороки развития сердечно-сосудистой и легочной систем, у 44% новорожденных I группы отмечались преходящие нарушения сердечного ритма. Установка кардиостимулятора потребовалась 4 из 6 новорожденным II группы.
Заключение. Ранняя диагностика (до 19–20 недель беременности) фетального нарушения ритма сердца, своевременное и комплексное обследование беременной способствуют раннему началу терапии и профилактике необратимого повреждения проводящей системы сердца плода.
Нарушения ритма сердца плода встречаются с частотой от 0,1 до 5% всех беременностей. В зависимости от частоты сердечных сокращений (ЧСС) фетальные аритмии разделяют на два типа: тахи- и брадиаритмии [1, 2].
Среди всех случаев фетальных нарушений сердечного ритма ведущее место по тяжести последствий для плода и новорожденного занимают злокачественные аритмии, которые встречаются с частотой до 1:5000–20 000 беременностей. Перинатальная смертность при сочетании данной патологии с неиммунной водянкой плода достигает 30% и возрастает до 100% при наличии пороков развития сердца [1–3].
В развитии брадиаритмии плода следует различать фетальные, встречающиеся с частотой до 25%, и материнские (до 75%) факторы. Наибольший интерес представляет изучение влияния материнских факторов на развитие фетальной аритмии и возможности терапевтической коррекции во время беременности [4].
Цель данного исследования: изучение причин возникновения, особенностей течения и исходов беременности при различных формах фетальных брадиаритмий (ФБ).
Материалы и методы
Обследованы 15 беременных с диагностированной ФБ при сроке беременности от 18 до 37 недель, обратившихся в ФГБУ «НМИЦ АГиП им. В.И. Кулакова» с 2018 по 2019 гг. Исследование было одобрено этическим комитетом ФГБУ «НМИЦ АГиП им. В.И. Кулакова». Письменное информированное согласие на участие в исследовании получено.
Критерием включения было наличие ФБ при одноплодной беременности по данным ультразвукового метода исследования (ЧСС менее 110 уд/мин).
Критерии исключения: заболевание матери, исключающее возможность проведения эфферентных методов терапии, иммуноглобулинотерапии и пульс-терапии глюкокортикоидами.
Специальные лабораторные методы исследования включали иммунологическое обследование (Ro/SSA- и La/SSB-антитела, антитела к двуспиральной ДНК (дсДНК), антиядерные антитела); эхокардиографическое исследование плода в динамике; ультразвуковую фетометрию и ультразвуковую допплерометрию плода, антенатальную кардиотокографию, а также консультации смежных специалистов. По показаниям назначались гидроксихлорохин, лечебный плазмаферез, иммуноглобулинотерапия, пульс-терапия глюкокортикостероидами. Проводились динамическая оценка состояния беременной и плода, контроль титров аутоантител в плазме крови матери, по результатам которых решался вопрос о необходимости и целесообразности повторных курсов комплексной терапии.
Статистический анализ
Статистическая обработка полученных данных была выполнена с использованием программы IPM SРSS Statistics, версия 22, и Microsoft Office Excel 2007. Данные представлены в виде среднего арифметического и стандартного отклонения – Мean (SD). Для сравнения групп по качественным бинарным признакам использовали точный критерий Фишера. Для определения нормальности распределения использовали обобщенный тест Д'Агостино–Пирсона. При сравнении групп по количественным данным использовался t-критерий Стьюдента. Статистически значимыми считались различия при уровне значимости p<0,05.
Результаты
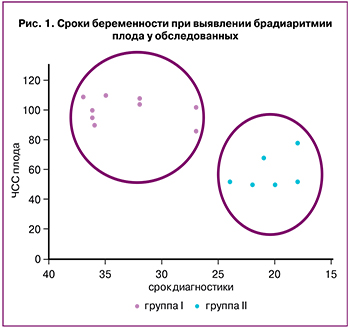 У 6 из 15 (40%) беременных нарушение ритма сердца плода было диагностировано в сроке менее 26 недель беременности, у остальных 9 (60%) – в конце II, начале III триместра беременности, из них в 26% случаев – в сроке более 36 недель беременности.
У 6 из 15 (40%) беременных нарушение ритма сердца плода было диагностировано в сроке менее 26 недель беременности, у остальных 9 (60%) – в конце II, начале III триместра беременности, из них в 26% случаев – в сроке более 36 недель беременности.
В зависимости от степени выраженности ФБ беременные были разделены на 2 группы: I группа – умеренная брадикардия (n=9) с ЧСС плода 86–110 уд/мин и атриовентрикулярной (АВ) проводимостью 1:1, зарегистрированная в ≥27 недель беременности; II группа – тяжелая брадикардия (n=6), зарегистрированная в 18–26 недель, к которой были отнесены все случаи с наличием АВ-блокады (рис. 1).
Возраст обследованных женщин варьировал от 19 до 40 лет и составил в среднем 30,3 (5,3) года: в I группе – 31,3 (5,6) года, во II группе – 28,8 (4,0) года. Статистически значимых различий по возрастному составу между данными группами отмечено не было. Все женщины проживали в одинаковых климатогеографических условиях, преимущественно в центральном федеральном округе. При изучении социально-экономического статуса среди обследованных женщин статистически значимых различий выявлено не было.
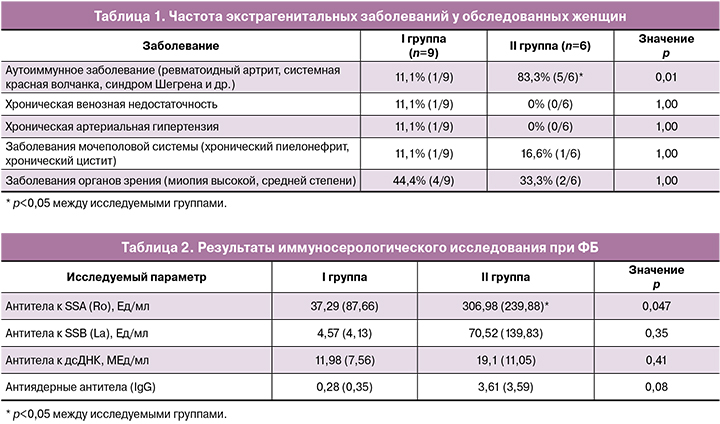
Частота аутоиммунных заболеваний была статистически значимо выше во II группе пациенток с тяжелой ФБ (р=0,01) (табл. 1). При этом у 4 из 6 (66,6%) беременных с тяжелой ФБ был диагностирован дебют аутоиммунного заболевания.
При оценке особенностей течения I триместра беременности статистически значимых различий между группами по частоте раннего токсикоза, угрозы прер...












