Клиническая Нефрология №2 / 2021
Организация заместительной почечной терапии в неотложной медицине в условиях новой коронавирусной инфекции
1) Государственное бюджетное учреждение здравоохранения «Научно-исследовательский институт скорой помощи
им. Н.В. Склифосовского» Департамента здравоохранения г. Москвы, Москва, Россия;
2) Государственное бюджетное учреждение «Научно-исследовательский институт организации здравоохранения и медицинского менеджмента» Департамента здравоохранения г. Москвы, Москва, Россия;
3) Государственное бюджетное учреждение здравоохранения «Городская клиническая больница № 52» Департамента здравоохранения г. Москвы, Москва, Россия
Цель нашей работы – предоставить данные по организации заместительной почечной терапии (ЗПТ) в неотложной медицине в стационарах Департамента здравоохранения г. Москвы в условиях развития пандемии новой коронавирусной инфекции SARS-CoV2 (COVID-19).
Материал и методы. Использовались ежегодные отчеты главного внештатного специалиста нефролога за 2019–2020 гг. Данные получены из 43 медицинских организаций (МО), где применяются методы ЗПТ, из них в 33 МО методы ЗПТ применялись в отношении пациентов с COVID-19.
Результаты и заключение. Пандемия COVID-19 привела к существенному росту числа пациентов, получавших ЗПТ в ОРИТ, составивших 9434 (из них COVID-19 – 34,7%), что на 20,7% больше, чем в 2019 г. Также в 2020 г. увеличилось число пациентов с острым почечным повреждением (ОПП) и внепочечными показаниями, получавших ЗПТ, прирост к 2019 г. составил 39,3 и 38,9% соответственно. В этих группах пациентов с COVID-19 было 33,6 и 32,4% соответственно. В то же время число пациентов с ХБП (55,2% пациентов с COVID-19), которым проводили методы ЗПТ в условиях ОРИТ, снизилось по сравнению с 2019 г. на 8,1%. Общее число процедур ЗПТ в 2020 г. увеличилось на 15% по сравнению с 2019 г., при этом 34% от общего числа за год выполнено пациентам с COVID-19 По сравнению с 2019 г. в 2020 г. отмечен статистически значимый рост летальности среди пациентов в ОРИТ с применением ЗПТ, составивший 33,6 и 46,6% соответственно. Летальность пациентов с COVID-19 составила 62,5%, без COVID-19 – 38,1%.
Острое почечное повреждение (ОПП) продолжает оставаться глобальной проблемой неотложной медицины, сопровождается высокой летальностью, особенно в группе пациентов, требующих проведения заместительной почечной терапии (ЗПТ), нередко приводит к развитию хронической болезни почек (ХБП) и неблагоприятным отдаленным результатам, требует значительных финансовых затрат. ОПП развивается у 8–43% пациентов с новой коронавирусной инфекцией SARS-CoV2 (COVID-19), в 3,6–58% требует проведения ЗПТ и сопровождается значительной летальностью [1]. Мета-анализ P. Hansrivijit et al., включивший 26 исследований 5497 пациентов, показал, что ОПП развивается у 8,4% пациентов с COVID-19 и в 3,6% необходимо ЗПТ. Среди больных, находящихся в отделении реанимации и интенсивной терапии (ОРИТ), частота развития ОПП достигает 19,9%. Развитие ОПП сопровождается повышением относительного риска смерти в 13 раз. Пожилой возраст, сахарный диабет, артериальная гипертензия являются факторами риска развития ОПП [2]. В мета-анализе M. Shao et al. [3], на основании 40 исследований, включивших 24 527 пациентов с COVID-19, выявлено, что частота развития ОПП составляет 10%. Летальность среди пациентов с ОПП составляет 63,1% по сравнению с 12,9% без ОПП; авторы отмечают, что более высокие значения сывороточного креатинина и мочевины сопровождаются худшим прогнозом.
Патогенез ОПП при COVID-19 носит многофакторный характер [4]. Отмечается прямое цитопатическое действие короновируса SARS-CoV-2 на эпителиальные клетки проксимальных канальцев и подоциты, через мембранно связанный ангиотензинпревращающий фермент 2 (ACE2) [5], Выраженный дисбаланс концентраций про- и противовоспалительных медиаторов обусловливает развитие дисфункции эндотелия и канальцев, запускает апоптоз клеток, приводит к микроциркуляторным нарушениям, в конечном счете – к развитию ОПП [6, 7]. Кроме этого к факторам развития ОПП у пациентов с COVID-19 относят сахарный диабет, артериальную гипертензию, ХБП, применение нефротоксичных антибиотиков, противовирусных препаратов, рентгенконтрасных веществ. Нарушение микроциркуляции, агрегация эритроцитов, признаки рабдомиолиза обнаружены у пациентов с ОПП и COVID-19 [8].
В ОРИТ многопрофильных стационаров кроме пациентов с ОПП ЗПТ применяется в отношении больных с декомпенсацией ХБП, находящихся на программном гемодиализе, в т.ч. с COVID-19.
Цель нашей работы – предоставить данные по организации ЗПТ в неотложной медицине в стационарах Департамента здравоохранения г. Москвы в условиях развития пандемии новой коронавирусной инфекции COVID-19.
Материал и методы
Использовались ежегодные отчеты главного внештатного специалиста-нефролога за 2018–2020 гг. Данные получены из 43 медицинских организаций (МО) Департамента здравоохранения г. Москвы, где применяются методы ЗПТ для лечения ОПП и декомпенсации ХБП, в ОРИТ круглосуточных стационаров, из них в 33 МО методы ЗПТ применялись в отношении пациентов с COVID-19. В общие данные 2020 г. включены пациенты с COVID-19, кроме этого результаты этой группы больных представлены отдельно.
Для статистической обработки полученных результатов использовали программу STATISTIKA 12.0 (Stat.Soft, Inc.). Для сравнения номинативных данных использовали критерий хи-квадрат (χ2). Полученные результаты признавали статистически значимыми при уровне р<0,05.
Результаты
Оснащение аппаратурой. За 2020 г. в рамках оснащения МО г. Москвы на 30,1% увеличилось количество аппаратов для постоянной заместительной почечной терапии (ПЗПТ) (табл. 1). Так, на 01.01.2021 в МО находится 296 аппарата для ПЗПТ, исправных – 96,7%, 181 (61,1%) из них поставлены после 2015 г. Для лечения пациентов с COVID-19 использовались 175 аппаратов для ПЗПТ (59,1%). Также за 2020 г. обновлен парк аппаратов «искусственная почка» (АИП), из 86 аппаратов АИП 100% исправных, 74 (86,0%) из них установлены после 2015 г., 45 (52,3%) использовались для лечения пациентов с новой коронавирусной инфекцией. Применение АИП с мобильными системами водоподготовки дает возможность гибко применять различные методы ЗПТ пациентов как с ОПП, так и с ХБП.
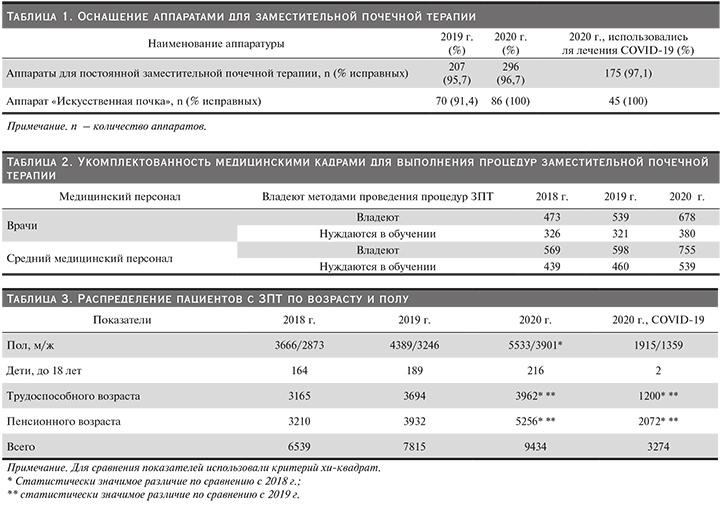
Укомплектованность медицинскими кадрами. Обеспечение эффективности использования аппаратов для ЗПТ невозможно без увеличения подготовленных врачей и среднего медицинского персонала (табл. 2). По сравнению с 2018 г. в 2020-м на 30,2% увеличилось число врачей и на 24,6% медицинских сестер, владеющих методами ЗПТ [9]. Тем не менее, по данным МО, в 2020 г. нуждалось в обучении 380 врачей и 539 медицинских сестер. Увеличение обученного персонала приводит к тому, что уменьшается число МО, которые не могут проводить процедуры...












