Акушерство и Гинекология №12 / 2020
Патогенез COVID-19. Роль гепаринов в терапии тяжелых состояний у пациентов с COVID-19
1) ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Министерства здравоохранения Российской Федерации, Санкт-Петербург, Россия;
2) СПбГБУЗ «Родильный дом №6 имени профессора В.Ф. Снегирева», Санкт-Петербург, Россия
Новое вирусное заболевание и ассоциированный с ним тяжелый острый респираторный синдром в настоящее время являются самым значительным мировым кризисом общественного здравоохранения. Основные этапы повреждения альвеол опосредованы повреждением эндотелия, что приводит к высвобождению цитокинов и хемокинов, рекрутированию иммунных клеток и активации системы свертывания и тромбоза. Многочисленные исследования, включающие в себя данные аутопсии и гистологии, подтверждают эндотелиальную дисфункцию при заболевании коронавирусной инфекцией и отмечают повышенный риск венозных тромбоэмболических осложнений у пациентов с тяжелым течением. Основными прогностически важными лабораторными критериями остаются повышение уровней Д-димера и продуктов деградации фибриногена, что коррелирует с более высоким риском тяжелого течения заболевания и смертностью. Учитывая наличие коагулопатии, гепарины могут быть эффективными и доступными препаратами для снижения рисков развития тяжелого острого респираторного синдрома. Низкомолекулярные гепарины снижают высвобождение и активность IL-6, который отвечает за развитие цитокинового шторма, что ассоциируется с лучшими исходами у тяжелых пациентов с COVID-19. Кроме того, следует учитывать противовирусную и противовоспалительную активность гепаринов, что немаловажно для нивелирования высвобождения провоспалительных цитокинов и уменьшения повреждающего действия вируса на эндотелий.
Заключение. На данном этапе понимания патофизиологии коронавирусной инфекции стоит рассмотреть применение низкомолекулярных гепаринов у пациентов с тяжелым течением COVID-19, в том числе у пациентов с сепсис-индуцированной коагулопатией. Применение гепаринов в терапевтической дозировке показало достоверно большую эффективность в сравнении с профилактическими дозами.
Новое вирусное заболевание и ассоциированный с ним тяжелый острый респираторный синдром в настоящее время являются самым значительным мировым кризисом общественного здравоохранения со времен пандемии гриппа 1918 г. В конце 2019 г. в Ухане идентифицировали новый коронавирус, который стал причиной вспышки тяжелой пневмонии. Заболевание быстро распространилось по всей территории Китая, затем увеличилось число случаев заболевания и в других странах. В марте 2020 г. Всемирная организация здравоохранения объявила пандемию заболевания, обусловленного новым коронавирусом. Впоследствии возбудитель распространился на более чем 205 стран и территорий.
Коронавирусы (Coronaviridae) – это большое семейство РНК-содержащих вирусов, способных инфицировать как животных (их естественных хозяев), так и человека [1]. У людей коронавирусы могут вызвать целый ряд заболеваний – от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС). В настоящее время известно о циркуляции среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и -HKU1), которые круглогодично присутствуют в структуре острой респираторной вирусной инфекции (ОРВИ) и, как правило, вызывают поражение верхних дыхательных путей легкой и средней степени тяжести. Новый коронавирус SARS-CoV-2 представляет собой одноцепочечный РНК-содержащий вирус, относящийся к семейству Coronaviridae, к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV) [1].
Клинические симптомы и пути передачи инфекции
Клинические проявления новой коронавирусной инфекции сходны с симптомами ОРВИ:
- повышение температуры тела (>90%);
- кашель (сухой или с небольшим количеством мокроты) в 80% случаев;
- одышка (55%);
- утомляемость (44%);
- ощущение тяжести в грудной клетке (>20%).
К специфичным симптомам относятся:
- нарушение обоняния и вкусовой чувствительности;
- сыпь (ангииты, папуло-сквамозные сыпи, инфекционные эритемы, артифициальные поражения; требуется уточнение причины);
- признаки конъюнктивита (редко);
- неврологические нарушения (атаксия, судороги, некротизирующие (геморрагические) энцефалопатии);
- «ковидные» пальцы (у детей, внешне похожи на обморожение).
Основным источником инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания. Передача инфекции осуществляется воздушно-капельным, воздушно-пылевым и контактным путями. Ведущим путем передачи SARS-CoV-2 является воздушно-капельный, который реализуется при кашле, чихании и разговоре на близком (менее 2 м) расстоянии. Контактный путь передачи осуществляется во время рукопожатий и других видах непосредственного контакта с инфицированным человеком, а также через пищевые продукты, поверхности и предметы, контаминированные вирусом.
Патогенез. Патоморфологические и гистологические находки
COVID-19-ассоциированное повреждение тканей в первую очередь опосредовано не вирусной инфекцией, а, скорее, является результатом воспалительного иммунного ответа «хозяина», который вызывает гиперцитокинемию и агрессивное воспаление, которые влияют на клетки паренхимы легких, уменьшая перфузию [2].
Ангиотензинпревращающий фермент 2 (АСЕ2) был идентифицирован как основной рецептор для ТОРС коронавируса (SARS-CoV 2), который обильно экспрессируется в легких, респираторном эпителии и альвеолярных моноцитах и может объяснить многие случаи быстро возникающей легочной недостаточности [3]. Однако ACE2 также экспрессируется эндотелиальными клетками в сердце и макрососудистой системе, кишечнике, почках, печени, центральной нервной системе и жировой ткани. Поскольку плотность ACE2 различна в различных тканях (очень высока в легких), то плотность рецепторов может коррелировать с тяжестью заболевания. В физиологическом состоянии ACE2 через свою карбоксипептидазную активность генерирует фрагменты ангиотензина (Ang 1-9 и Ang 1-7) и играет существенную роль в ренин-ангиотензиновой системе (RAS), которая является критическим регулятором сердечно-сосудистого гомеостаза. SARS-CoV-2 через свой поверхностный спайковый гликопротеин взаимодействует с ACE2 и вторгается в клетки хозяина. Оказавшись внутри клеток хозяина, SARS-CoV-2 индуцирует острый респираторный дистресс-синдром (ОРДС), стимулирует иммунный ответ (т.е. цитокиновый шторм) и повреждение сосудов.
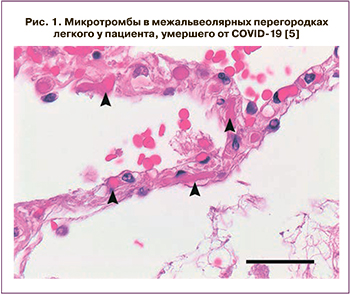
Основной причиной смерти является прогрессирующая дыхательная недостаточность из-за диффузного повреждения альвеол. Обобщая результаты исследований из разных стран, включающих данные аутопсии, можно выделить, что наиболее часто со стороны дыхательной системы обнаруживаются:
- макроскопические повреждения – неоднородные диффузные участки консолидации, застой в паренхиме легких;
- гистологические данные: капиллярный застой, наличие гиалиновых мембран, геморрагический некроз эндотелиальных клеток [4].