Фарматека №4 / 2021
Практические аспекты применения семаглутида (Оземпик®) в реальной клинической практике
1) Эндокринологический диспансер ДЗМ, Москва, Россия;
2) Первый Московский государственный университет им. И.М. Сеченова, Москва, Россия;
3) Городская больница г. Московский ДЗМ, Москва, Россия
Сахарный диабет 2 типа (СД2) относится к наиболее распространенной эндокринной патологии и имеет наибольшую медико-социальную значимость среди всех эндокринных заболеваний. В первую очередь это происходит за счет высокой смертности и инвалидизации вследствие развития сердечно-сосудистых заболеваний. Современный консенсусный подход к терапии СД2 уделяет особое внимание использованию сахароснижающих препаратов с доказанными кардио- и нефропротекторными свойствами. Среди таких препаратов необходимо выделить группу агонистов рецепторов глюкагоноподобного пептида-1 (арГПП-1). Новым препаратом из данной группы является семаглутид с определенными преимуществами перед другими представителями класса. В статье обсуждаются вопросы использования семаглутида в терапии СД2.
Введение
Заболеваемость сахарным диабетом (СД) растет во всем мире.
В 2019 г. число больных СД достигло 463 млн человек в основном за счет роста числа пациентов с СД 2 типа (СД2). В Москве на 01.01.2020 были зафиксированы 386 тыс. больных СД, из которых 94% (366 тыс. человек) имели СД2 [1]. Достижение и длительное удержание показателей гликемического контроля в целевом диапазоне являются важнейшим фактором, влияющим на риски развития поздних осложнений СД2.
Алгоритмы терапии СД2 постоянно обновляются в связи с внедрением в клиническую практику новых классов сахароснижающих препаратов (ССП) и появлением новых показаний к их использованию. До настоящего времени в качестве препарата 1-й линии терапии СД2 рекомендуется использовать метформин [3], который давно зарекомендовал себя как препарат с достаточной эффективностью, минимальным риском гипогликемий и положительным влиянием на массу тела.
Прогрессирующий характер течения СД2, ассоциированный с постепенным снижением функции β-клеток и ухудшением чувствительности к инсулину, определяет невозможность долгосрочного управления гликемией с помощью монотерапии любым ССП. Как правило, через некоторое время пациентам требуется интенсификация терапии. Результаты проведенного в Великобритании исследования показали, что через 3 года после установления диагноза 50% пациентов для достижения цели лечения требовалась терапия как минимум двумя ССП. Через 9 лет после постановки диагноза около 75% пациентов нуждались в терапии с использованием комбинации ССП [5].
2015 г. стал точкой отсчета новой эры в терапии СД2. Произошла смена парадигмы в терапии этого заболевания, фокус сместился в сторону управления рисками сердечно-сосудистых осложнений и смертности в большей степени, чем просто контроля показателей гликемии. Хорошо известно, что СД2 ассоциируется с высоким риском сердечно-сосудистых осложнений и сам является фактором риска. Для выявления истинной распространенности сердечно-сосудистых заболеваний (ССЗ) среди пациентов с СД2 и оценки доли больных СД2, получающих ССП с кардиопротективными свойствами, в 2019 г. было инициировано исследовании CAPTURE [6]. Исследование проводилось в 13 странах на 5 континентах. Информацию о терапии пациентов (n=9823) собирали в учреждениях как первичной, так и специализированной медицинской помощи. По оценке исследователей, общая распространенность ССЗ составила 34,8% [32,7–36,8%], была аналогичной в условиях учреждений первичной (35,6% [34,0; 37,1]) и специализированной (34,6% [32,1; 37,1]) медицинской помощи. Атеросклеротические ССЗ (АССЗ) были самыми распространенными из всех ССЗ (9 из 10) (рис. 1).
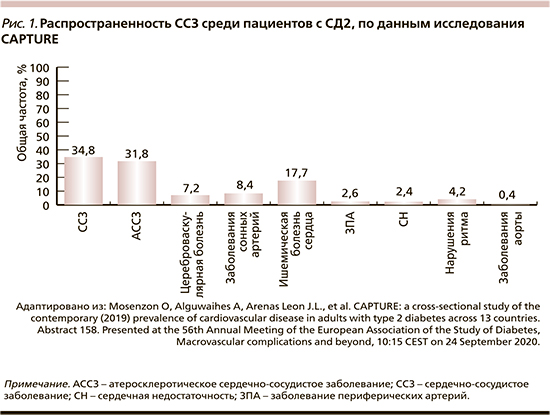
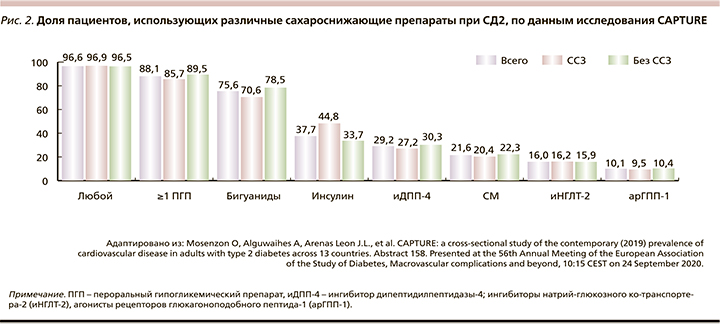
Среди пациентов, участвовавших в исследовании, 96,6% получали хотя бы 1 ССП. При этом чаще всего применяли пероральные ССП (рис. 2).
По результатам исследования CAPTURE, 1 из 3 пациентов исследуемой популяции больных СД2 имел подтвержденное ССЗ (в 9 из 10 случаев атеросклеротического генеза). Только 2 из 10 пациентов получали ССП с доказанными кардиопротективными свойствами. При этом частота их использования в когортах больных СД2 с ССЗ и без них была сопоставимой (рис. 2).
Американская ассоциация диабета (ADA) и Европейская ассоциация по изучению диабета (EASD) рекомендуют назначение препаратов групп агонистов рецепторов глюкагоноподобного пептида-1 (арГПП-1) и ингибиторов натрий-глюкозного ко-транспортера-2 (иНГЛТ-2) с доказанным положительным влиянием на сердечно-сосудистые исходы для лечения пациентов с СД2 с ССЗ или высоким сердечно-сосудистым риском независимо от уровня гликированного гемоглобина (НbА1c) [7].
В российских клинических рекомендациях арГПП-1 и иНГЛТ-2 также рассматриваются в качестве приоритетных для больных СД2 с ССЗ атеросклеротического генеза или факторами риска ССЗ (кроме хроническо...












