Урология №1 / 2021
Проблема антибиотикорезистентности микроорганизмов у пациентов с инфекциями мочевыводящих путей
ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н. И. Пирогова» МЗ РФ, Москва, Россия
Цель исследования: провести анализ встречаемости и резистентности микроорганизмов к антибактериальным препаратам, выделенных в посевах мочи пациентов, находившихся на стационарном лечении с инфекцией мочевыводящих путей с 2012 по 2019 г.
Материалы и методы. В клинике урологии ГКБ № 1 им. Н. И. Пирогова и в ГКБ № 29
им. Н. Э. Баумана проведен анализ результатов 15 083 посевов мочи 12 554 больных в период с 2012 по 2019 г. Вид исследования – ретроспективное.
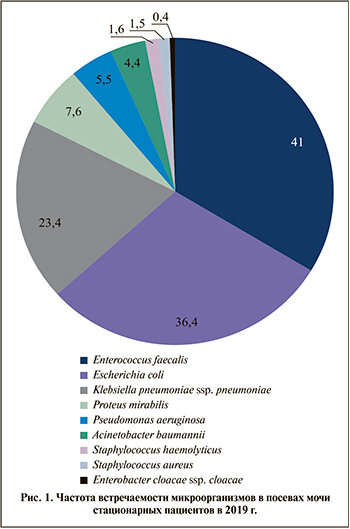
Результаты. Превалирующее место в возникновении осложненных инфекций мочевыводящих путей (ИМП) занимают Enterococcus faecalis (41%), Escherichia coli (36,4%), Klebsiella pneumoniae (23,4%) и Proteus mirabilis (7,6%). Увеличилось количество штаммов, резистентных к определенным группам антибактериальных препаратов: мецитиллин-резистентных стафилококков (на 4%), продуцентов β-лактамаз (на 19,8% для E. coli и на 34,7% для K. рneumoniae), ванкомицин-резистентных энтерококков (на 1,89%), продуцентов карбапенемаз (на 32,9%). Выявлен высокий уровень резистентности среди штаммов E. faecalis к ципрофлоксацину (23,1%) и гентамицину (38,4%). Среди штаммов E. coli отмечено повышение резистентности к ампициллину (85,7%), цефтазидиму (66,7%), ципрофлоксацину (54,1%) и нитрофурантоину (42,9%). Отмечается появление карбапенем-резистентных штаммов. Среди штаммов K. pneumoniaе имеет место значительный прирост резистентности ко всем используемым антибактериальным препаратам. Можно отметить резкий (27,1%) прирост резистентности к карбапенемам. Высокий уровень резистентности выявлен у P. mirabilis к ципрофлоксацину (66,7%), ампициллину (75%). Прослеживается увеличение резистентности у Pseudomonas aeruginosa к ципрофлоксацину (66,7%), меропенему (50%). Отмечается высокий уровень резистентности Acinetobacter baumannii к амикацину (94,9%), имипенему (92,3%), цефтазидиму (100%), ципрофлоксацину (100%), тигециклину (53,6%). Относительно высокая чувствительность сохраняется к полимиксину Е (88,9%).
Заключение. Результаты нашего анализа демонстрируют стремительный рост резистентности к большинству антибактериальных препаратов среди внебольничных и внутрибольничных штаммов.
Введение. В 1928 г., английский ученый Александр Флеминг опубликовал статью, в которой сообщил о новом, выделенном из колоний плесени веществе, названном пенициллином. В 1942 г. применение нового препарата позволило спасти пациентку, умиравшую от стрептококкового сепсиса. Однако в своем интервью газете «Нью-Йорк Таймс» ученый, основатель эры антибиотикотерапии, предупреждал, что в скором времени появятся бактерии, которые сэволюционируют в новую форму с устойчивостью. «Наступит время, когда пенициллин можно будет свободно приобрести в аптеках. Человек, бездумно играющийся с пенициллином для лечения всего подряд, в конце концов окажется морально ответственным за смерть того, кто не смог побороть инфекцию, которая оказалась устойчивой к пенициллину».
Ежегодно в мире регистрируется более 150 млн инфекций, из них около 40% составляют госпитальные. Основным средством при лечении пациентов c инфекцией мочевыводящих путей (ИМП) являются антибактериальные препараты, однако в последние годы наблюдается изменение частоты встречаемости отдельных возбудителей и снижение чувствительности микроорганизмов к определенным антибактериальным препаратам [1–2].
Цель исследования: провести анализ встречаемости и резистентности микроорганизмов к антибактериальным препаратам, выделенных в посевах мочи пациентов с инфекцией мочевыводящих путей с 2012 по 2019 г.
Материалы и методы. В клинике урологии ГКБ № 1 им. Н. И. Пирогова и в ГКБ № 29 им. Н. Э. Баумана проведен ретроспективный анализ результатов 15 083 посевов мочи 12 554 стационарных больных.
Исследование включило выделение, идентификацию, определение уровня антибиотикорезистентности микробных культур диско-диффузионным методом оценки чувствительности бактерий к антимикробным препаратам [3].
Традиционный стандартизированный посев осуществлялся петлей в 10 мкл на следующие питательные среды: агар с добавлением 5% бараньей крови (Pronadisa, Испания), агар Левина (Pronadisa, Испания), агар Бигги (BD, США) с последующей инкубацией при 37°C в течение 18–24 ч.
Далее производился визуальный подсчет колоний. Интерпретацию результатов проводили согласно клиническим рекомендациям «Бактериологический анализ мочи» [4].
Положительным считали результат при выявлении:
- для первичных патогенов (E. coli, Enterococcus spp.) и
- для вторичных патогенов (Enterobacter spp., Klebsiella spp., P. mirabilis, Ps. aeruginosa, S. aureus, Acinetobacter spp.) 10*3 КОЕ/мл в моче, полученной от мужчин и 10*4 КОЕ/мл в моче, полученной от женщин.
- для нетипичных возбудителей (коагулазонегативные стафилококки, Streptococcus spp.) 10*5 КОЕ/мл.
 Оценка чувствительности выделенных микроорганизмов к антибиотикам производилась на бактериологическом анализаторе Phoenix (BD, США) и диско-диффузионным методом (диски производства [BD, США]). Оценка продуцентов β-лактамаз расширенного спектра (БЛРС) и карбапенемаз проводилась на бактериологическом анализаторе Phoenix (BD, США) методами «двойных дисков» и инактивации карбапенемов [5]. Исследование на продукцию карбапенемаз проводилось в лаборатории клинической микробиологии ГКБ № 1 и № 29 с 2012 по 2019 г. Статистическая обработка результатов исследования произведена с помощью программы Statistica, версия 10, качественные данные представляли собой абсолютные величины (значения) и относительные (частоты).
Оценка чувствительности выделенных микроорганизмов к антибиотикам производилась на бактериологическом анализаторе Phoenix (BD, США) и диско-диффузионным методом (диски производства [BD, США]). Оценка продуцентов β-лактамаз расширенного спектра (БЛРС) и карбапенемаз проводилась на бактериологическом анализаторе Phoenix (BD, США) методами «двойных дисков» и инактивации карбапенемов [5]. Исследование на продукцию карбапенемаз проводилось в лаборатории клинической микробиологии ГКБ № 1 и № 29 с 2012 по 2019 г. Статистическая обработка результатов исследования произведена с помощью программы Statistica, версия 10, качественные данные представляли собой абсолютные величины (значения) и относительные (частоты).
Результаты. Частота положительных посевов с выделенными культурами микроорганизмов составила 51,6%. Основную часть пациентов представляли больные осложненной ИМП (83,6%), неоднократно находившиеся на стационарном лечении, пациенты с временными или постоянными дренажами, нарушенным пассажем мочи по мочевыводящим путям.
Наиболее частыми возбудителями, как отражено на рис. 1, остаются Enterococ...












