Клиническая Нефрология №1 / 2020
Саркома Капоши у пациентки с фокально-сегментарным гломерулосклерозом
ФГБОУ ВО «Саратовский государственный медицинский университет им. В.И. Разумовского» МЗ РФ, Саратов, Россия
В представленном клиническом наблюдении продемонстрировано развитие саркомы Капоши у пациентки с фокально-сегментарным гломерулосклерозом спустя 3 мес. от начала иммуносупрессивной терапии. Описаны клинические проявления заболевания, особенности его течения, проанализированы возможные причины развития.
Введение
Саркома Капоши (СК) – ангиопролиферативная опухоль, предположительно ассоциированная с вирусом герпеса человека 8-го типа (HHV8), для которой характерно поражение кожи, лимфатических узлов и внутренних органов [1–3]. Результаты эпидемиологических исследований последних лет свидетельствуют об увеличении частоты встречаемости различных типов СК, из которых наиболее распространенным остается идиопатический вариант [3–5]. Согласно данным 30-летнего наблюдения Университета Барселоны, СК чаще встречалась у мужчин в соотношении – 7:1. Средний возраст пациентов –51,95±20,16 года [5].
Выделяют четыре типа СК: эпидемический (СПИД-ассоциированный); классический (идиопатический); иммуносупрессивный; эндемический (африканский) [1–6]. Принято считать, что иммуносупрессивный тип СК развивается на фоне длительной иммуносупрессивной терапии (после трансплантации органов, чаще – почек, а также при длительном лечении хронических аутоиммунных заболеваний). После прекращения иммуносупрессивной терапии СК может спонтанно подвергаться регрессу. Частота иммуносупрессивного типа в группах пациентов, длительно получавших иммуносупрессивную терапию, составляет 0,4–5,3%, средний возраст – 43 года, соотношение мужчин и женщин – 2:1 [4,5]. От классического типа отличается более агрессивным течением: внезапным началом заболевания, появлением ограниченных или множественных пятнисто-узелковых элементов, быстро трансформирующихся в опухолевые узлы [2–9].
Клинический случай
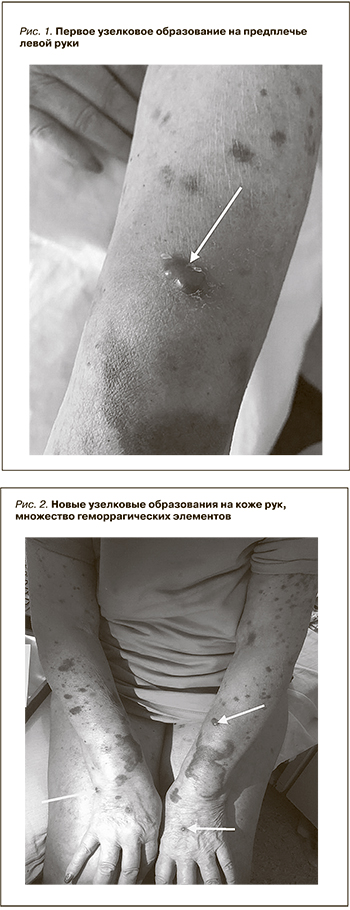 Пациентка Б. 70 лет. С 60 лет повышение артериального давления (АД) максимально до 170 и 100 мм рт.ст., при обследовании изменений в анализах мочи и крови не регистрировалось, гипертензия расценивалась как эссенциальная, назначался периндоприл 10 мг в сутки с достижением целевого уровня АД.
Пациентка Б. 70 лет. С 60 лет повышение артериального давления (АД) максимально до 170 и 100 мм рт.ст., при обследовании изменений в анализах мочи и крови не регистрировалось, гипертензия расценивалась как эссенциальная, назначался периндоприл 10 мг в сутки с достижением целевого уровня АД.
Анамнез жизни: работа на вредном производстве в течение 7 лет (испытатель на аккумуляторном заводе, контакт с кислотами и щелочами); 1986 г. – резекция правой молочной железы (фиброаденома), 1992 г. – экстирпация матки (фибромиома), тиреоидэктомия по поводу узлового зоба. На протяжении 7 лет наблюдалась у проктолога по поводу задней анальной трещины, выполнялись неоднократные резекции.
Впервые в марте 2018 г. появились отеки стоп, общая слабость, одышка при обычной физической нагрузке, к терапии был добавлен верошпирон 100 мг в сутки. В апреле 2018 г. впервые выявлены повышение креатинина крови до 172 мкмоль/л, анемия (гемоглобин 86 г/л), протеинурия 3 г/л. В динамике отмечено нарастание креатинина до 346 мкмоль/л, развитие нефротического синдрома (НС), в связи с чем в мае 2018 г. была госпитализирована в отделение нефрологии ГУЗ «Областная клиническая больница» (Саратов). При объективном осмотре: кожные покровы чистые, бледные, отеки нижних конечностей до паховых складок,












