Трудный диагноз в педиатрии №4 / 2016
Трудности дифференциальной диагностики суставного синдрома у ребенка с острой ревматической лихорадкой
Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани, возникающее у генетически предрасположенных детей и подростков 5—17 лет после перенесенной носоглоточной инфекции, вызванной β-гемолитическим стрептококком группы А (БГСА). В патогенезе ОРЛ ведущим является феномен молекулярной мимикрии — развитие перекрестной реакции антител к антигенам БГСА, прежде всего к антигенам М-протеина стрептококка, со схожими эпитопами антигенных структур тканей человека (сарколеммы миофибрилл, кардиомиозина, синовиальной оболочки, базальных ганглиев головного мозга) [1—5].
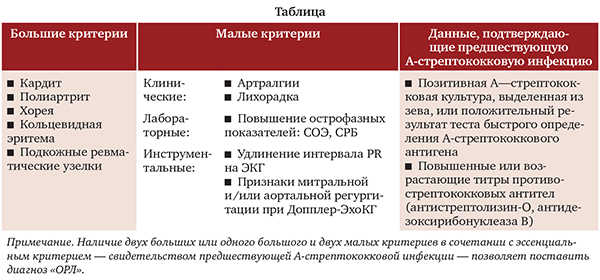
В Российской Федерации для диагностики ОРЛ применяются критерии Киселя—Джонса в модификации Ассоциации ревматологов России 2003 г. (табл.) [5,6].
Диагностика ОРЛ до настоящего времени представляет определенные трудности в связи с эволюцией клинического течения заболевания и расширением его дифференциальнодиагностического спектра [1,3,7]. Значительное снижение заболеваемости ОРЛ в большинстве стран приводит к гиподиагностике и увеличению процента ошибочных диагнозов. Напротив, существуют страны и отдельные территории с высокой распространенностью ОРЛ (страны с низким уровнем экономического развития, коренное население Австралии, Фиджи, Новой Зеландии, Индии), где наиболее отчетливо проявились современные особенности ОРЛ. Это привело к необходимости модификации исторических критериев Киселя—Джонса, прежде всего в отношении клинической характеристики суставного синдрома [8].
Ревматический полиартрит наряду с ревматическим кардитом остаются ведущими клиническими проявлениями ОРЛ (33—66% и 50—91% соответственно) [1,3,7—10]. Классическое описание суставного синдрома при ОРЛ: мигрирующий полиартрит с поражением крупных и средних суставов — коленных, голеностопных, локтевых, лучезапястных — без формирования деформаций и с быстрой положительной динамикой на фоне приема нестероидных противовоспалительных препаратов (НПВП). Длительность течения артрита без специфического лечения ограничена и продолжается в среднем около 4 недель [3,8]. Поражение мелких суставов кистей и стоп, суставов позвоночника встречается значительно реже, чем при других заболеваниях суставов [8]. Согласно последним рекомендациями American Heart Association, в качестве большого критерия ОРЛ могут рассматриваться асептический моноартрит и полиартралгии [7—10]. У детей с ревматическим полиартритом, по нашим данным, отмечаются артриты и артралгии мелких суставов стоп (20%), кистей (16%) и боли в поясничнокрестцовом отделе позвоночника (16%) [1]. Такой характер суставного синдрома при ОРЛ прежде всего требует исключения ювенильного идиопатического артрита (ЮИА).
Для диагностики ЮИА чаще всего используют диагностические критерии Американской ревматологической ассоциации:
- начало заболевания до достижения 16-летнего возраста;
- поражение одного и более суставов, характеризующееся припухлостью/выпотом либо имеющее как минимум два из следующих признаков: ограничение функции, болезненность при пальпации, повышение местной температуры;
- длительность суставных изменений не менее 6 недель;
- исключение других ревматических заболеваний [11].
Локализация и распространение патологического процесса зависит от формы ЮИА. Общими признаками являются: стойкое прогрессирующее поражение суставов, приводящее к деформации, развитию контрактур, суставной синдром сопровождается утренней скованностью, часто поражаются мелкие суставы кистей, стоп, шейный отдел позвоночника.
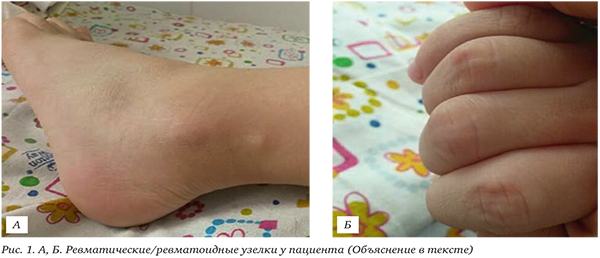
Приводим клиническое наблюдение мальчика Т., 5 лет, поступившего в Морозовскую детскую городскую клиническую больницу (МДГКБ) 24.04.15 с направляющим диагнозом: ЮИА.
Из анамнеза заболевания известно, что с 01.04.15 появились жалобы на боли и скованность в коленных суставах, слабость в нижних конечностях, нарушение походки. Данных за предшествующую носоглоточную инфекцию нет. Через неделю присоединились боли в кистях, стопах, болезненность при попытке сесть на корточки. По данным ЭхоКГ от 02.04.16: створки клапанов сердца не изменены, отмечается повышенная подвижность передней створки митрального клапана (МК), физиологическая регургитация на МК и трикуспидальном клапане, дополнительная трабекула левого желудочка (ЛЖ). 09.04.15 консультирован ортопедом: по данным УЗИ коленных суставов патологических изменений не выявлено. В анализе крови отмечалось повы...












