Урология №5 / 2015
Узкоспектровая диагностика и компьютерная хромоэндоскопия в диагностике эпителиальных новообразований нижних и верхних мочевыводящих путей
1 Отделение ММДиЛ ГКБ № 57; 2 кафедра урологии ИПК ФМБА; 3 кафедра эндоскопической урологии РМАПО, 4 Отделение урологии ФГБУ «РОНЦ им. Н.Н. Блохина, Москва
В структуре онкологической заболеваемости первое место занимают опухоли эпителиального происхождения. Целью работы стало изучение возможностей узкоспектровой эндоскопии и компьютерной хромоэндоскопии в диагностике эпителиальных образований мочевого пузыря и верхних мочевыводящих путей (ВМП).
Материалы и методы. Дополнительная диагностика при эндоскопическом осмотре нижних мочевыводящих путей была выполнена 76 пациентам (132 уретроцистоскопии).
Для оценки эффективности применения дополнительных технологий при эндоскопическом осмотре верхних мочевыводящих путей были обследованы 47 пациентов (57 эндоскопических исследований ВМП).
Результаты. При эндоскопическом осмотре мочевого пузыря только в «белом свете» выявлено и удалено 80 подозрительных новообразований. Дополнительное применение NBI-диагностики позволило выявить и удалить еще 9 (9,5%) патологических новообразований, 6 (66,7%) из которых оказались переходноклеточным раком. Дополнительное применение компьютерной хромоэндоскопии позволило выявить еще 6 (6,3%) новообразований, пропущенных при осмотре в «белом свете»:
4 (66,7%) образца переходноклеточного рака, 1 (16,7%) – плоскоклеточной папилломы.
При эндоскопическом осмотре ВМП только в «белом свете» выявлено и удалено 47 подозрительных новообразований. Дополнительное применение узкоспектрового режима позволило выявить и удалить еще 8 (12,9%) патологических новообразований, 3 (37,5%) из которых морфологически являлись переходноклеточной карциномой. Дополнительное применение компьютерной хромоэндоскопии выявило еще 7 (11,3%) новообразований, пропущенных при осмотре ВМП в «белом свете», 4 (57,1%) из которых являлись переходноклеточной карциномой. Во всех остальных биоптатах получено или хроническое воспаление, или материал был не пригоден для морфологического исследования.
Выводы. Наш опыт использования узкоспектровой диагностики и компьютерной хромоэндоскопии позволил на 14,3% улучшить диагностику рака мочевого пузыря и на 14,9% – выявляемость переходноклкточной карциномы ВМП на этапе освоения метода.
Введение. В настоящее время эпителиальные образования мочевыводящих путей занимают одну из ведущих позиций в структуре всех онкоурологических заболеваний. Это обусловлено не только распространенностью онкологических поражений данной области, но и быстрым прогрессированием и высокой частотой рецидивирования [1].
 Согласно статистическим данным, в 2013 г. в структуре заболеваемости злокачественными новообразованиями в России доля впервые выявленного рака мочевого пузыря составила 2,7%, обеспечив заболеванию 13-е ранговое место. В абсолютных значениях этот показатель составил 14 327 случаев для обоих полов [2]. Несмотря на то что опухоли мочевого пузыря по своему гистогенезу достаточно разнообразны, основную долю (95%) составляют опухоли эпителиального происхождения: переходноклеточная и плоскоклеточная папиллома, переходноклеточный и плоскоклеточный рак, аденокарцинома, недифференцированный рак. На все остальные формы приходится 5–10%. Впервые выявленный рак почки составил 3,9% (20 892 случая для обоих полов), заняв при этом 10-е ранговое место [2]. Эпителиальные опухоли почечной лоханки и чашечек в структуре рака почки составляют от 10 до 25%; опухоли мочеточника встречаются значительно реже – в 1–2% наблюдений [2]. Среди всех онкологических поражений верхних мочевыводящих путей (ВМП) первое место занимают опухоли эпителиального происхождения: переходноклеточный рак, на долю которого приходится 92–99% всех опухолей ВМП; плоскоклеточный рак, составляющий 1–8%; переходноклеточная папиллома, инвертированная папиллома, аденокарцинома. В то же время на долю мезенхимальных опухолей приходится только 1% [1].
Согласно статистическим данным, в 2013 г. в структуре заболеваемости злокачественными новообразованиями в России доля впервые выявленного рака мочевого пузыря составила 2,7%, обеспечив заболеванию 13-е ранговое место. В абсолютных значениях этот показатель составил 14 327 случаев для обоих полов [2]. Несмотря на то что опухоли мочевого пузыря по своему гистогенезу достаточно разнообразны, основную долю (95%) составляют опухоли эпителиального происхождения: переходноклеточная и плоскоклеточная папиллома, переходноклеточный и плоскоклеточный рак, аденокарцинома, недифференцированный рак. На все остальные формы приходится 5–10%. Впервые выявленный рак почки составил 3,9% (20 892 случая для обоих полов), заняв при этом 10-е ранговое место [2]. Эпителиальные опухоли почечной лоханки и чашечек в структуре рака почки составляют от 10 до 25%; опухоли мочеточника встречаются значительно реже – в 1–2% наблюдений [2]. Среди всех онкологических поражений верхних мочевыводящих путей (ВМП) первое место занимают опухоли эпителиального происхождения: переходноклеточный рак, на долю которого приходится 92–99% всех опухолей ВМП; плоскоклеточный рак, составляющий 1–8%; переходноклеточная папиллома, инвертированная папиллома, аденокарцинома. В то же время на долю мезенхимальных опухолей приходится только 1% [1].
«Золотым» стандартом диагностики эпителиальных опухолей мочевыводящих путей являются цистоскопия и уретеронефроскопия, позволяющие урологу осмотреть весь пораженный уротелий и при необходимости выполнить биопсию, удаление опухоли или аблацию подозрительных участков.
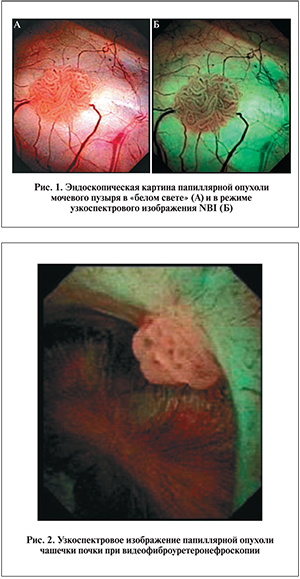
Сочетание эндоскопии с узкоспектровой диагностикой (Narrow Band Imaging – NBI) – оптический метод повышения качества визуализации, разработанный компанией «Olympus» (Япония). Технология позволяет с помощью фильтров выделять оптические волны определенной длины и получать более качественное и контрастное изображение сосудистого рисунка подслизистого слоя уротелия, применяя эффект выборочного поглощения гемоглобином некоторых длин волн видимого спектра светового излучения, и тем самым лучше выявлять участки с измененным кровотоком. Применение режима NBI при исследованиях помогает идентифицировать специфичный сосудистый рисунок опухолей и определять зоны, пораженные дисплазией высокой степени. При освещении поверхности слизистой мочевой системы лучом узкой полосы спектрального излучения свет, активно поглощаясь кровеносными сосудами, легко проникает сквозь ткани слизистой оболочки. В результате появляется возможность контрастного выделения капилляров и других структур слизистых. Раньше узкоспектровое исследование можно было выполнять только с помощью видеофиброцистоскопа. В настоящее ...












