Терапия №7-8 / 2018
Ведение пациента с болью в спине в общеврачебной практике
Кафедра нервных болезней ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский университет)
Пациенты с болью в спине – одна из наиболее многочисленных категорий в первичном звене медицинской помощи. Основной целью их клинического обследования служит выявление, с одной стороны, пациентов с симптоматической болью, а с другой – больных с высокой вероятностью серьезных патологий (перелом позвонка, малигнизация и др.), которые могут потребовать дополнительных диагностических мер и специального лечения. Очень важное значение для адекватного ведения пациентов с болью в общеврачебной практике имеют быстрое распознавание радикулярной боли и знание предикторов хронизации болевого синдрома. Цели терапии включают редукцию симптомов боли, расширение двигательной активности и воздействие на дистресс, связанный с персистирующим болевым синдромом.
В индустриальных странах приблизительно 3/4 взрослого населения периодически страдают от боли в спине. При этом пик заболеваемости приходится на наиболее активный трудоспособный возраст (35–55 лет) [1].
На поликлиническом приеме пациенты с болью в спине составляют от 30 до 50% больных в зависимости от специализации врача. Боли в спине – одна из ведущих причин временной потери трудоспособности после острых респираторных заболеваний.
Острая боль в спине определяется как боль, локализованная в области позвоночного столба и длящаяся
У небольшой части больных (10–17%) боль трансформируется в хроническую и может привести к инвалидизации, у значительной части пациентов боль меньшей интенсивности сохраняется длительное время, или же наблюдаются рецидивы эпизодов боли. Более чем у 1/3 пациентов боль в спине как минимум средней интенсивности продолжает персистировать в течение года после острого эпизода, причем приблизительно у каждого пятого пациента она значительно лимитирует обыденную активность [3]. В этом плане эффективное ведение пациента с острой болью в спине – хорошая гарантия против последующих обострений.
Диагностика: главное
Главная задача врача во время первичного осмотра – выявить пациентов, которые с высокой долей вероятности имеют серьезную патологию, требующую дальнейшего обследования и специфического лечения, например перелом тела позвонка, спинальный тумор, спинальную инфекцию. В связи с этим следует отметить, что среди пациентов, предъявляющих жалобу на боль в спине, 0,7% имеют спинальный тумор (первичный или метастатический), 4% – компрессионный перелом, 0,01% – спинальную инфекцию и 0,3% – анкилозирующий спондилит [4].
Все практические клинические рекомендации, базирующиеся на доказательной базе, предполагают использование системы «красных флажков» (симптомов опасности) для скрининга серьезных причин боли в спине (табл. 1). В первую очередь у практического врача должна быть настороженность в отношении неоплазмы.
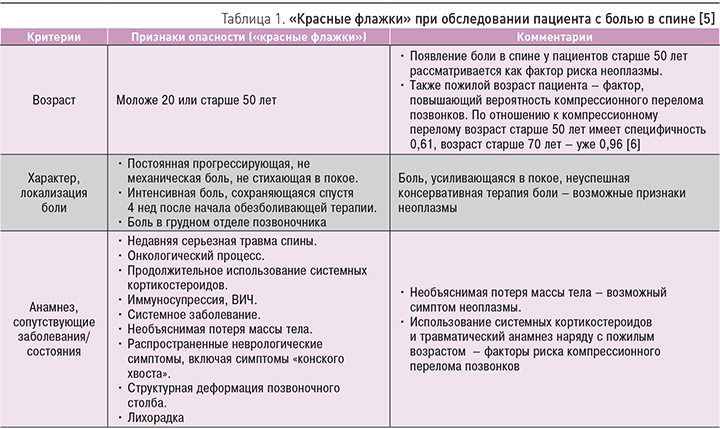
Отсутствие симптомов опасности после тщательного анализа позволяет исключить вторичный характер боли в спине. При выявлении таких признаков больному необходимо незамедлительное дополнительное обследование.
У молодых людей важно не пропустить анкилозирующий спондилит. Клиническими маркерами этого заболевания, помимо молодого возраста, служат утренняя скованность и альтернирующие боли в ягодичной области, усиление боли во второй половине ночи.
Следующий диагностический этап при боли в спине должен быть направлен на выявление корешковой боли. Боль, ассоциированная с радикулопатией, может приводить к стойкой утрате трудоспособности. Распространенность радикулопатии среди социально активной популяции людей значительно выше по сравнению с другими дегенеративными состояниями [7]. В течение года она возникает у 1–10% взрослого населения, а кумулятивная распространенность, отражающая вероятность заболевания в течение жизни, варьируется от 1,2 до 43%.
Ведение пациента с радикулярной болью требует определенных навыков, в отдельных случаях может потребоваться нейрохирургическое вмешательство. Поэтому пациент с подозрением на корешковую боль должен быть направлен на консультацию к неврологу.
Если боль иррадиирует в ногу ниже колена, то она с высокой долей вероятности вызвана компрессией волокон корешка. Поэтому для врача полезно стратифицировать пациентов с мышечно-скелетной болью в спине на группы: с иррадиацией боли в ногу и без нее. Этот момент ва...












