Терапия №2 / 2018
Ведение пациентов с болью в спине для терапевтов и врачей общей практики (Клинические рекомендации)
ВВЕДЕНИЕ
Боль в спине объединяет широкий спектр нарушений состояния костных и мышечно-связочных структур позвоночника, занимает второе место по частоте обращений в поликлинику и третье – по количеству госпитализаций.
Глобальное исследование заболеваемости населения (Global Burden of Disease Study) признало боль в спине главной медицинской причиной снижения качества жизни в мире и России.
Боль в спине является междисциплинарной медицинской проблемой, но тем не менее первичное обращение этих пациентов осуществляется к терапевтам и врачам общей практики, на которых лежит ответственность за своевременную дифференциальную диагностику и назначение полного комплекса терапии в тех случаях, когда боль в спине не является проявлением серьезного или угрожающего жизни заболевания.
Консенсус экспертов призван систематизировать известные методы диагностики, лечения и вторичной профилактики боли в спине для их обязательного применения в поликлинике терапевтом или врачом общей практики.
ОПРЕДЕЛЕНИЕ
МКБ-10 определяет боль в спине (M54 «Дорсaлгия») как симптом, а не как нозологическую единицу, проводя разделение в зависимости от локализации.
С практической точки зрения удобно выделять три основные причины болей в спине:
1) неспецифическая (частота встречаемости 85–90%).
Термин «неспецифическая боль в спине» означает, что не удалось выявить серьезную патологию (заболевание), явившуюся причиной боли: инфекцию, травму, воспаление, опухоль, остеопороз, ревматоидный артрит и анкилозирующий спондилит, заболевание соединительной ткани и др. Помимо этого, должны отсутствовать специфические признаки вовлечения в процесс корешков спинномозговых нервов (радикулопатия и синдром «конского хвоста») и стеноза спинномозгового канала;
2) специфическая: опухоли, в том числе метастатические; спондилоартрит, воспаления, переломы позвонков и заболевания внутренних органов (частота встречаемости 4–7%);
3) боль, вызванная компрессионной радикулопатией, стенозом поясничного канала (частота встречаемости 7%).
ФАКТОРЫ РИСКА РАЗВИТИЯ НЕСПЕЦИФИЧЕСКОЙ БОЛИ В СПИНЕ
Среди них тяжелый физический труд, частые сгибания и наклоны туловища, подъем тяжестей, сидячий образ жизни, а также вибрационные воздействия. В группе риска находятся лица, чей труд связан с неадекватными для позвоночника нагрузками, а также люди, которые вынуждены длительно находиться в статическом напряжении, длительном сидячем положении: профессиональные водители, офисные работники.
У подавляющего большинства пациентов неспецифическая боль в спине проходит в течение нескольких дней или недель, однако в 2–10% случаев она принимает хроническое течение.
КЛИНИЧЕСКИЙ МОДУЛЬ
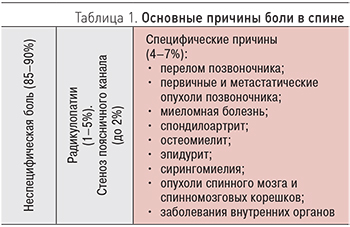 Основные причины боли в спине приведены в табл. 1.
Основные причины боли в спине приведены в табл. 1.
Классификация
В зависимости от длительности боли она подразделяется на:
- острую (продолжительность до 12 нед);
- хроническую (более 12 нед).
Клиническая картина
Учитывая, что чаще всего боль локализуется в нижней части спины, в последующем тексте Клинических рекомендаций большее внимание будет уделено боли именно в нижней части спины (БНЧС)3.
Как правило, боль в нижней части спины возникает остро после физической нагрузки, неловкого движения, переохлаждения, усиливается при движениях, в определенной позе и уменьшается после отдыха, растирания или разминания болезненных мышц. Боли могут ограничивать объем произвольных движений. О вовлечении в патологический процесс корешков можно говорить при выявлении чувствительных, рефлекторных или двигательных нарушений, простреливающих болей, иррадиирующих в нижние конечности.
ДИАГНОСТИЧЕСКИЙ МОДУЛЬ
При первичном обращении пациента с болью в нижней части спины в поликлинику необходимо исключить «красные флаги» (табл. 2) и при их наличии провести дополнительные обследования и/или направить на консультацию ...












