Терапия №2 / 2024
Пациент с кашлем на приеме у врача-терапевта: пошаговая инструкция к диагнозу и лечению
ФГБУ «Национальный медицинский исследовательский центр терапии и профилактической медицины» Минздрава России, г. Москва
Аннотация. В статье обсуждаются причины кашля, кратко представлена их классификация, алгоритмы диагностики, дифференциальной диагностики и лечения. Описан клинический случай ведения пациента с риносинуситом и обострением хронического бронхита.
ВВЕДЕНИЕ
Кашель – наиболее частый симптом, с которым обращаются к врачу как при респираторных, так и при ряде других заболеваний. Известно, что у пациентов с этим симптомом в той или иной мере снижается качество жизни, кроме того, в силу широкой его распространенности происходит усиление экономического бремени на медицинское обслуживание со стороны здравоохранения в целом.
Подход, основанный в первую очередь на выявлении этиологии кашля, служит залогом эффективного его лечения.
Кашель – мультидисциплинарная проблема, охватывающая такие области клинической медицины, как терапия, пульмонология, кардиология, аллергология, ревматология, оториноларингология, инфекционная патология и др. При этом именно врачи общей практики и терапевты находятся на первой линии при обращении пациента в медицинское учреждение по поводу как острого, так и хронического кашля. Однако порой бывает довольно сложно определиться с четким алгоритмом действий при ведении таких пациентов.
Действительно, хронический кашель представляет собой непростую проблему в связи с большим числом потенциальных причин (и, как следствие, широким кругом дифференциально-диагностического поиска) и зачастую с несвоевременным назначением эффективной терапии [1].
Перед терапевтом и врачом общей практики стоит ряд задач:
- определить тип кашля – острый, подострый или хронический;
- установить его причину;
- выбрать диагностический объем для решения первых двух задач;
- принять решение о том, направлять ли пациента к более узким специалистам, и если да, то когда.
Международный классификатор болезней 10-го пересмотра относит кашель к рубрике R05. Различают острый (длительностью до 3 нед.), подострый (3–8 нед.) и хронический (более 8 нед.) кашель. При этом временные границы этой классификации по-прежнему вызывают споры [2].
Острый кашель – наиболее распространенный симптом в первичной врачебной практике, поскольку он связан в первую очередь с острой респираторной вирусной инфекцией (ОРВИ). Однако острый кашель могут вызывать и другие причины. В частности, он может иметь бактериальную природу (табл. 1). Если вирусный кашель обычно сопутствует гриппу, парагриппу, респираторно-синтициальной вирусной, коронавирусной инфекции, кори, то кашель бактериального происхождения развивается как следствие пневмококковой, гемофильной, микоплазменной, хламидийной и других инфекций.
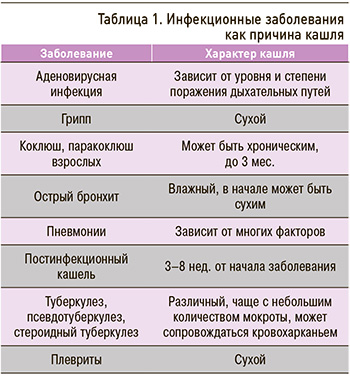
Острый кашель предполагает проведение дифференциальной диагностики патологий верхних и нижних дыхательных путей. Говоря об этой форме кашля, мы понимаем, что чаще всего его вызывают такие острые состояния, как ОРВИ, фарингит, тонзиллит, бронхит, пневмония. Другими возможными причинами могут служить вдыхание раздражающих веществ (пыли, дыма, газа), развитие острой аллергической реакции, бронхоспазма, коклюша, попадание инородного тела. Перед врачом амбулаторного звена всегда встает вопрос: вести ли пациента с этой патологией амбулаторно или направить в стационар?
Диагностический алгоритм при обследовании пациента, страдающего острым кашлем, в первую очередь должен быть направлен на установление его этиологии. Как уже говорилось выше, чаще всего жалобы на острый сухой кашель обусловлены ОРВИ. Врачу первичного звена следует обратить внимание на сочетание определенных клинических симптомов – ринореи, астении, гипертермии (чаще всего субфебрильной), при наличии которых выполнение какого-либо обследования чаще всего нецелесообразно.
Если же речь идет об остро возникшем кашле, которому сопутствуют фебрильная лихорадка, боль в груди, усиливающаяся на вдохе/кашле, тахипноэ, гнойная мокрота, а при проведении объективного обследования – укорочение перкуторного звука, наличие бронхиального дыхания, влажных хрипов и др., то следует включить в круг дифференциальной диагностики внебольничную пневмонию и назначить рентгенологическое исследование органов грудной клетки (ОГК). Након...











