Фарматека №11 (364) / 2018
Актуальность выявления и необходимость коррекции тревожных и депрессивных расстройств у больных сахарным диабетом 2 типа при плановой госпитализации
1) Приволжский исследовательский медицинский университет, Нижний Новгород, Россия;
2) Наркологическая больница, Нижний Новгород, Россия;
3) Нижегородская областная клиническая больница (НОКБ) им. Н.А. Семашко, Нижний Новгород, Россия
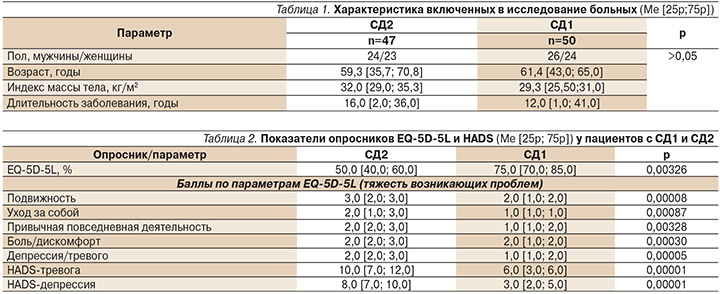
Обоснование. Депрессивные и тревожные состояния являются частыми спутниками сахарного диабета. Наличие тревожно-депрессивных расстройств способствует прогрессированию основного заболевания и его осложнений, т.к. нарушается приверженность пациента к выбранной схеме фармакотерапии и режима питания. Цель исследования. Оценка встре-чаемости тревожных и депрессивных расстройств у пациентов с СД 1 и 2 типов (СД1 и 2) при плановой госпитализации. Методы. Заполнение пациентами (СД1 – 50 пациентов, СД2 – 47 пациентов) Школы диабета опросников EQ5D5L и HADS. Результаты. У всех пациентов с СД2 выявлены субклинические и явные признаки депрессии и/или тревоги, в то время
как у пациентов с СД1 эти показатели оказались в пределах нормы. Качество своей жизни пациенты с СД2 оценивали значительно ниже, чем больные СД1. Заключение. У пациентов с СД2 отмечается высокая частота тревожно-депрессивных расстройств, выявленных на скрининге. Своевременное выявление и фармакологическая поддержка таких пациентов с подобными нарушениями будут способствовать улучшению качества их жизни и эффективности сахароснижающей терапии ввиду большей приверженности лечению.
Введение
Качество жизни, по определению ВОЗ, – это характеристика физического, психологического, эмоционального и социального функционирования, основанная на его субъективном восприятии [24]. Как показано в многочисленных исследованиях, депрессия является независимым фактором риска развития хронических неинфекционных заболеваний [8]. Очень остро встает вопрос о фармакотерапии депрессивных состояний состояний при сахарном диабете 2 типа (СД2), когда из-за сходства клинической симптоматики и проявлений тревожных расстройств их трудно дифференцировать, при этом нарушается приверженность пациентов лечению. Наличие тревожно-депрессивных расстройств способствует прогрессированию СД2 и его осложнений.
Цель исследования: оценка встречаемости тревожных и депрессивных расстройств у пациентов с СД1 и СД2 при плановой госпитализации.
Методы
Исследование проведено на базе эндокринологического отделения ГБУЗ НО «НОКБ им. Н.А. Семашко». В нем приняли участие только те пациенты, которые проходили плановую госпитализацию по поводу СД (их характеристика отражена в табл. 1) с длительностью диабета >3 лет, что исключает факта стрессового состояния при первичном выявлении заболевания и связанные с этим процедуры подбора сахароснижающей терапии. Включенные в исследование пациенты с СД1 и СД2 были сопоставимыми по полу, возрасту, индексу массы тела и продолжительности заболевания. На момент проведения исследования пациенты с СД1 (50 человек) следовали подобранному режиму инсулинотерапии, пациенты с СД2 (47 человек) принимали метформин в соответствии с Алгоритмами специализированной медицинской помощи больным сахарным диабетом [1]. Все обследованные лица подписали добровольное информированное согласие на участие в исследовании.
Пере...












