Терапия №1 / 2022
Актуальные вопросы лечения бронхиальной астмы
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, г. Санкт-Петербург
Аннотация. В статье обсуждаются современные представления о лечении бронхиальной астмы (БА) – одного из самых распространенных и социально значимых заболеваний в мире.
Цель обзора – рассмотреть варианты терапии БА на различных ступенях терапии в соответствии с последними международными и национальными клиническими рекомендациями, основные группы лекарственных препаратов, рекомендованных в настоящее время для ведения пациентов c различной тяжестью заболевания при его стабильном течении. Также обсуждаются ближайшие перспективы совершенствования фармакотерапии БА.
ВВЕДЕНИЕ
Бронхиальная астма (БА) – одно из наиболее распространенных респираторных заболеваний, которым в разных странах мира страдают около 360 млн человек. Она существенно снижает качество жизни пациентов и членов их семей, отличается высокой стоимостью лечения и ежегодно становится причиной смерти примерно 400 000 больных в мире [1]. Современное ведение пациентов с БА основано на принципах, изложенных в глобальной инициативе по БА (GINA) и российских клинических рекомендациях [2, 3].
В настоящей статье обсуждается лечение БА стабильного течения и перспективы его дальнейшего совершенствования.
ТЯЖЕСТЬ И КОНТРОЛЬ БРОНХИАЛЬНОЙ АСТМЫ
Терапия БА в настоящее время зависит от степени ее тяжести, контроля и фенотипа.
Тяжесть астмы ранее определялась на основании выраженности клинической картины и значений показателей функции легких до начала терапии. Недостаток такого подхода заключался в том, что он не учитывал особенности течения заболевания у пациентов, которые ранее уже получали лечение.
В современных международных и национальных рекомендациях тяжесть течения БА предлагается оценивать ретроспективно в течение не менее 2–3 мес с учетом объема проводимой терапии, необходимого для достижения контроля заболевания (табл. 1).
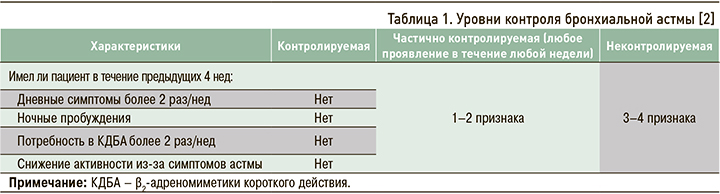
Выделяют три степени тяжести течения БА [2].
1. Легкая астма: контроль достигается при использовании комбинации ингаляционный глюкокортикостероид (ИГКС) + формотерол в режиме «по требованию» или при регулярном лечении низкими дозами ИГКС или антилейкотриеновых препаратов (АЛТ). Эксперты GINA не рекомендуют более выделять интермиттирующую и персистирующую легкую БА в связи с тем, что в обоих случаях у пациентов могут развиваться тяжелые обострения, для предупреждения которых требуется лечение ИГКС [2].
2. Астма средней тяжести: достижение контроля возможно при постоянном использовании низких и средних доз ИГКС в комбинации с β2-адреномиметиками длительного действия (ДДБА).
3. Тяжелая астма: форма заболевания, при котором контроль возможен в случае назначения высоких доз ИГКС + ДДБА или же которое остается неконтролируемым, несмотря на лечение ими [2, 4].
Основные цели терапии БА включают достижение и поддержание контроля симптомов болезни в течение длительного времени, профилактику обострений, улучшение функции легких.
Контроль БА – это выраженность клинических проявлений заболевания или степень их уменьшения/исчезновения под влиянием лечения [2]. Оценка контроля осуществляется путем анализа двух компонентов – тяжести симптомов и определения риска будущих обострений. Последний зависит от многих факторов, в том числе дисциплины пациента, правильной техники ингаляций, сопутствующих заболеваний, степени тяжести бронхиальной обструкции.
Плохой контроль БА увеличивает вероятность ее последующих обострений. Вместе с тем отсутствие симптомов у пациентов с легкой БА не исключает вероятности развития тяжелых обострений этого заболевания при воздействии триггеров (например, при контакте с аллергенами или вирусными инфекциями).
Установлено, что достижение контроля возможно при адекватной терапии у большинства пациентов. Для его оценки в реальной клинической практике рекомендуется использовать специальные вопросники – Asthma Control Test (АСТ) и Asthma Control Question-naire (ACQ-5). Они позволяют быстро и точно определять состояние больных врачами первичного звена здравоохранения и специалистами (пульмонологами и аллергологами-иммунологами).
К факторам риска обострений БА относятся высокая потребность в бронхолитиках короткого действия (более 3 ингаляторов КДБА в год), неправильное или недостаточное использование ИГКС, низкие показатели функции легких (ОФВ1 <60%), высокая степень бронхиальной гиперреактивности, значимые психологические и социально-экономические проблемы, воздействие поллютантов и этиологически значимых аллергенов, курение, серьезные сопутствующие заболевания, эозинофилия крови и/или мокроты, высокий уровень оксида азота в выдыхаемом воздухе, беременность, интенсивная терапия по поводу обострения астмы в анамнезе, не менее одного тяжелого обострения астмы за последние 12 мес [2].
Хорошо известно, что астма является гетерогенным заболеванием. Выделение особых групп пациентов по клиническим и патофизиологическим принципам лежит в основе концепции фенотипов заболевания. В нашей стране это нашло отражение в классификациях БА, предложенных А.Д. Адо, П.К. Булатовым и Г.Б. Федосеевым [5].
В международных согласительных документах выделяют следующие фенотипы БА [2]:
1) аллергическую;
2) неаллергическая;
3) позднюю;
4) астму с фиксированной бронхиальной обструкцией;
5) астму с ожирением.
Фенотипирование пациентов имеет большое значение при БА различной тяжести течения. Фенотипы болезни, наряду с тяжестью ее течения и контролем, должны указываться в диагнозе у пациентов в реальной клинической практике.
ВЕДЕНИЕ БОЛЬНЫХ АСТМОЙ
Целью терапии БА является достижение контроля и снижение риска ...












