Терапия №5 / 2020
Алгоритм кислородотерапии и неинвазивной вентиляции легких у пациентов с COVID-19
ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
Пандемия COVID-19, вызванная высоко контагиозным коронавирусом SARS-CoV-2, остается актуальной проблемой мирового здравоохранения, унося тысячи человеческих жизней каждую неделю. К сожалению, несмотря на многочисленные попытки поиска патогенетической лекарственной терапии, текущая выживаемость больных COVID-19, особенно с тяжелыми формами болезни, зависит от их возможности поддерживать дыхательную функцию и газообмен. Настоящий клинический обзор посвящен алгоритмам респираторной поддержки (оксигенотерапия и неинвазивная искусственная вентиляция легких) и их применимости у взрослых пациентов с COVID-19.
Краткие рекомендации по выполнению респираторной поддержки: 1) медперсонал должен использовать максимум средств индивидуальной защиты (респираторы/маски FFP3 N-95, средства защиты глаз, включая защитный щиток, очки защитные) с учетом аэрозоль-генерирующего потенциала устройств для неинвазивной респираторной поддержки; 2) термическая гелий-кислородная смесь и высокопоточная назальная оксигенотерапия предпочтительны для больных COVID-19 с высокой потребностью в кислородной поддержке; 3) неинвазивная искусственная вентиляция легких (с положительным давлением) является наиболее оправданной терапией, уменьшающей высокие риски внутрибольничной контаминации от проведения искусственной вентиляции легких (ИВЛ); 4) ранняя интубация и ИВЛ-терапия целесообразна и необходима для пациентов, имеющих прогрессирование дыхательной недостаточности, при развитии полиорганной недостаточности, острого респираторного дистресс-синдрома взрослых.
Пандемия коронавирусной болезни (COVID- 19), вызванная высококонтагиозным коронавирусом SARS-CoV-2, продолжает быть актуальной проблемой здравоохранения в мире, унося тысячи человеческих жизней каждую неделю. К сожалению, несмотря на многочисленные попытки поиска патогенетической лекарственной терапии, текущая выживаемость пациентов с COVID-19, особенно с тяжелыми формами болезни, зависит от их возможности поддерживать дыхательную функцию и газообмен [1].
Существующие в настоящее время клинические рекомендации по ведению тяжелых случаев COVID-19 в основном руководствуются принципами терапии вирусных пневмоний и сепсиса [2–5]. Однако COVID-19, по-видимому, имеет другую патофизиологию, чем привычные вирусные пневмонии и сепсис. В контексте сказанного возникает множество клинических вопросов уместности и необходимости респираторной поддержки в форме неотложной оксигенотерапии (НОТ) и неинвазивной искусственной вентиляции легких (НИВЛ) на разных этапах течения COVID-19. Цель настоящего обзора – анализ эффективной респираторной поддержки пациентов COVID-19 доступными методами реальной клинической практики.
1. ОСОБЕННОСТИ ПАТОФИЗИОЛОГИИ И ГИСТОПАТОЛОГИИ COVID-19
Подобно коронавирусу тяжелого острого респираторного синдрома (SARS), вирус SARS-CoV-2 поступает в клетку, используя рецептор ангиотензинпревращающего фермента-2 (АПФ-2), который присутствует в большинстве тканей человека: сосудистый эндотелий (включая сосуды легких), слизистую оболочку (полость рта и носоглотки), легочную ткань (пневмоциты II типа) [6]. Признается, что COVID-19 имеет 3 фазы, которые могут быть описаны следующим образом: «ранний» инфекционный процесс (чаще катаральный), легочная инфекция («матовое стекло»), общее тяжелое инфекционное воспаление (пневмония, сепсис) [7, 8] (рис. 1). Во время «ранней фазы» инфекции вирус инфильтрирует легочную паренхиму и начинается его репликация. Это триггирует воспалительную реакцию с вовлечением местной вазодилатации, усилением проницаемости эндотелия, рекрутирует в зону воспаления лейкоциты [9]. Фактически это говорит об вирусной «очаговой пневмонии» с формированием тяжелой гипоксемии и сердечно-сосудистой реакции на стресс.
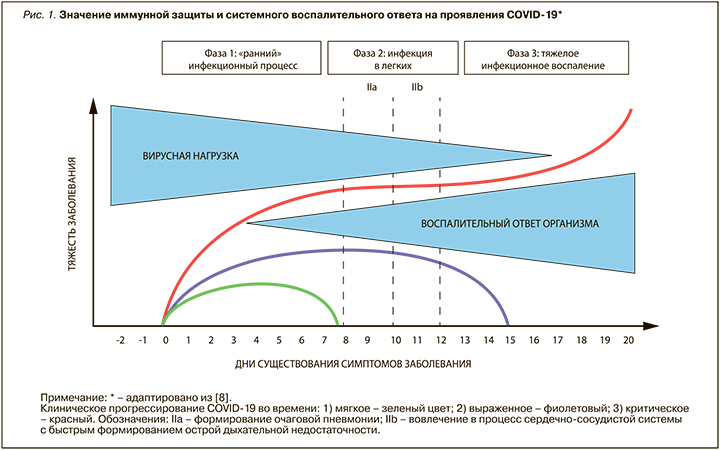
У большинства пациентов с COVID-19 наличие микротромбов, повышенные D-димеры в плазме, были связаны с плохим прогнозом, а периферический легочный тромбоз и эмболия являлись обычным явлением при тяжелой форме COVID-19 с острой дыхательной недостаточностью (ОДН) [10]. С точки зрения патофизиологии ОДН она характеризуется как гипоксическая. Однако в ряде случаев у больных COVID-19 значительно увеличивается уровень PaCO2 (гиперкапния). Более того, у пациентов, интубированных и вентилируемых на этой фазе заболевания, существенно увеличивается альвеолярно-артериальный кислородный градиент (A-аО2) (с учетом высокой фракции кислорода (FiO2> 50%) и дыхательным коэффициентом 0,85) и присутствует существенная разница уровня CO2 артериального и конца выдоха. Это свидетельствует в пользу особого вида «пневмонии» с острым повреждением легких (ОПЛ), существенно отличающейся от бактериальной пневмонии или пневмонии при септическом шоке, часто вызывающих респираторный дистресс-синдром взрослых (РДСВ) [11].
Клинические наблюдения убедительно показывают, что привычная схема проведения искусственной вентиляции легких (ИВЛ), показавшая свою эффективность при РДВС, не эффективна среди пациентов с COVID-19 в 30,5–84,5% случаев [12]. Причиной тому служат несвоевременность и отсутствие четких алгоритмов проведения ИВЛ для пациентов COVID-19, с одной стороны, и высокая травматичность и тяжелые последствия вентилятор-ассоциированной пневмонии ‒ с другой. Именно поэтому особое клиническое значение в поддержании газообменной функции пациентов приобретают неинвазивные методы респираторной поддержки, назначаемые пациентам на ранних стадиях заболевания [13].
2. ОСОБЕННОСТИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ ПАЦИЕНТОВ COVID-19
Понимание особенностей патофизиологии и гистопатологии COVID-19 принципиально важно для установления типа и времени начала респираторной поддержки, преследующей цель поддерживать постоянство газообмена у таких пациентов (жизнесберегающая терапия). Такая респираторная поддержка объединяет методы НИВЛ через маски или шлемы, а также варианты кислородотерапии:
- неотложная оксигенотерапия (НОТ) (через назальные канюли и/или маски Вентури с потоком 5 –15 л/мин);
- высокопоточная назальная оксигенотерапия (ВНОТ) (через специальные назальные канюли с FiO2 >30%);
- длительная оксигенотерапия (ДОТ) (через назальные канюли потоком 1,5–2,0 л/мин);
- ингаляционная терапия теплой гелий-кислородной смесью (термический гелий) (t-He/ O2...












