Фарматека №2 / 2019
Алкогольные поражения печени
Московский государственный медико-стоматологический университет им. А.И. Евдокимова, Москва, Россия
Алкогольная болезнь печени (АБП) остается основной причиной осложненного течения заболеваний печени c высокой смертностью во всем мире. Чрезмерное употребления алкоголя с вредными последствиями для здоровья – чрезвычайно актуальная проблема для России. Цирроз печени вносит существенный вклад в смертность населения от болезней органов пищеварения. У большинства больных АБП наблюдается слабовыраженная зависимость от алкоголя, редко возникает похмельный синдром, что и позволяет им употреблять спиртные напитки на протяжении многих лет. Стертое течение АБП вплоть до формирования цирроза очень характерно именно для таких пациентов. Это приводит к отсутствию возможности оказания своевременной помощи и предотвращения цирроза. Оценка тяжести течения и краткосрочный жизненный прогноз для пациентов с АБП осуществляются на основе различных прогностических моделей. Основа концепций фармакотерапии АБП заключается в воздействии на патогенетические компоненты данной патологии. Одним из препаратов, используемых для медикаментозной терапии АБП различных степеней тяжести, является L-орнитин L-аспартат. Лечение L-орнитин L-аспартатом проводится по схемам, определяемым стадией течения АБП (алкогольный гепатит и алкогольный цирроз).
Для цитирования: Полунина Т.Е. Алкогольные поражения печени. Фарматека. 2019;26(2):106–14 . DOI: https://dx.doi.org/10.18565/pharmateca.2019.2.106-114
Алкогольная болезнь печени (АБП) – клинико-морфологическое понятие, включающее несколько вариантов повреждений паренхимы печени вследствие злоупотребления алкоголем – от стеатоза до алкогольного гепатита (АГ, стеатогепатита – СГ), приводящего к развитию последовательных стадий: фиброза, цирроза печени (ЦП) и гепатоцеллюлярной карциномы (ГЦК). Патологические состояния, ассоциированные с алкоголем, разделяют на две основные категории: расстройства употребления алкоголя и расстройства, вызванные употреблением алкоголя. Расстройства употребления алкоголя включают злоупотребление алкоголем (или чрезмерное употребление алкоголя) и алкогольную зависимость, или алкоголизм. Расстройства, вызванные употреблением алкоголя, – это его неблагоприятные медицинские последствия: алкогольное поражение внутренних органов (включая АБП) и алкогольное поражение нервной системы (в т.ч. алкогольная полиневропатия), а также психические расстройства (например, алкогольные психозы) [1]. У большинства больных АБП наблюдается слабовыраженная зависимость от алкоголя, редко возникает похмельный синдром, что и позволяет им употреблять спиртные напитки на протяжении многих лет. Стертое течение АБП вплоть до формирования цирроза очень характерно именно для таких пациентов. Это приводит к отсутствию возможности оказания своевременной помощи и предотвращения цирроза.
В данной статье наше основное внимание будет уделено неблагоприятным медицинским последствиям, возникающим из-за злоупотребления алкоголем, в частности АБП.
АБП является одной из основных хронических заболеваний печени во всем мире. Алкоголь является частым кофактором у пациентов с другими заболеваниями печени, например, такими, как вирусный гепатит С, печеночная энцефалопатия (ПЭ), СГ, ЦП, ГЦК и др. Алкоголь оказывает влияние более чем на 200 заболеваний. Наибольшее число смертей, связанных с употреблением алкоголя, отмечается от сердечно-сосудистых, желудочно-кишечных заболеваний (главным образом ЦП) и раковых образований. В табл. 1 представлены основные соматические и психические заболевания, связанные с алкоголем [2].

Эпидемиология
По данным Всемирной организации здравоохранения, 3,3 млн смертей (6% от всех смертей в мире) связаны с употреблением алкоголя. Злоупотребление алкоголем – основной фактор риска примерно в 50% случаев ЦП [3]. По данным официальной статистики Российской Федерации, алкоголь входит в число основных факторов смерти в российской популяции, составляя 11,9%. Отмечено, что причиной смерти от заболеваний органов пищеварения в 50–80% случаев послужил ЦП, преимущественно алкогольной и вирусной этиологии [1].
АБП представляет собой широкий спектр расстройств от стеатоза печени до более тяжелых форм повреждения печени, включая АГ, ЦП и ГЦК (рис. 1). Стеатоз – это ранняя реакция на употребление алкоголя, развивается у большинства (более 90%) хронически принимающих алкоголь. Тяжелые формы АБП, такие как фиброз и цирроз, развиваются примерно у 30% сильно пьющих пациентов. В некоторых случаях у пациентов, хронически употребляющих алкогольные напитки, развивается АГ, который также приводит к тяжелым осложнениям, таким как печеночная недостаточность, портальная гипертензия, ПЭ и ГЦК. Тот факт, что АБП развивается не у всех, хронически употребляющих алкоголь, указывает на то, что в развитии заболевания задействованы другие факторы (наследственность, состав микробиоты, коморбидность и др.). Выявлено несколько факторов риска для развития АБП (рис. 1).
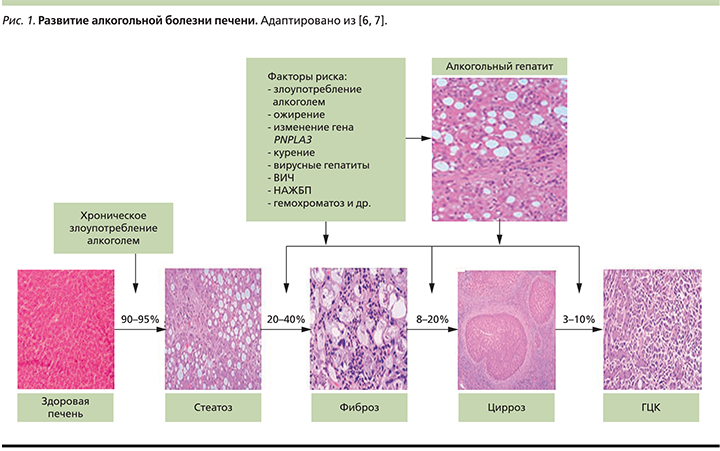
В последнее время уделяется много внимания генетическим факторам риска АБП. Результаты недавних исследований показывают, что вариации пататин-подобного домена, содержащего 3-ю фосфолипазу (PNPLA3 – patatin-like phospholipase domain-containing protein), влияют на развитие алкогольного цирроза у пациентов, хронически принимающих алкоголь [4–6]. Длительное употребление алкоголя пациентами с вирусными гепатитами В или С, вирусом иммунодефицита человека (ВИЧ), гемохроматозом приводит к синергическим эффектам по ускорению прогрессирования заболеваний печени.
Гепатотоксичные дозы алкоголя: для мужчин более 40–80 г/сут в пересчете на чистый этанол, что составляет 100–200 мл водки (крепость 40 об%), 400–800 мл сухого вина (10 об%), 800–1600 мл пива (5 об%); для женщин доза в 2 раза меньше – более 20 г этанола в сутки [1].
Патогенез АБП
Поступление алкоголя в организм человека осуществляется через энтероциты тонкой кишки в портальную венозную систему, где он вызывает повышение эндотоксиальной абсорбции. Алкоголь в к...












