Фарматека №1 (334) / 2017
Анализ сравнительного лечения ОРВИ в эпидсезоны 2015–2016 гг. на основе результатов мультиплексной ПЦР-диагностики в условиях амбулаторной практики
1 Кафедра клинической функциональной диагностики ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Москва;
2 НИИ вирусологии им. Д.И. Ивановского, Москва;
3 ОКДЦ ПАО «Газпром», Москва;
4 ООО «Алоль», Москва
Представлены результаты исследования, целью которого было выявление преобладающих возбудителей, циркулирующих в Москве для выбора эффективного противовирусного лечения. В результате выявлена значимая статистическая зависимость у детей, получавших Кагоцел, по сравнению с детьми, находившимися на симптоматической терапии, тогда как при лечении умифеновиром такой связи получено не было.
Эпидемические подъемы заболеваемости острыми респираторными вирусными инфекциями (ОРВИ) ежегодно возникают в осенне-зимний период времени. Этому обстоятельству способствует легкость передачи воздушно-капельных инфекций от больного при острой форме заболевания. Вирусы также передаются и при стертых формах заболевания. Частым респираторным заболеваниям способствует и формирование нестойкого постинфекционного иммунитета. Особенно короткий постинфекционный иммунитет свойствен вирусам гриппа, при парагриппозной и респираторно-синцитиальной вирусной инфекции (РСВ) – более продолжительный: 3–5 лет. Более стойкий иммунитет вырабатывается к адено- и риновирусам [1]. К перечисленным выше причинам эпидемий относится высокая изменчивость вируса гриппа за счет возникновения новых мутаций в вирусном геноме.
Клиническая симптоматика респираторных инфекций во многом зависит от биологических свойств вирусов, их тропизма к слизистой оболочке дыхательного тракта. Для лиц, окружающих больного, эпидемиологическую опасность определяют два фактора: количество вируса в слизи верхних дыхательных путей и выраженность катарального синдрома у больного человека. Известно, что заразный период при разных ОРВИ варьируется. В среднем его продолжительность определяется типом вируса и составляет от нескольких часов (например, при гриппе) до нескольких дней – при других ОРВИ. Как известно, тяжесть респираторных заболеваний может быть различной – от легких до тяжелых случаев, обусловленных не только симптомами поражения респираторного тракта, но и осложнениями бактериального характера. Очевидно, что и подходы к лечению в амбулаторных и госпитальных условиях, и выбор препаратов могут быть различными.
Начиная с 2009 г. отмечен быстрый рост заболеваемости ОРВИ, обусловленный эпидемией гриппа А/Калифорния/7/2009 (H1N1)pdm09, затем в 2014 г. наблюдался некоторый спад. В 2015 г. болели в 3,8 раза больше человек, чем в 2014 г. В 2015 г. эпидемический период пришелся на январь–март месяцы. Анализ данных известных сайтов, отражающих динамику заболевания респираторными инфекциями, в частности Роспотребнадзор, показал, что подъем заболеваемости в 2015 г. начался в январе и продолжался фактически по апрель. Однако четкая статистика по гриппу и гриппоподобным заболеваниям в России практически отсутствует.
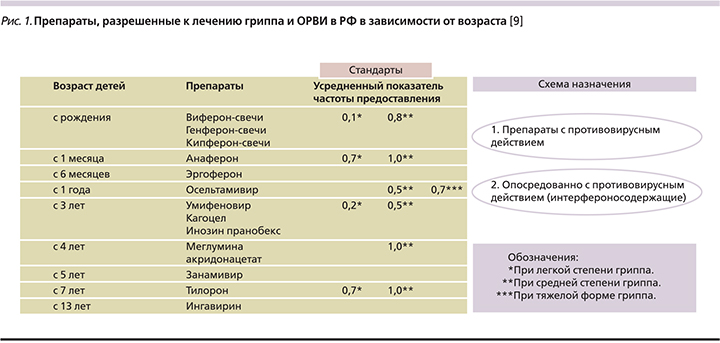
По своей распространенности в период эпидемии гриппа острые респираторные заболевания занимают первое место. Известно более 200 разных вирусов, вызывающих ОРВИ. Тем не менее благодаря новым методам диагностики на практике появилась возможность диагностировать наиболее часто циркулирующие вирусы респираторной группы в человеческой популяции. Наряду с вирусами гриппа в группу ОРВИ входят следующие: парагрипп, риновирусная инфекция, аденовирусная, респираторно-синцитиальная инфекции, а также рео-, корона-, метапневмо- (HMPV – human metapneumovirus), бокавирусная (HBoV – human bocavirus).
Следует отметить, что в последние годы диагностике ОРВИ, особенно в условиях поликлиники, уделялось недостаточно внимания. Данное обстоятельство можно объяснить тем, что ОРВИ – заболевания в основном скоротечные и лишь тяжелые формы и осложнения требуют госпитализации в стационар.
К основным методам диагностики гриппа и ОРВИ относятся вирусоскопические, вирусологические, серологические. Диагностика ОРВИ и гриппа в 1970–1980-е гг. основывалась на выделении вирусных антигенов с помощью иммуноферментного анализа (ИФА) и иммунофлуоресцентного (ИФМ) свечения. Затем появились методы с определением титров специфических антител в парных сыворотках и значительно позже – метод исследование крови на основе выявления спе-цифических антител к респираторным вирусам (IgG и IgM). Обнаружение антител не выявляет самого возбудителя, а регистрирует ответ организма на инфекцию. Однако эти методы требуют времени (от нескольких дней до 10–14 дней). Многие методы диагностики ОРВИ на современном этапе развития медицины трудоемки и сложны. К таковым относятся культуральные методы, требующие дополнительных материалов (куриных эмбрионов, аллантоисной или амниотической жидкости). Подтверждение диагноза с помощью культурального метода продолжается несколько дней, а это с учетом скоротечности заболевания нецелесообразно.
В настоящее время разработаны специальные тесты для быстрого определения антигена вируса (например, гриппа). К ним относятся латекс-тесты на определение антигена вируса гриппа А.

Однако традиционные методы не позволяют одновременно и с высокой чувствительностью выявлять в клинических образцах основные группы респираторных вирусов.
В последние годы более актуальным и целесообразным стал метод ПЦР (полимеразная цепная реакция)-диагностики в режиме «реального времени» (ПЦР-РВ – Real-Time PCR), который используется для одновременной амплификации и определения количества ДНК искомой молекулы. Преимуществом данного метода служит...












