Терапия №5 (алгоритмы) / 2020
БОЛЬ В СПИНЕ
Диагностика
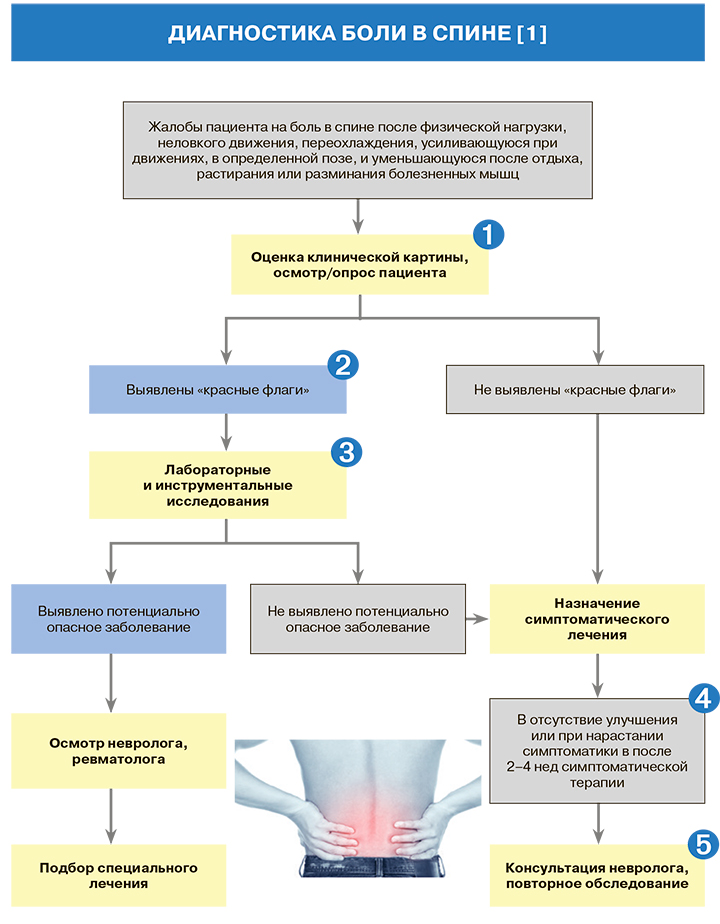
1.
• С практической точки зрения целесообразно выделять три основные вида болей в спине:
– неспецифическую боль (частота встречаемости 85–90%) – боль, у которой не удалось выявить серьезную причинную патологию (заболевание);
– специфическую боль (4–7%) – боль, вызванную опухолями, в том числе метастатическими, спондилоартритом, воспалением, переломами позвонков и заболеваниями внутренних органов;
– боль, вызванную компрессионной радикулопатией, стенозом поясничного канала (7%) [1].
• К факторам риска развития неспецифической боли в спине, которые могут быть установлены в процессе опроса пациента, относятся тяжелый физический труд, частые сгибания и наклоны туловища, подъем тяжестей, сидячий образ жизни, а также вибрационные воздействия. В группе риска находятся лица, чей труд связан с неадекватными для позвоночника нагрузками, а также люди, которые вынуждены длительно находиться в статическом напряжении, сидячем положении (профессиональные водители, офисные работники) [1].
• Чаще всего неспецифическая боль локализуется в нижней части спины. У большинства пациентов она проходит в продолжение нескольких дней или недель, однако в 2–10% случаев принимает хроническое течение [1].
• О вовлечении в патологический процесс корешков можно говорить при выявлении чувствительных, рефлекторных или двигательных нарушений, простреливающих болей, иррадиирующих в нижние конечности [1].
• Стандартное терапевтическое обследование пациента с жалобой на боль в спине обязательно включает дифференциальную диагностику заболеваний и выявление лихорадки, похудания, изменения формы суставов, цвета кожных покровов, лим фаденопатии, гепатолиенального синдрома и др. [1].
• Для оценки интенсивности и динамики болевого синдрома используется 100-балльная визуально-аналоговая шкала (ВАШ; 100 баллов – нестерпимая боль; 0 баллов – отсутствие боли) [1].
2.
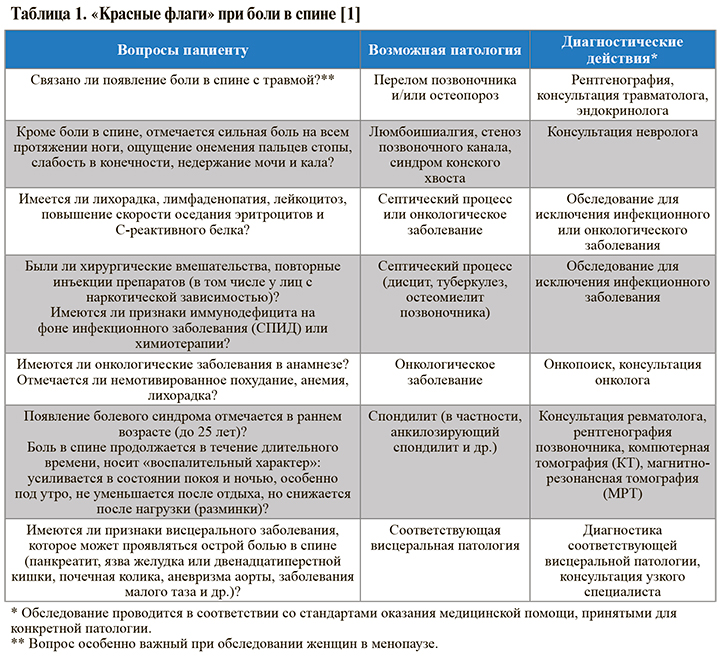
Основные вопросы, которые нужно задать при опросе и осмотре пациента с болью в спине для исключения угрожающей жизни патологии, требующей дополнительного обследования и консультации узкого специалиста («красные флаги»), приведены в таблице 1.
3.
• Минимальный лабораторный диагностический набор включает общий анализ крови и мочи, оценку скорости клубочковой фильтрации (СКФ), концентрации глюкозы, при возможности высокоточного С-реактивного белка [1].
• Минимальный инструментальный набор состоит из измерения артериального давления, электрокардиографии (ЭКГ), рентгеновского исследования органов грудной клетки и ультразвукового исследования (УЗИ) органов брюшной полости и забрюшинного пространства [1].
• Дополнительные инструментальные методы, такие как рентгенография позвоночника, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ), сцинтиграфия, денситометрия, могут назначаться терапевтом только при наличии «красных флагов» [1].
4.
Критерием неэффективности симптоматической терапии является отсутствие уменьшения интенсивности боли менее чем на 20% от исходного уровня при использовании адекватных доз лекарственных средств [1].
5.
В компетенции невролога и ревматолога при выявлении специфической боли в спине проведение специальных исследований; привлечение таких узких специалистов, как нейрохирург, кинезитерапевт, психолог, осуществляет невролог [1].
Лечение
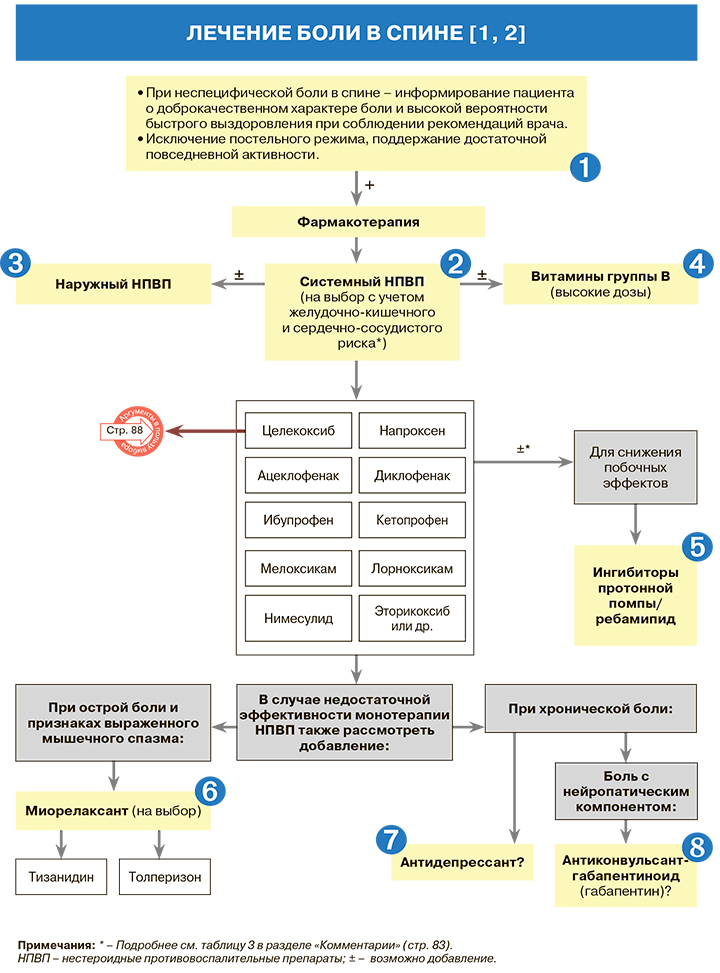
1.
• В тех случаях, когда пациенты из-за интенсивной боли в спине вынуждены лежать, продолжительность постельного режима не должна превышать 2 дней [1].
• Нет оснований рекомендовать пациентам с болью в спине спать на жесткой поверхности. Следует избегать как чрезмерной двигательной и физической активности, так и длительных статических нагрузок [1].
2.
• Системные формы нестероидных противовоспалительных препаратов (НПВП) назначаются сразу же после постановки диагноза неспецифической боли в спине – перорально в средней или максимальной терапевтической дозе [1]. НПВП служат основным фармакологическим средством для купирования острой неспецифической боли в спине [1–4]. По данным метаанализа 65 рандомизированных клинических исследований (РКИ; n=11...












