Фарматека №11 (264) / 2013
Безопасность психотропных препаратов в период грудного вскармливания
В обзоре обсуждаются вопросы безопасности психотропных препаратов (антидепрессантов, антипсихотиков, анксиолитиков и др.) при их применении в период грудного вскармливания. Показано, что применение многих психотропных препаратов совместимо с грудным вскармливанием. Женщины должны быть информированы о потенциальном риске и пользе их приема в период кормления грудью, а также обучены распознаванию ранних признаков токсического воздействия на детей. В случае развития у ребенка каких-либо неблагоприятных симптомов, которые могут быть связаны с приемом лекарственных средств матерью, грудное вскармливание следует немедленно прекратить.
При назначении психотропных препаратов (ПТП) кормящим грудью женщинам следует тщательно взвешивать пользу и потенциальные риски. Польза грудного вскармливания (ГВ) для детей первых месяцев жизни доказана. У детей, находящихся на ГВ, ниже риск заболеваемости (снижение риска желудочнокишечных, респираторных и мочевых инфекций, сепсиса, менингита, некротизирующего энтероколита, улучшение нейрокогнитивного развития) и смертности. Кроме того, дети и подростки, получавшие кормление грудью, реже страдают бронхиальной астмой, воспалительными заболеваниями кишечника, сахарным диабетом, злокачественными заболеваниями крови и ожирением [1]. ГВ также полезно для здоровья матери. Кроме того, тесный контакт между матерью и ребенком в момент кормления способствует установлению их взаимной привязанности. ВОЗ рекомендует ГВ в течение 6 месяцев всем детям, которые могут получать его [2]. Кормящих грудью женщин необходимо подробно проинформировать о пользе и рисках, связанных с фармакотерапией и нелеченым заболеванием. На начальной стадии фармакотерапии необходим тщательный мониторинг симптомов заболевания у матери. Детей нужно обследовать до назначения лекарственных средств (ЛС) матери. В период лечения они должны находиться под наблюдением педиатра, которому следует тщательно следить за ростом и весом ребенка. Терапию рекомендуется начинать с минимальной эффективной дозы препарата с последующим ее постепенным повышением. Предпочтение следует отдавать монотерапии. Для снижения риска развития нежелательных эффектов у ребенка (снижения концентраций в момент очередного кормления) принимать ПТП рекомендуется сразу после кормления [3].
При выборе конкретного ЛС необходимо учитывать опыт его применения в индивидуальном и семейном анамнезе, наличие других заболеваний у женщины и прием других ЛС, наличие у нее аллергий, побочные эффекты ПТП и пожелания самой женщины. Если женщина принимала препарат во время гестации, его смена в послеродовом периоде в связи с высоким риском рецидива и развития послеродового психоза не желательна. Предпочтение следует по возможности отдавать наиболее хорошо изученным препаратам. ПТП, профиль безопасности которых в период ГВ не определен, указаны в табл. 1.

Безопасной для ребенка принято считать суточную дозу (рассчитанную на основании дозы матери и уровня препарата в молоке), составляющую не более 10 % от терапевтической дозы, рекомендуемой детям, или от взрослой дозы, стандартизованной на кг массы тела [5]. Следует помнить, что наряду с физико-химическими свойствами препарата на выделение ЛС с молоком матери могут повлиять полиморфизм изоферментов печени, гипоальбуминемия у матери и прием других ЛС, включая растительные.
Безопасность антидепрессантов
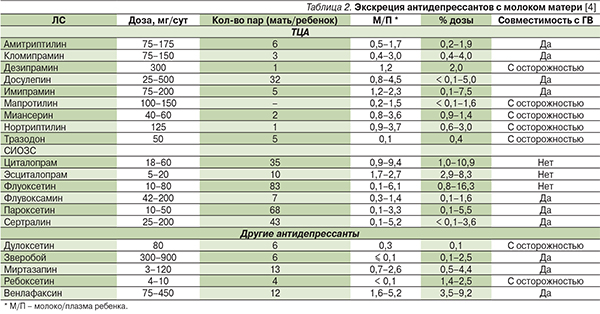
Большинство антидепрессантов выделяется с молоком матери в небольших количествах [6]. Среди селективных ингибиторов обратного захвата серотонина (СИОЗС) наиболее высокие концентрации в молоке создает флуоксетин (5–9 % от дозы, получаемой матерью) [6]. Цитолапрам может создавать высокие концентрации в крови у отдельных детей, особенно в случае приема матерью высокой дозы или потребления ребенком большого количества молока [7]. Сертралин, пароксетин и флувоксамин создают очень низкие или неопределяемые концентрации в молоке. Доза, поступающая в организм ребенка при приеме кормящей матерью сертралина, пароксетина и флувоксамина, составляет 0,3–0,5 от материнской дозы, флуоксетина и циталопрама – 1–6 [8]. Сертралин определяется в молоке только в случае, если суточная доза препарата у матери составляет 100 мг или более [9]. Максимальные концентрации сертралина и его метаболита десметилсертралина в молоке определяются через 8–9 часов после приема препарата матерью [9]. Небольшие исследования показали, что низкие концентрации в молоке и очень низкие в сыворотке крови детей создаются при применении флувоксамина [8]. Концентрации венлафаксина и его метаболита, создаваемые в молоке и сыворотке крови ребенка, подвержены значительным вариациям [10, 11]. В большинстве исследований они были низкими, однако в одном исследовании уровень венлафаксина и его метаболита в молоке составил 9,2 % от дозы, принятой матерью [11]. Данные о проникновении в грудное молоко других антидепрессантов представлены в табл. 2.
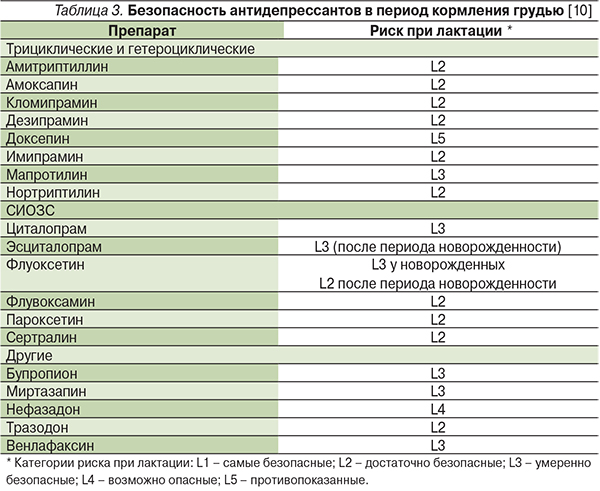
Распределение антидепрессантов по категориям риска при лактации (США) представлено в табл. 3.
Побочные эффекты СИОЗС у ребенка, находящегося на ГВ, развиваются редко и, как правило, носят нетяжелый характер. Единичные случаи серьезных нежелательных реакций, описанные при их применении, суммированы в табл. 4. Сообщений о развитии серьезных реакций у ребенка при лечении кормящих грудью женщин сертралином и широко применяемыми трициклическими антидепрессантами (ТЦА; имипрамин, нортриптилин, дези...












