Фарматека №5 / 2020
Бронхиальная астма в пожилом и старческом возрасте: особенности диагностики и лечения
Северо-Западный государственный медицинский университет им. И.И. Мечникова, кафедра пульмонологии,
Санкт-Петербург, Россия
Увеличение продолжительности жизни населения в развитых странах мира привело к возрастанию числа пациентов пожилого и старческого возраста, страдающих бронхиальной астмой (БА). Данные литературы и результаты собственных исследований свидетельствуют о том, что у пациентов старше 60 лет чаще, чем у больных молодого возраста, наблюдаются более тяжелое течение БА, фиксированная бронхиальная обструкция, низкий уровень контроля заболевания и сниженное качество жизни. Трудности диагностики БА обусловлены снижением восприятия больными симптомов болезни и мультиморбидностью.
В связи с этим большое значение имеет качественное исследование функции легких с тестом на обратимость обструкции. Гиподиагностика БА служит одной из причин ее неадекватного лечения. При ведении больных большую роль играет их обучение, учет сопутствующих заболеваний, лекарственных взаимодействий и побочных эффектов препаратов.
Введение
Бронхиальная астма (БА) – одно из самых частых заболеваний, которым в различных странах мира страдают около 360 млн человек [1]. Увеличение продолжительности жизни населения в развитых странах мира привело к возрастанию числа пациентов, страдающих этим заболеванием в пожилом и старческом возрасте. Показано, что распространенность БА среди больных в возрасте 60 лет и старше составляет от 1,8 до 14,5% [2–6]. По нашим данным, в Санкт-Петербурге этим заболеванием страдают 4,2% мужчин и 7,8% женщин старше 60 лет [7]. Хорошо известно, что в большинстве случаев БА начинается в детском или молодом возрасте («ранняя» астма). Ее проявления могут сохраняться у пожилых или исчезать. У значительно меньшего числа больных симптомы болезни появляются в пожилом (~в 3% ) и старческом (~в 1%) возрасте («поздняя» астма) [8, 9].
Установлено, что риск смерти пожилых с БА выше, чем у молодых [2, 3]. Так, среди 400 тыс. больных, умирающих ежегодно в мире от БА, преобладают люди старше 65 лет. Значительная часть их смертей обусловлена неадекватным длительным лечением БА и ошибками оказания неотложной помощи при развитии обострений [10].
Диагностика БА
Постановка диагноза БА, впервые возникшей в пожилом и старческом возрасте, часто сопряжена со значительными трудностями. Более чем у половины пациентов это заболевание диагностируется поздно или не выявляется совсем [11]. Возможные причины гиподиагности БА приведены в табл. 1.
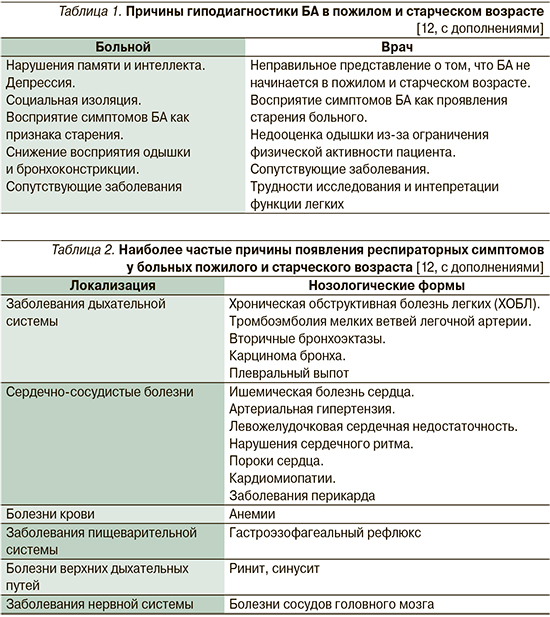
Восприятие симптомов БА пациентами пожилого возраста часто снижено [13]. Вероятно, это связано со снижением у них чувствительности инспираторных (главным образом диафрагмальных) проприорецепторов к изменениям объема легких, хеморецепторов к гипоксии, а также к нарушениям ощущения увеличенной респираторной нагрузки [9, 14]. Пароксизмальная одышка, приступообразный кашель, стеснение в грудной клетке, свистящее дыхание нередко воспринимаются самим больным и лечащим врачом как признаки старения или других заболеваний (табл. 2). Более чем у 60% пациентов отсутствуют классические приступы экспираторного удушья [15]. Одним из самых частых симптомов, беспокоящих пожилых пациентов, является быстрая утомляемость [16].
Показано, что почти 75% больных БА пожилого возраста имеют хотя бы одно сопутствующее хроническое заболевание [17]. Наиболее часто встречаются ишемическая болезнь сердца (ИБС), артериальная гипертензия, катаракта, остеопороз, респираторные инфекции, ожирение [18–20]. Сопутствующие болезни часто видоизменяют клиническую картину БА. Показано, что их своевременное выявление и адекватное лечение могут улучшить контроль БА [20].
Большое значение для постановки правильного диагноза имеет тщательно собранный анамнез болезни и жизни пациента. Важно обращать внимание на возраст начала заболевания, причину появления его первых симптомов, характер течения, отягощенную наследственность, профессиональный и аллергологический анамнез, курение, сведения о ранее перенесенном туберкулезе органов дыхания, прием лекарственных препаратов по поводу сопутствующих болезней (табл. 3).

В связи с трудностью интерпретации клинических симптомов при постановке диагноза большое значение имеют результаты объективного обследования, позволяющие установить наличие признаков бронхиальной обструкции, гиперинфляции легких, сопутствующих заболеваний и оценить их выраженность.
К обязательным методам исследования относится спирография с тестом на обратимость обструкции. Признаки нарушения бронхиальной проходимости: снижение объема форсированного выдоха за 1-ю секунду (ОФВ1<80% от должного) и соотношения ОФВ1/форсированная жизненная емкость легких (ФЖЕЛ) менее 0,7. Обструкция обратима, если через 15–45 минут после ингаляции бронхолитика наблюдается прирост ОФВ1 на 12% и 200 мл и более по сравнению с исходным [21, 22].
Показано, что у пожилых больных нормальные показатели ОФВ1 регистрируются менее чем в 20% случаев [23]. По сравнению с пациентами молодого возраста они нередко имеют более выраженную бронхиальную обструкцию, меньшую ее обратимость после ингаляции бронхолитика и нарушения на уровне дистальных бронхов [2, 24]. До 30% пациентов имеют фиксированную бронхиальную обструкцию (постбронхолитический ОФВ1/ФЖЕЛ<0,7) [25]. В ряде случаев это затрудняет дифференциальный диагноз БА и ХОБЛ.
Для оценки вариабельности нарушений бронхиальной проходимости используется пикфлоуметрия. Из-за снижения остроты зрения и нарушений памяти ее выполнение пациентами пожилого и старческого возраста часто затруднено.
Кроме обратимости бронхиальной обструкции к дополнительным тестам при дифференциальном диагнозе БА и ХОБЛ относится определение диффузионной способности легких. Показано, что у больных ХОБЛ в отличие от пациентов с БА наблюдается ее снижение [8, 26].
У пациентов с характерными клиническими симптомами и нормальной функцией легких выявление неспецифической гиперреактивности...












