Урология №1 / 2025
Декомпрессия верхних мочевыводящих путей при различных урологических заболеваниях
ФГБОУ ВО «Ростовский государственный медицинский университет» Минздрава России, Ростов-на-Дону, Россия
Обструкция верхних мочевыводящих путей (ВМП) проявляется гетерогенной клинической картиной, которая при необходимости/осложнении купируется чрескожной пункционной нефростомией (ЧПНС) или стентированием мочеточника (СМ). Каждый из этих методов имеет свои «плюсы» и «минусы» с точки зрения осложнений, стоимости, сложности выполнения при различных патологических состояниях, качества жизни пациентов и дальнейшего лечения. Рекомендации Европейской ассоциации урологов 2024 г. основаны на обзоре данных 2010 г., спустя 14 лет оптимальный метод декомпрессии ВМП при различных патологических состояниях остается предметом дискуссии. В лекции представлены методики, показания, противопоказания, осложнения, охарактеризовано качество жизни пациентов после использования различных методик дренирования ВМП, а также преимущества СМ и ЧПНС.
Пациенты с осложненной обструкцией верхних мочевыводящих путей (ВМП) при обструктивном пиелонефрите, хронической почечной недостаточности, а также боли, некупирующейся консервативно, нуждаются в экстренном, адекватном отведении мочи. Обструкция ВМП может быть вызвана как доброкачественными причинами (мочекаменная болезнь, стриктура мочеточника, ретроперитонеальный фиброз, вазоуретеральный конфликт, гиперплазия простаты), так и злокачественными (опухоли ВМП, рак мочевого пузыря, рак предстательной железы, забрюшинная лимфаденопатия). Основные методы декомпрессии при осложненной обструкции ВМП включают в себя чрескожную пункционную нефростомию (ЧПНС) и/или стентирование мочеточника (СМ) (ретроградно или антеградно) [1]. Выбор отведения мочи зависит от причины обструкции, предпочтений клинициста, рутинной клинической практики, а также наличия необходимого оборудования и расходных материалов. Оба метода имеют свои «плюсы» и «минусы» в отношении осложнений, стоимости, качества жизни и дальнейшего лечения, поэтому превосходство одного над другим остается спорным [2]. В данной ситуации очень важным является оценка эффекта двух методов как со стороны врача, так и со стороны пациента (качество жизни). Рекомендации Европейской ассоциации урологов (2023 г.) подчеркивают недостаточность данных о преимуществах ЧПНС в качестве первичного метода лечения обструктивного пиелонефрита. Также нет убедительных достоверных данных о более высокой частоте послеоперационных осложнений после СМ, чем после ЧПНС [3–5]. В этой лекции мы разберем методику, превосходства и недостатки методов декомпрессии ВМП у разных категорий больных.
Чрескожная пункционная нефростомия
Анатомия почек
Знание анатомии обязательно, так как именно анатомия является путеводителем при различных хирургических операциях. Понимание почечной и околопочечной анатомии имеет первостепенное значение для выполнения безопасной и эффективной ЧПНС. Тем не менее хирургу всегда нужно быть осторожным, так как могут иметь место различные аномалии развития, невыявленные при периоперационных визуализационных исследованиях.
Почки представляют собой парный бобовидный орган, располагаются на задней брюшной стенке, напротив поясничной мышцы, по обе стороны позвоночника. Продольные оси почек наклонены и параллельны боковым краям поясничных мышц, причем верхние полюса расположены более медиально и кзади, чем нижние полюса. Следовательно, при чрескожном доступе к почке нижний полюс располагается латерально и кпереди относительно верхнего полюса. Кроме того, медиальная часть каждой почки повернута кпереди примерно на 30°. Правая почка находится на 1–2 см ниже, чем левая почка, следовательно, правая почка находится в пространстве между вершиной позвонка L1 и нижней частью позвонка L3, тогда как левая почка занимает пространство между позвонками Th12 и L3 [6] (рис. 1).
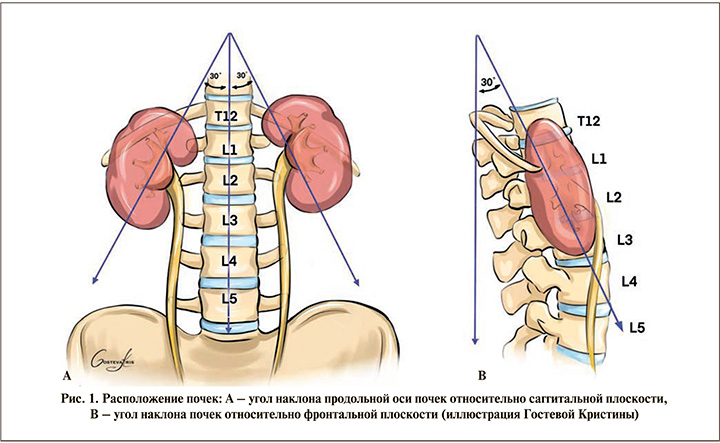
Поверхность почек покрыта сплошным слоем фиброзной ткани – почечной капсулой (истинная почечная капсула). Каждая почка в капсуле окружена массой жировой ткани, лежащей между брюшиной и задней брюшной стенкой. Эта околопочечная жировая клетчатка окружена почечной фасцией (так называемая фиброзная почечная фасция Героты).
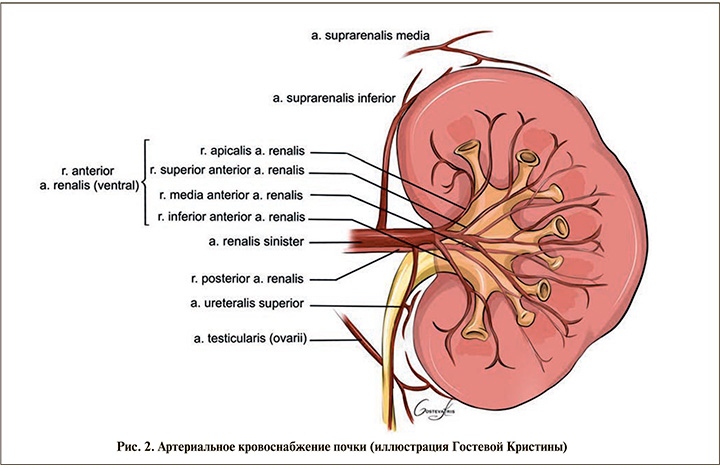
Почка состоит из паренхимы и структур синуса. Паренхима представляет собой микрогубчатую структуру, состоящую из артериальных и венозных сосудистых структур. Почечная ткань состоит из клубочкового комплекса, системы канальцев и небольшого количества стромальной ткани. Структуры синуса включают почечные чашечки, лоханку, а также артерии и вены. Артериальное кровоснабжение почки разделено на переднюю и заднюю ветвь (рис. 2). Бассейны передней и задней ветвей почечных артерий разделены линией Бределя, которая представляет собой относительно бессосудистую область [7, 8] (рис. 3).

Техника выполнения ЧПНС. Умение пунктировать полостную систему почки является базовым для урологов, так как применяется для различных оперативных вмешательств и диагностических манипуляций [9]. ЧПНС выполняется под контролем ультразвука и/или рентгеноскопии в положении лежа. Также возможно выполнение ЧПНС под контролем КТ или МРТ, но эти методики не являются рутинными. Под сонографическим наведением из дорсолатеральной позиции под углом 50–60° от горизонтальной плоскости выполняется пункция оптимальной чашечки. При точном пунктировании по игле начинает выделяться моча; если этого не происходит, можно соединить иглу с пустым шприцем и потянуть поршень на себя. Отсутствие поступления мочи после этих манипуляций свидетельствует о том, что игла находится вне чашечно-лоханочной системы (ЧЛС), поэтому необходимо либо скорректировать положение кончика иглы, л...












