Терапевтический справочник. Путеводитель врачебных назначений №1 (6) / 2018
ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Кафедра профилактической и неотложной кардиологии факультета постдипломного образования Первого МГМУ им И.М. Сеченова
Распространенность сердечной недостаточности в России на сегодняшний день очень высока – 7% случаев (7,9 млн человек). С возрастом она только увеличивается: так, хроническая форма заболевания (ХСН) регистрируется почти у 70% людей старше 90 лет. Даже несмотря на оптимальное медикаментозное лечение, одногодичная смертность больных с клинически выраженной ХСН достигает 12%, а 3-летняя – 36%.
Сердечная недостаточность (СН) — это синдром, обусловленный нарушением насосной функции сердца, которое приводит к изменению гемодинамики, нейрогормональных систем и не обеспечивает метаболических потребностей тканей. Кроме того, СН можно определить как синдром, который характеризуется дисфункцией левого желудочка, ухудшением качества жизни и значительным укорочением ожидаемой продолжительности жизни.
КЛАССИФИКАЦИЯ
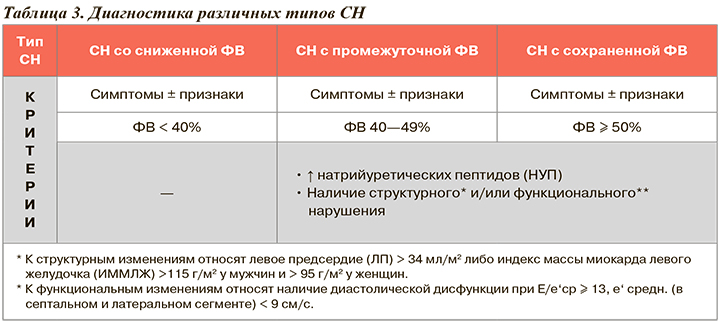
По характеру течения различают острую и хроническую СН. Под острой СН принято подразумевать возникновение острой (кардиогенной) одышки, связанной с быстрым развитием легочного застоя вплоть до отека легких или кардиогенного шока. Такие проявления могут быть следствием острого повреждения миокарда (прежде всего, инфаркта) либо усугубления уже имеющейся СН (острая декомпенсированная СН — ОДСН) из-за ухудшения сократимости миокарда или присоединения других экстракардиальных патологических состояний. Но чаще встречается хроническая форма СН (ХСН), для которой характерны периодические обострения (декомпенсации), проявляющиеся постепенным усилением симптомов и признаков заболевания. По типу нарушения сократительной функции сердца различают систолическую и диастолическую СН. Систолическая дисфункция характеризуется сниженной ФВ и повышенным конечно-диастолическим объемом левого желудочка, диастолическая — нормальной или повышенной ФВ и сниженным конечнодиастолическим объемом левого желудочка. По величине фракции выброса (ФВ) в настоящее время 3 типа выделяют ХСН:
- со сниженной ФВ (< 40%);
- с промежуточной ФВ (40—49%);
- с сохраненной ФВ (ФВ < 50%).
С клинической точки зрения наиболее важна классификация СН, предложенная Ю.Н. Беленковым и В.Ю. Мареевым (табл. 1), которая по сути является комбинацией двух давно используемых классификаций ХСН: по стадиям процесса (В.Х. Василенко и Н.Д. Стражеско) и по функциональному состоянию (НьюЙоркская кардиологическая ассоциация — NYHA). Благодаря такому синтезу классификация Беленкова — Мареева, с одной стороны, четко очерчена клинически, с другой — позволяет динамично оценивать изменения состояния пациента, например при эффективном лечении.

ЭТИОЛОГИЯ
Причины, приводящие к систолической дисфункции при СН, можно разделить на две группы:
- ишемической природы — инфаркт миокарда, ишемия миокарда;
- неишемической природы: – нарушения систолической функции идиопатического, алкогольного или другого токсического генеза, семейные заболевания; – клапанные нарушения – легочная гипертензия – структурные нарушения стенок сердца, например дефект межпредсердной или межжелудочковой перегородки.
В свою очередь диастолическая дисфункция может быть обусловлена следующими факторами:
- гипертрофическая кардиомиопатия;
- артериальная гипертония;
- ишемия миокарда;
- рестриктивная кардиомиопатия;
- амилоидоз, саркоидоз.
ДИАГНОСТИКА
Постановка диагноза СН возможна по двум основным критериям:
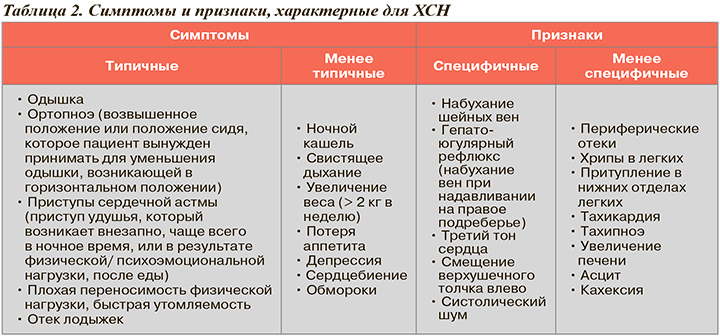
- наличие симптомов, характерных для СН (табл. 2);
- объективное доказательство того, что эти симптомы связаны с повреждением сердца, а не других органов и систем (заболевания легких, анемия, почечная недостаточность и др.).
Тяжесть клинических проявлений СН можно оценивать, используя шкалу оценки клинического состояния (ШОКС) в модификации В.Ю. Мареева (табл. 4). Максимально больной может набрать 20 баллов (терминальная ХСН), минимально — 0 баллов (полное отсутствие признаков ХСН).

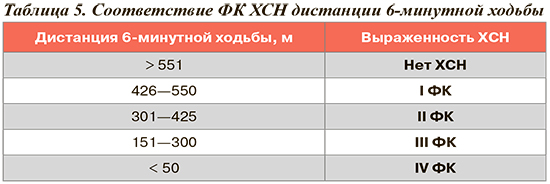
Для определения толерантности пациента к физическим нагрузкам целесообразно использовать тест 6 минутной ходьбы (6-МХ), т.е. измерить максимальное расстояние, которое пациент может пройти в течение 6 минут. Каждому ФК соответствует определенная дистанция (табл. 5). Как и шкалу ШОКС, 6-МХ можно использовать неоднократно, отслеживая в динамике состояние пациента во время лечения.
Правила проведения 6-МХ:
- в коридоре делают разметку через каждые 3 м дистанции;
- сообщают больному, что за 6 минут ему необходимо пройти как можно большее расстояние (по коридору — туда и обратно), при этом нельзя бежать или перемещаться перебежками;
- если появится одышка или слабость, пациенту можно замедлить темп ходьбы, остановиться и отдохнуть. Во время отдыха можно прислониться к стене, затем необходимо продолжить ходьбу;
- во время выполнения теста каждые 60 секунд следует поощрять пациента, произнося спокойным тоном фразы «все хорошо», «молодец, продолжайте» и т.п. Не следует информировать пациента о ...












