Фарматека №14 (267) / 2013
Хронический вирусный гепатит С в свете современных Российских и Европейских рекомендаций
Кафедра пропедевтики внутренних болезней и гастроэнтерологии МГМСУ им. А.И. Евдокимова, Москва Автор для связи: Т.Е. Полунина – д.м.н., проф.; poluntan@mail.ru
В последнее время в России имеет место активизация эпидемического процесса гепатита C. В статье описаны современные методы дифференциальной диагностики острого и хронического гепатита С. Представлены шкалы диагностики некро-воспалительных изменений и выраженности фиброза печени. Указаны клинические формы, определяющие течение заболевания, факторы риска хронизации инфекции, схемы терапии в соответствии с современными российскими и европейскими рекомендациями.
Хронический гепатит (ХГ) – группа болезней печени, вызываемых различными причинами, характеризующихся разной степенью выраженности гепатоцеллюлярного некроза и воспаления продолжительностью не менее 6 месяцев. Некротические изменения представлены очаговыми некрозами паренхимы, перипортальными и перисептальными ступенчатыми некрозами, обширными лобулярными некрозами с образованием мостовидных связей или без них.
В легких случаях болезнь не прогрессирует или прогрессирует медленно. В тяжелых случаях ХГ ведет к постепенному фиброзу и циррозу печени. Выделяют вирусный, токсический, аутоиммунный, идиопатический ХГ. Кроме того, гепатит может развиваться при наследственных нарушениях обмена веществ. Клинические проявления ХГ во многом сходны.
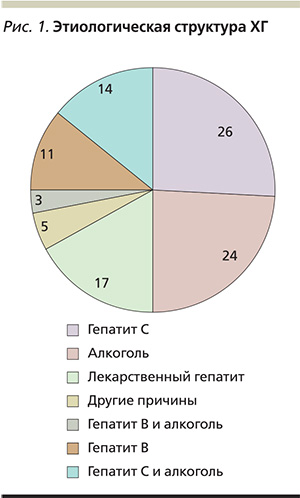
Среди перечисленных разновидностей ХГ наиболее опасен и распространен вирусный ХГ С (рис. 1). Поэтому рассмотрим более подробно особенности его эпидемиологии, этиологии, патогенеза и лечения. Заболеваемость ХГВ и С в России в 2005–2011 гг. представлена в табл. 1 [1].
По этиологии вирусный гепатит С занимает лидирующее место по сравнению с алкогольными, лекарственными и другими гепатитами (рис. 1). Согласно имеющимся данным, в мире насчитывается около 500 млн инфицированных вирусом гепатита C (ВГС). Примерно у половины из них способ передачи инфекции неизвестен.
В последнее время и в России имеет место активизация эпидемического процесса гепатита C. Отмечен рост показателей заболеваемости ХГС: с 31,8 случая на 100 тыс. населения в 2005 г. до 39,9 – на 100 тыс. в 2011-м (табл. 1); часто поражаются лица молодого возраста; имеет место высокий уровень хронизации с возможным исходом в цирроз и первичный рак печени.
Пути заражения следующие: инъекции нестерильными иглами; гемодиализ; татуировки; повреждение кожных покровов иглами и острыми краями инструментов; передача со слюной; перинатальный; половые контакты; переливания крови и ее препаратов.
 К группам риска относятся наркоманы, заключенные, больные, получающие сеансы гемодиализа, медицинские работники, работающие в контакте с иглами, острыми инструментами, реципиенты донорской крови.
К группам риска относятся наркоманы, заключенные, больные, получающие сеансы гемодиализа, медицинские работники, работающие в контакте с иглами, острыми инструментами, реципиенты донорской крови.
Среди 75 % пациентов, инфицированных ВГС, развивается ХГС (рис. 2). От 20 до 40 % пациентов с ХГС страдают циррозом печени. У них возникает гепатоцеллюлярная карцинома (ГЦК) в 1–4 % случаев в год. У пациентов с циррозом печени также возникают осложнения портальной гипертензии, которые могут проявляться асцитом, гиперспленизмом и внутренним кровотечением [2]. ВГС – член семейства флавивирусов. Геном ВГС представлен однонитевой РНК протяженностью около 10 тыс. нуклеотидов. ВГС вызывает заболевание только у человека.
По внешним параметрам это обычный мелкий сферический вирус, имеющий оболочку. Свойства живых существ кодируются в генах, совокупность которых составляет геном. У ВГС очень маленький геном, в нем всего один ген, в котором зашифрована структура девяти белков. Эти белки участвуют в проникновении вируса в клетку, создании и сборке вирусных частиц и в переключении на себя некоторых функций клетки. Три белка вируса, формирующих вирусную частицу, называются структурными, остальные шесть выполняют разные ферментативные функции и носят название неструктурных. Схематично жизненный цикл ВГС представлен на рис. 3.
В сыворотке крови больного и вирусоносителя концентрация ВГС значительно меньше соответствующих показателей при гепатите В и определяет более высокую инфицирующую дозу ВГС по сравнению с вирусом гепатита В. Известно, что ВГС имеет 6 генотипов и большое число подтипов.
В Российской Федерации распространены по убывающей частоте генотипы 1, 3, 2. Среди подтипов чаще встречается 1в, чем 1а, что аналогично европейской популяции, а также 3а. Генотипы 4–6 практически не встречаются в популяции Российской Федерации.
Диагностика гепатита С
С целью диагностики и мониторирования пациентов с гепатитом C используются следующие лабораторные методики [3]:
Серологические – определение специфических анти-ВГС класса IgG или суммарных IgG и IgМ иммунохимическими методами: иммуноферментный анализ (ИФА), иммунохемилюминесценция, иммуноблоттинг и т. д. Диагностика проводится с использованием скрининговых и подтверждающих наборов реагентов. В подтверждающем тесте, как правило, проводится определение антител к индивидуальным белкам ВГС: core, NS3, NS4, NS5, – методом ИФА или иммуноблоттинга.
Молекулярные – в диагностике гепатита С используются качественные тесты, позволяющие выявлять РНК ВГС, количественные тесты, используемые для определения вирусной нагрузки, и генотипирующие тесты, позволяющие определять генотип (субтип) ВГС. Основным молекулярно-биологическим методом, используемым в современной диагностике, является полимеразная цепная реакция (ПЦР), в т. ч. ПЦР с гибридизационно-флуоресцентной детекцией в режиме реального времени, которая используется для проведения качественных и количественных тестов.
Генотипирование ВГС должно выполняться всем пациентам до начала противовирусной терапии (ПВТ...












