Терапия №1 / 2019
Клинические особенности поражения желудочно-кишечного тракта у пациентов с анкилозирующим спондилитом
1 ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России, кафедра госпитальной терапии,
г. Казань;
2 Charité Universitätsmedizin, Berlin (Университетская клиника Шарите, Берлин, ФРГ)
На данный момент известно, что у пациентов с воспалительными заболеваниями кишечника (ВЗК) и анкилозирующим спондилитом (АС) есть общие патогенетические особенности. Как у пациентов с АС может развиться ВЗК, так и у пациентов с ВЗК может развиться спондилоартрит. В предлагаемом исследовании проводится описание симптомов поражения со стороны желудочно-кишечного тракта у пациентов, страдающих АС, а также сравнение больных, имеющих только АС, с пациентами, имеющими сочетание АС и ВЗК, по демографическим и клинико-лабораторным показателям.
В последние десятилетия наблюдается повышенный интерес к заболеваниям, входящим в группу спондилоартритов, в которую относятся псориатический артрит, реактивный артрит, артрит, ассоциированный с воспалительными заболеваниями кишечника, анкилозирующий спондилит (АС) [1]. АС – это хроническое системное воспалительное заболевание, которое характеризуется поражением аксиального скелета с частым вовлечением в патологический процесс периферических суставов и энтезисов [1, 2, 3].
Известно, что у воспалительных заболеваний кишечника (ВЗК) и АС есть единые клинико-патогенетические особенности. К ним относятся общие генетические мутации, хроническое воспаление неизвестной этиологии, сходные микро- и макроскопические признаки воспаления кишечника [4, 5, 6].
Еще с 80-х годов известно, что у 60% пациентов со спондилоартритом (СпА) выявляют признаки бессимптомного микроскопического воспаления в кишечнике, а у части пациентов развивается болезнь Крона (БК) [7]. Микроскопическое воспаление в кишечнике может являться важным прогностическим признаком СпА. Было показано, что воспаление в кишечнике при СпА приводит к прогрессированию до АС [7, 9]. Сообщается, что воспаление в кишечнике ассоциируется с бóльшими по размерам очагами отека костного мозга в крестцово-подвздошных суставах, высоким риском прогрессирования до АС и развития БК [8, 9]. Также было показано, что повышенный уровень фекального кальпротектина был выше у пациентов с признаками микроскопического воспаления в кишечнике [10]. Согласно последним литературным данным, до 70% пациентов со СпА и АС имеют признаки микроскопического воспаления в кишечнике без кишечной симптоматики, а у 5–10% пациентов возникает ВЗК [11].
Целью нашего исследования являлось изучение выраженности и частоты гастроинтестинальных симптомов у больных АС и их сравнение с пациентами, имеющими сочетание АС и ВЗК.
 МАТЕРИАЛ И МЕТОДЫ
МАТЕРИАЛ И МЕТОДЫ
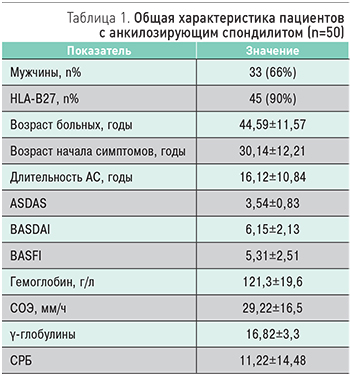
В одноцентровое поперечное исследование было включено 50 пациентов с АС (женщин 17 (34%), мужчин 33 (66%)), наблюдавшихся в Республиканской клинической больнице Минздрава Республики Татарстан (г. Казань). Средний возраст пациентов составил 44,59±11,57 лет, средний возраст начала симптомов – 30,14±12,21 лет, средняя длительность АС – 16,12±10,84 лет. У преобладающего большинства пациентов была HLA-B27-позитивность – 45 (90%). Вовлечение периферических суставов присутствовало у 39 пациентов (78%). У большинства пациентов была очень высокая активность заболевания согласно индексу активности ASDAS (3,54±0,83); высокая активность по индексу активности BASDAI (6,15±2,13). Оценку функциональных нарушений проводили согласно индексу BASFI (Bath AS Functional Index). Значение индекса BASFI было 5,31±2,51, т.е. выраженные нарушения. Все пациенты с АС, включенные в исследование, находились на терапии нестероидными п...












