Акушерство и Гинекология №8 / 2019
Клинико-анамнестические особенности женщин с преждевременным разрывом плодных оболочек при преждевременных родах
ФГБУ «Научный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова» Минздрава России, Москва
Цель. Выявление клинико-анамнестических факторов риска у беременных с преждевременным разрывом плодных оболочек при преждевременных родах.
Материалы и методы. Обследованы 150 женщин в возрасте от 18 до 40 лет, которые были разделены на 3 группы: 1-я группа – беременные с преждевременным разрывом плодных оболочек (ПРПО) (n=50), 2-я – беременные с интактными плодными оболочками (n=50), родоразрешенные в сроке 22–36 недель, 3-я – беременные со спонтанными своевременными (≥37 недель) родами (n=50). Подробно изучены возрастные показатели, анамнез соматических и гинекологических заболеваний, исходы предыдущих беременностей, особенности течения данной беременности, роды и неонатальные исходы.
Результаты. Риск возникновения ПРПО встречался в самом активном репродуктивном возрасте – 25–30 лет, достоверно значимо чаще у первобеременных первородящих женщин, соматически отягощенных частыми респираторными и одонтогенными воспалительными заболеваниями. Для беременных с ПРПО характерно было сочетание нескольких факторов риска, имевших место при данной беременности. Cтатистически значимо чаще встречались заболевания шейки матки, миома матки. Гестационный срок при ПРПО варьировал в пределах 22–36 недель беременности, а методом родоразрешения статистически значимо чаще являлось кесарево сечение. В этой же группе женщин достоверно чаще масса тела при рождении новорожденного составила менее 2500 г, что повлияло на неонатальные исходы.
Заключение. Этиология ПРПО при недоношенной беременности является многофакторной, необходимы своевременное выявление, коррекция того или иного состояния, не только во время, но и до беременности, разработка стратегий для улучшения результатов путем прогнозирования, предупреждения и лечения данной ситуации.
Преждевременные роды (ПР) являются основной причиной перинатальной заболеваемости и смертности в мире, где большинство смертей приходится на новорожденных с гестационным возрастом менее 32 недель [1–3]. Степень недоношенности и низкая масса тела при рождении во многом определяют прогноз выживаемости и качество последующей жизни новорожденного. В целом во всем мире ежегодно регистрируется 15 млн случаев ПР [2]. Частота преждевременного разрыва плодных оболочек (ПРПО) при недоношенной беременности составляет от 40 до 50% всех преждевременных родов [4].
У беременных с ПР, как с интактным плодным пузырем, так и с ПРПО, имеется ряд факторов риска: возраст, анамнестические данные, осложнения в течение данной беременности, соматические и инфекционные заболевания.
ПРПО – неполноценность плодных оболочек вследствие воспалительных изменений, которые приводят к ослаблению прочности мембран. Имеются данные о микротрещинах в плодных оболочках, ведущих к нарушению их целостности и являющихся источником проникновения микроорганизмов в полость матки [5].
Цель – выявление клинико-анамнестических факторов риска у беременных с ПРПО при ПР.
Материалы и методы
Нами проведено одномоментное сравнительное исследование, в ходе которого в соответствии с поставленной целью обследованы 150 женщин. Все пациентки были разделены на 3 группы: 1-ю группу составили 50 пациенток с ПРПО в сроке беременности до 36 недель, 2-ю – 50 пациенток с интактными плодными оболочками в сроке до 36 недель и 3-ю – 50 соматически здоровых беременных с неотягощенным акушерско-гинекологическим анамнезом и спонтанными своевременными (≥37 недель) родами.
У всех женщин, включенных в исследование, изучены анамнестические данные: возраст, перенесенные соматические и гинекологические заболевания, проведенные оперативные вмешательства, а также состояние репродуктивной функции. Проанализировано течение данной беременности, методы родоразрешения, неонатальные исходы.
Критерии включения в 1-ю и 2-ю группы: одноплодная самопроизвольная беременность, завершившаяся ПР в 22–36 недель с ПРПО (1-я группа) или спонтанными ПР при наличии интактных плодных оболочек (2-я группа). Критерии включения в 3-ю группу: одноплодная, самопроизвольно наступившая беременность, завершившаяся своевременными спонтанными родами (≥37 недель). У всех пациенток получено информированное согласие на участие в исследовании.
Критерии исключения: многоплодная беременность, наступление беременности в результате применения вспомогательных репродуктивных технологий, структурные и хромосомные аномалии, тяжелая соматическая патология у беременной, развитие преэклампсии во время данной беременности, пороки развития матки.
Статистическая обработка полученных данных выполнена на собственном компьютере с использованием программы IPM SРSS Statistics, версия 22. Для описания количественного параметра данные представлены в виде среднего арифметического и стандартного отклонения М(SD). Для сравнения групп по качественным бинарным признакам использовали метод хи-квадрат Пирсона, если одно из значений было менее 5 – применяли точный метод Фишера. Статистически значимыми считались различия при вероятности ошибки p<0,05.
Результаты
Возраст обследованных женщин колебался в пределах от 19 до 40 лет и составил в среднем 29,54 (5,0) года; в 1-й группе – 29,18 (4,5) года, вo 2-й – 28,82 (4,4) года, тогда как в 3-й группе (контроля) – 31,26 (4,9) года. При анализе возрастного распределения женщин выявлено, что во 2-й группе статистически значимо чаще встречались пациентки в возрасте 19 лет–24 года –20 (40%), по сравнению с 1-й и 3-й группами – 8 и 10 (16 и 20%, соответственно) (p=0,01). В то же время в 1-й группе статистически значимо чаще встречались женщины в самом активном репродуктивном возрасте 25–30 лет у 30 (60%), по сравнению со 2-й и 3-й группами – 14 и 17 (28 и 34%, соответственно) (p=0,003). Во всех трех группах в диапазоне возраста 31–40 лет статистически значимых различий не было. Возрастное распределение обследованных беременных по группам представлено в табл. 1.
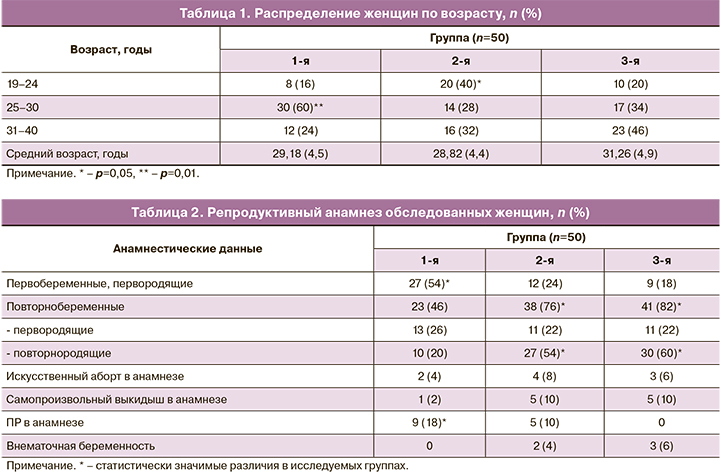
Практически все женщины проживали в одинаковых климато-географических условиях, преимущественно в Москве и Московской области. При изучении социально-экономического статуса среди обследованн...












