Терапия №3 / 2024
Манифестация внекишечных проявлений язвенного колита после колэктомии
1) ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России;
2) ГАУЗ «Республиканская клиническая больница» Минздрава Республики Татарстан, г. Казань
Аннотация. Язвенный колит характеризуется развитием внекишечных проявлений (ВКП), которые преимущественно поражают желудочно-кишечную, скелетно-мышечную и кожную системы. В статье представлен клинический случай пациентки с язвенным колитом, у которой ВКП в виде аксиального спондилоартрита, гангренозной пиодермии и афтозного стоматита дебютировали после колэктомии. Обсуждаются трудности диагностики и ведения таких больных.
ВВЕДЕНИЕ
Язвенный колит (ЯК) – хроническое заболевание неизвестной этиологии, характеризующееся иммунным воспалением слизистой оболочки толстой кишки [1]. Согласно зарубежным данным, заболеваемость ЯК в разных странах составляет 0,6–24,3 на 100 тыс. населения в год, распространенность болезни достигает 505 на 100 тыс. человек [2].
ЯК сопровождается не только клиническими симптомами со стороны кишечника, но и мультисистемными иммуновоспалительными внекишечными проявлениями (ВКП), которые обнаруживаются в 50% случаев [3]. ВКП могут манифестировать до кишечной симптоматики, возникать синхронно с ней или на протяжении болезни, нарастая в количестве при длительном течении заболевания [4].
Гангренозная пиодермия (ГП) связана с активностью воспалительных заболеваний кишечника (ВЗК) и встречается в 30–50% случаев [3]. Она представляет собой реактивный дерматоз с неинфекционными некротическими очагами и характерным феноменом патергии [5].
Афтозный стоматит, характеризующийся воспалением слизистой оболочки ротовой полости, встречается в 20% случаев и, как правило, ассоциирован с активностью ВЗК; в то же время он нередко может и предшествовать развитию кишечной симптоматики [3, 6, 7].
Аксиальный спондилоартрит (СпА) относится к группе системных проявлений, не связанных с активностью ВЗК. У большинства пациентов обычно вначале отмечается дебют ВЗК с последующим присоединением СпА, реже наблюдается их одновременное развитие. Вместе с тем в литературе также описаны случаи дебюта суставного синдрома еще до возникновения кишечной симптоматики ВЗК [8].
Литературные данные о манифестации ВКП после колэктомии при ВЗК ограниченны. В связи с этим представляется актуальным рассмотрение клинического наблюдения пациентки с ЯК, у которой ВКП дебютировали после проведения колэктомии.
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
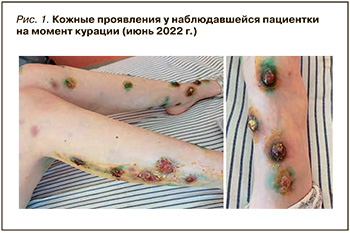
Пациентка С., 30 лет, в июне 2022 г. поступила в гастроэнтерологическое отделение (ГТО) ГАУЗ «Республиканская клиническая больница» минздрава Республики Татарстан (РКБ) с жалобами на слизисто-гнойные выделения из прямой кишки с примесью крови. При этом стул по илеостоме был кашицеобразный, без патологических примесей, объемом около 800 мл. Помимо этого, пациентку беспокоили болезненные образования, которые напоминали фурункул, быстро изъявлялись и увеличивались в размерах, формируя язвы с отечным некротическим дном и приподнятыми темно-красными и фиолетовыми краями, которые локализовались на бедрах, голенях и в ягодичной области (рис. 1), а также боли в пояснице в ранние утренние часы, вызывавшие пробуждение (7–8 баллов по визуальной аналоговой шкале) и уменьшавшиеся после разминки, с иррадиацией в левую ногу, утренняя скованность в нижней части спины длительностью до 1 ч. Больная отмечала единичные язвочки во рту, снижение массы тела на 4 кг за 2 нед. при сохранном аппетите и повышение температуры тела до 37,5 °С.
Из анамнеза известно, что в апреле 2017 г. стал учащаться стул с примесью слизи и прожилками крови. Пациентка лечилась самостоятельно. В марте 2018 г. стул участился до 6–7 р./сут., с примесью слизи и крови в объеме около 20 мл, также появились боли в животе перед актом дефекации. Инфекционные причины диареи были исключены, для дообследования пациентка была госпитализирована в ГТО РКБ. По данным колоноскопии с биопсией был установлен диагноз ЯК, левостороннее поражение. Был назначен












