Акушерство и Гинекология №9 / 2024
Менопаузальная гормональная терапия – индивидуализированный подход с позиции эффективности и безопасности: обзор международных рекомендаций
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии
имени академика В.И. Кулакова» Минздрава России, Москва, Россия
Учитывая сохраняющуюся тенденцию к увеличению продолжительности жизни людей в развитых и развивающихся странах, скорость и масштаб демографических изменений в мире, возникает вопрос о необходимости разработки и принятия действенных мер для сохранения качества жизни на фоне общего старения населения. Возрастные гормональные изменения в организме, которые возникают в период менопаузального перехода и в постменопаузе, оказывают негативное влияние на общее здоровье и качество жизни женщин. Менопаузальная гормональная терапия (МГТ) у женщин в перименопаузе и постменопаузе позволяет восполнить дефицит половых гормонов, что, в свою очередь, способствует нивелированию климактерических симптомов, улучшению общего состояния и профилактике возрастных метаболических нарушений.
Сегодня в мире и в Российской Федерации представлены различные формы МГТ, и выбор метода терапии, безусловно, должен быть основан на персонализированном подходе и учитывать имеющиеся регламентирующие документы.
В рамках настоящего обзора рассматриваются основные принципы применения различных форм системной МГТ с позиции международных сообществ и крупных исследований, сопоставление эффективности и безопасности разных форм эстрогенов и гестагенного компонента, а также особенности персонифицированного подхода у пациенток с коморбидными состояниями и кардиометаболическими рисками. Представлена тактика выбора оптимального подхода для коррекции климактерических расстройств с учетом определяющих регламентирующих документов.
Заключение: Оптимальной комбинацией с позиции баланса пользы и риска признано сочетание трансдермального пути введения эстрадиола с микронизированным прогестероном, которое не просто ведет к снижению рисков общей и сердечно-сосудистой смертности, профилактике переломов и улучшению качества жизни, но при этом не повышает риска тромбоэмболических осложнений, ишемического инсульта, желчнокаменной болезни и, возможно, рака молочной железы.
Конфликт интересов: Автор заявляет об отсутствии конфликта интересов.
Финансирование: Исследование не имело спонсорской поддержки.
Для цитирования: Юренева С.В. Менопаузальная гормональная терапия – индивидуализированный подход с позиции эффективности и безопасности: обзор международных рекомендаций.
Акушерство и гинекология. 2024; 9: 36-46
https://dx.doi.org/10.18565/aig.2024.224
Продолжительность жизни людей в развитых и развивающихся странах стремительно увеличивается. К 2050 г. доля мирового населения старше 60 лет почти удвоится – с 12% (900 млн человек) до 22% (2 млрд) по сравнению с 2015 г. [1]. При этом женщины старшего возраста численно превосходят мужчин. Так, в 2022 г. в мире женщины составляли 55,7% людей в возрасте 65 лет и старше, и данная тенденция будет сохраняться [2]. Масштаб и скорость демографических изменений подчеркивают необходимость разработки мер реагирования на старение населения.
Менопауза – актуальная проблема современного общества
Средний возраст естественной менопаузы в развитых странах составляет 51,5 года, варьируя в диапазоне 45–55 лет. Возрастной дефицит эстрогенов приводит к развитию климактерического синдрома [3]. Вазомоторные симптомы (ВМС) являются наиболее специфичными для эстрогенодефицита и служат основным показанием для назначения системной гормональной терапии (ГТ). Психоэмоциональные и соматические нарушения часто сочетаются с ВМС и снижают качество жизни в пери- и постменопаузе (рис. 1) [3, 4].

Согласно данным эпидемиологических исследований, 74% женщин в возрасте до 55 лет испытывают ВМС, у 28% женщин в возрасте до 55 лет наблюдаются ВМС умеренной и тяжелой степени выраженности, 42 и 33% женщин в возрасте 60–64 лет и 65–79 лет соответственно все еще отмечают проявления ВМС [4, 5]. Период климактерия может быть «отправной точкой» для последующего развития неблагоприятных состояний пожилого возраста, таких как остеопения/остеопороз и сердечно-сосудистые заболевания (ССЗ). Все это обусловливает необходимость коррекции проявлений менопаузы.
Регламентирующие документы
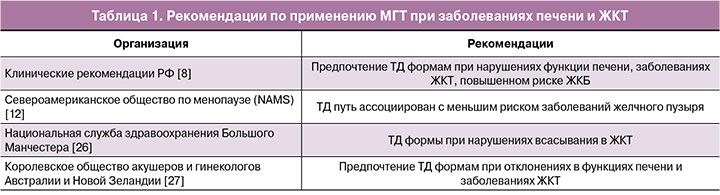
В Российской Федерации (РФ) доступны различные формы менопаузальной гормональной терапии (МГТ), включая системные и топические, пероральные (ПО) и трансдермальные (ТД) эстрогены, а также разные варианты гестагенной «поддержки» эндометрия. Выбор вида терапии требует индивидуального подхода с учетом регламентирующих документов [6, 7]. С 1 января 2022 г. клинические рекомендации (КР) стали основным руководством для врачей в РФ [7]. В связи с чем в рутинной практике следует ориентироваться на основные регламентирующие документы:
- КР «Менопауза и климактерическое состояние у женщины» (2021) [8];
- инструкция по медицинскому применению лекарственного препарата (листок-вкладыш) [9].
Помимо регламентирующих документов имеются дополнительные – международные рекомендации, результаты исследований, критерии приемлемости:
- «Критерии приемлемости применения МГТ у женщин с различными заболеваниями» (2022) – так называемые испанские критерии приемлемости [10];
- «Российские критерии приемлемости назначения МГТ пациенткам с сердечно-сосудистыми и метаболическими заболеваниями» (2023) – отечественные критерии приемлемости [11].
Знание и понимание дополнительных документов позволяют оптимизировать индивидуальный подход к назначению МГТ.
Особенности применения системной менопаузальной гормональной терапии у женщин с различными нозологиями
Эффективность различных форм гормональной терапии в отношении купирования климактерических симптомов
Согласно позиции Североамериканского общества по менопаузе (NAMS), ГТ остается наиболее эффективным методом коррекции ВМС [12].
Исследование KEEPS показало сопоставимую эффективность ПО и ТД форм эстрогена в комбинации с микронизированным прогестероном (МП) в снижении частоты приливов и ночной потливости на протяжении 4 лет [13].
Согласно заключению метаанализа 47 рандомизированных клинических исследований из рекомендаций Национального института здравоохранения и совершенствования медицинской помощи Великобритании (NICE), у женщин с интактной маткой комбинация ТД эстрадиола и прогестерона оказалась наиболее эффективной в отношении купирования ВМС [14].
Многоцентровое исследование 257 женщин подтвердило одинаковую эффективность ПО и ТД эстрогенов в уменьшении выраженности менопаузальных симптомов. При этом ТД форма демонстрирует более благоприятный профиль безопасности в отношении липидного и углеводного обмена, тромботических рисков, особенно для женщин с метаболическим синдромом, избыточной массой тела, ишемической болезнью сердца (ИБС) и факторами риска венозной тромбоэмболии (ВТЭ) [15].
Оптимальный подход с позиции безопасности
Для женщин старше 60 лет, а также при МГТ спустя 10 лет после менопаузы соотношение пользы и риска может быть менее благоприятным в связи с высоким риском ИБС, инсульта, ВТЭ и деменции. Лечение должно быть с периодической переоценкой преимуществ и рисков для решения вопроса о продолжении терапии [12].
Особенности метаболизма эстрогенов
При выборе МГТ важно учитывать особенности метаболизма активного вещества. На метаболизм влияют многочисленные факторы, включая возраст, массу тела, состояние органов и систем, а также путь введения [16].
ПО путь удобен, но имеет ограничения из-за частичного разрушения препарата пищеварительными ферментами и печеночным метаболизмом. Могут потребоваться более высокие дозы для достижения терапевтического эффекта. При этом значительная часть дозы превращается в эстрон и его конъюгаты, обладающие меньшей эстрогенной активностью, но связанные с рисками нежелательных явлений [17, 18].
ТД формы доставляют эстрадиол непосредственно в системный кровоток, минуя желудочно-кишечный тракт (ЖКТ) и печень. Это обеспечивает более стабильную терапевтическую концентрацию эстрадиола в плазме и более низкий уровень циркулирующего эстрона, который может негативно влиять на ткани молочной железы и усиливать синтез печеночных белков, включая тромбин [19]. Таким образом, метаболизм ТД форм эстрогенов ближе к физиологическому и обеспечивает более высокую биодоступность и безопасность по сравнению с ПО формами (рис. 2) [20].
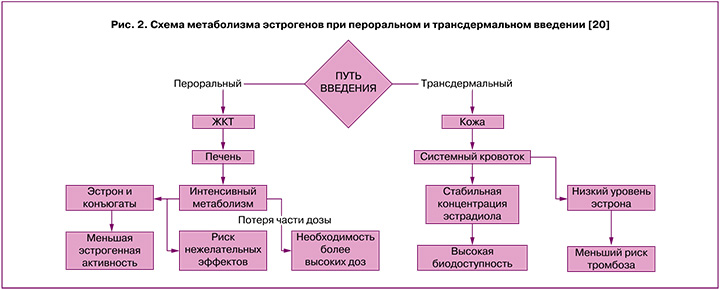
Путь введения эстрогенов и заболевания ЖКТ
Распространенность заболеваний печени составляет 26% среди женщин РФ, преобладая в период менопаузы [21]. Заболевания печени и кишечника могут ухудшать метаболизм ПО эстрогенов [22]. Частота желчнокаменной болезни (ЖКБ) составляет 10–40% среди мирового населения, встречаясь у женщин в 3 раза чаще [23]. NAMS отмечает, что ТД путь введения ассоциирован с меньшим риском ЖКБ [12]. Исследование 1 001 391 женщины в постменопаузе показало, что ТД применение эстрогенов позволяет избежать 1 холецистэктомии на каждые 140 женщин на МГТ [24]. Исследование E3N (70 928 женщин) выявило повышенный риск холецистэктомии при ПО МГТ, особенно при монотерапии без прогестагена (1 дополнительная холецистэктомия на 150 женщин за 5 лет) [25]. Сравнительный обзор рекомендаций представлен в таблице 1.
Путь введения эстрогенов и метаболический синдром
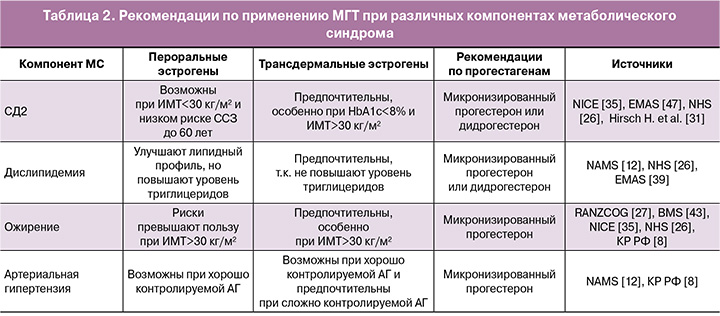
Метаболический синдром (МС) – комплекс нарушений, включающий инсулинорезистентность, дислипидемию, ожирение и артериальную гипертензию (АГ). Несмотря на относительную «молодость» данного состояния, масштабы исследований МС растут в геометрической прогрессии: МС играет не последнюю роль в развитии ССЗ [28].
Гиперинсулинемия, компонент МС, является фактором риска развития сахарного диабета 2 типа (СД2). В 2022 г. 65,5% летальных случаев по причине СД2 было у женщин [29]. Имеются данные о снижении риска дебюта СД при применении ТД эстрадиола и МП [30].
Hirsch H. et al. (2022) рекомендуют женщинам с контролируемым СД2 (HbA1c<8%) выбирать ТД эстрогены в сочетании с МП при интактной матке [31]. Другие профильные руководства также рекомендуют ТД эстрогены при СД [32–34].
Согласно рекомендациям NICE [35], Европейского общества по менопаузе и андропаузе (EMAS) [14] и Национальной службы здравоохранения (NHS) [26], женщинам с СД2 следует:
- при ИМТ>30 кг/м² и низком/умеренном риске ССЗ выбирать ТД эстрогены;
- при ИМТ<30 кг/м² и низком риске ССЗ возможно применение ПО форм у женщин моложе 60 лет;
- использовать МП или дидрогестерон.
Испанские критерии приемлемости [10] рекомендуют при СД ТД формы МГТ и комбинированную ПО терапию без ограничений, за исключением монотерапии ПО эстрогенами, которая рассматривается как приемлемая, несмотря на некоторые риски. Отечественные критерии [11] отмечают выбор ТД форм при наличии противопоказаний или риска тромбозов, российские КР [8] рассматривают ТД эстрогены в качестве первой линии для женщин с гиперинсулинемией.
Эстрогены также оказывают влияние на метаболизм липопротеинов и триглицеридов. Согласно метаанализу [36], обе формы эстрогенов повышают уровень холестерина липопротеинов высокой плотности (ХС-ЛВП), однако ТД в меньшей степени; обе снижают уровень холестерина липопротеинов низкой плотности (ХС-ЛНП); ТД эстрогены, в отличие от ПО, не повышают уровень триглицеридов; при ТД применении частицы ХС-ЛНП более устойчивы к окислению; повышенный уровень триглицеридов на фоне ПО эстрогенов ассоциирован с образованием более мелких частиц ХС-ЛНП и увеличением их восприимчивости к окислению.
Частота распространенности гипертриглицеридемии, независимого фактора риска ССЗ, у женщин в мире составляет 23,8%, и достоверно известно, что ТД эстрогены не повышают уровень триглицеридов [37, 38].
Исследование WHI показало, что исходно повышенный уровень ХС-ЛНП – фактор риска ССЗ, требующий четкого плана коррекции с применением таргетной терапии. А в последующем для коррекции симптомов менопаузы, согласно рекомендациям NAMS и Эндокринологического общества, оптимальны ТД формы с МП для женщин с интактной маткой во избежание печеночного метаболизма и негативного влияния на липидный обмен. При неконтролируемой дислипидемии следует выбирать альтернативные методы терапии [31].
NHS [26] и EMAS [39] не рекомендуют МГТ в качестве первой линии терапии дислипидемии. При гипертриглицеридемии и риске ССЗ/ВТЭ предпочтительны ТД формы с МП или дидрогестероном.
Испанские критерии [10] не ограничивают использование МГТ при гиперхолестеринемии. Отечественные критерии [11] и российские КР [7] при триглицеридемии отдают предпочтение ТД формам как более безопасным.
Увеличение заболеваемости ожирением наблюдается как в мире, так и в РФ [40]. В РФ 28,7% женщин имеют избыточную массу тела, а 31,4% – ожирение [41]. Ожирение в постменопаузе может быть ассоциировано с риском СД2, болезни Альцгеймера и ССЗ [22].
Исследования показали различия во влиянии ПО и ТД эстрогенов на уровень лептина и соотношение лептин/адипонектин. Соотношение лептин/адипонектин рассматривалось в качестве предиктора ССЗ. Zhu J. et al. (2023) оценили разные формы эстрогенов у женщин в постменопаузе с ожирением и МС. В группе с ТД терапией не отмечено влияния на уровень лептина, тогда как при ПО способе уровень лептина повысился с увеличением соотношения лептин/адипонектин и нарушением резистентности к инсулину [22].
Рекомендации международных организаций:
Королевское общество акушеров и гинекологов Австралии и Новой Зеландии [42], Британское общество по менопаузе [43], NICE [35], NHS [26] и Национальный колледж акушеров-гинекологов Франции [44] рекомендуют ТД формы эстрогенов женщинам с повышенным ИМТ и факторами риска ССЗ в сочетании с МП.
Испанские критерии приемлемости [10]: ИМТ 25–30 кг/м² – ТД эстрогены без ограничений, ПО – преимущества перевешивают риски; ИМТ>30 кг/м² – ТД эстрогены предпочтительны, ПО – риски превышают пользу.
Отечественный согласительный документ [11] рекомендует метаболически нейтральные прогестагены, при этом не категоризируя различные формы эстрогенов.
КР РФ [8] рекомендуют ТД эстрогены при ожирении.
Распространенность артериальной гипертензии (АГ) среди населения может достичь почти 30% к 2025 г. В РФ частота АГ среди женщин составляет до 39,6% [45].
Проспективное исследование 112 240 женщин показало более высокий риск развития АГ при использовании ПО форм эстрогенов по сравнению с ТД. Это связано, в том числе, с избыточной активацией ренин-ангиотензин-альдостероновой системы [46].
Рекомендации по применению МГТ при АГ:
1. NAMS и Эндокринологическое общество [31]: при хорошо контролируемой АГ и низком риске ССЗ возможно назначение обеих форм, при плохо контролируемой АГ оптимальны ТД эстрогены с МП.
2. Испанские [10] и отечественные [11] критерии приемлемости: ПО и ТД формы допустимы при контролируемом АД.
3. КР РФ [8]: рекомендованы ТД эстрогены с учетом профиля безопасности.
Общая сводка рекомендаций по применению МГТ при различных компонентах МС представлена в таблице 2.
Путь введения эстрогенов и тромботические риски
Исторически женщин относили к группе с низким риском развития CCЗ. Однако в 2019 г. у 275 млн женщин были диагностированы ССЗ с 8,9 млн летальных исходов. В 2021 г. комиссия журнала «Ланцет» пришла к выводу, что ССЗ у женщин недостаточно изучены, часто не диагностируются и слабо представлены в клинических исследованиях, в связи с чем была поставлена задача снизить «глобальное бремя ССЗ» у женщин к 2030 г. [48].
В современных исследованиях ССЗ используется термин MACE (major adverse cardiovascular events) – серьезные неблагоприятные кардиоваскулярные события, включающие прежде всего инфаркт миокарда (ИМ) и инсульт [49, 50].
Датское исследование выявило 4947 случаев ИМ. МГТ в целом не повышает риск ИМ у женщин, при этом ТД эстрогены ассоциированы с наиболее низким риском [51].
Испанские критерии приемлемости [10] относят как ПО, так и ТД эстрогены к группе, где риски перевешивают преимущества. Отечественные критерии [11] и КР РФ [8] рассматривают ИМ как противопоказание к МГТ.
Согласно NAMS, комбинированный анализ WHI и Кокрейновского метаанализа 2015 г. показал, что при старте МГТ в 50–59 лет увеличения частоты инсульта не наблюдалось, однако риск повышался при начале ГТ после 60 лет. ТД эстрогены имеют преимущества из-за отсутствия первичного печеночного метаболизма [12].
Когортное исследование «случай-контроль» показало, что ТД терапия низкими дозами эстрогенов не увеличивает риск инсульта [52].
Согласно рекомендациям Американской ассоциации клинической эндокринологии, ТД эстрогены меньше ассоциированы с тромботическими рисками и риском инсульта и ИБС [53].
Национальное когортное исследование в Дании не выявило повышения риска инсульта на фоне ТД МГТ, в отличие от ПО [54].
Частота встречаемости ВТЭ среди женщин составляет 110:100 000, при этом 20% перенесших ВТЭ умирают в течение года или страдают от осложнений [42, 55, 56].
Крупные исследования показали меньший риск ВТЭ при ТД эстрогенах:
- ESTHER: повышение риска ВТЭ на ПО эстрогенах, но не ТД [57, 58];
- GPRD: повышение риска ВТЭ на фоне ПО эстрогенов, но не ТД [59];
- E3N: ПО эстрогены связаны с повышенным риском тромбоза, ТД – нет [60];
- «Миллионное» исследование: риск ВТЭ выше при ПО терапии, но не при ТД [61].
В таблице 3 обобщены ключевые позиции различных медицинских сообществ относительно применения ПО и ТД МГТ в контексте сердечно-сосудистых рисков.
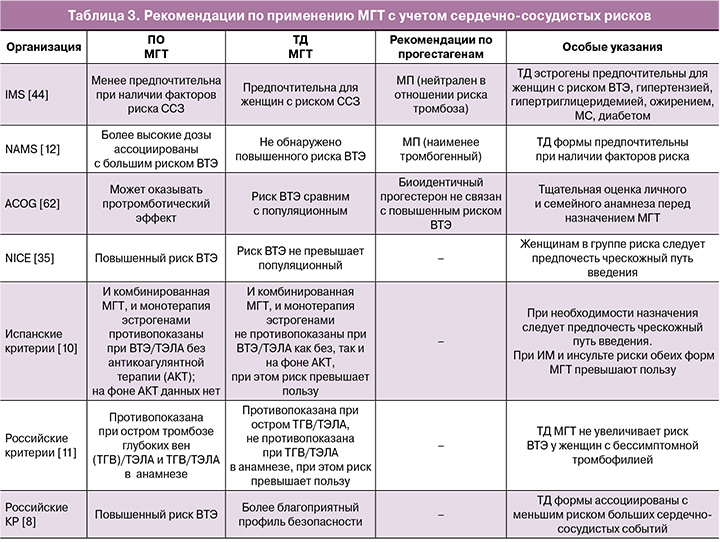
ТД эстрогены в сочетании с МП считаются наиболее безопасной формой МГТ, в том числе для женщин с факторами риска ССЗ [52, 63, 64].
Путь введения эстрогенов и мигрень
Распространенность мигрени среди женщин в мире составляет 20,7% [23]. Мигрень как с аурой, так и без нее – фактор риска ишемического инсульта [65]. Согласно международным рекомендациям [26, 27, 43], мигрень не является противопоказанием к МГТ. Предпочтение отдается ТД эстрогенам. При необходимости использования комбинированной МГТ гестагенами выбора являются левоноргестрел-содержащая внутриматочная спираль (ЛНГ-ВМС), ТД норэтистерон или МП.
NAMS указывает, что у женщин с мигренью в анамнезе, использующих ТД МГТ, нет повышенного риска инсульта [31].
Испанские критерии приемлемости [10] при мигрени без ауры относят обе формы МГТ к группе, где преимущества перевешивают риски. При мигрени с аурой ТД эстрогены считаются более безопасными по риску инсульта. В отечественных критериях [11] мигрень не представлена. Российские КР при мигрени отдают предпочтение ТД эстрогенам [8].
Путь введения эстрогенов и курение
По данным Всемирной организации здравоохранения (ВОЗ), к 2030 г. 8 млн человек ежегодно будут умирать от заболеваний, связанных с курением [66]. В РФ распространенность курения среди женщин в 2022 г. составила 10% [41]. Курение является независимым фактором риска ССЗ и ИМ [67]. У курящих женщин при ПО приеме МГТ концентрация эстрогенов в крови снижается на 50% из-за влияния компонентов сигаретного дыма на печеночный метаболизм. Это нивелирует положительные эффекты МГТ на липидный профиль и минеральную плотность кости. При ТД применении таких изменений не наблюдается [68, 69].
Рекомендации по МГТ для курящих женщин:
- испанские критерии приемлемости МГТ [10]: ТД предпочтительнее ПО;
- отечественные критерии приемлемости МГТ [11]: обе формы допустимы, но необходимо соблюдать осторожность при назначении ПО МГТ, информировать о рисках;
- КР РФ [8]: предпочтительны ТД эстрогены.
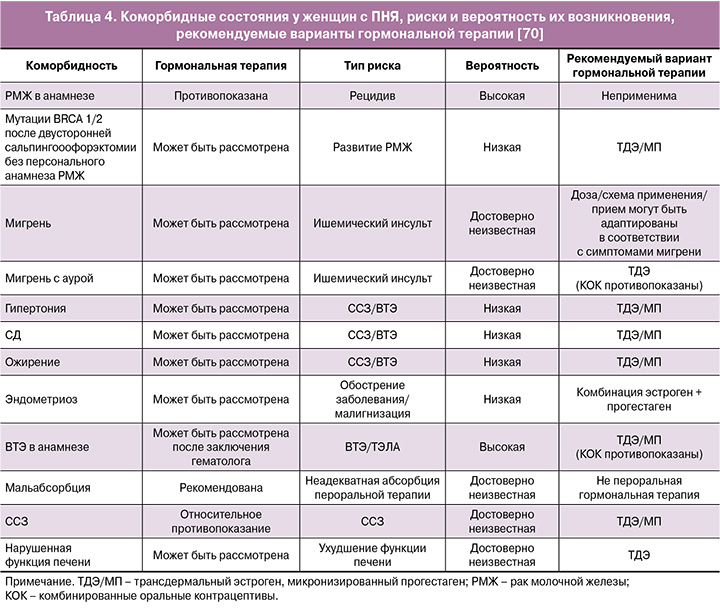
Проект рекомендаций Европейского общества репродукции человека и эмбриологии (ESHRE) по преждевременной недостаточности яичников (ПНЯ) 2024 г. подчеркивает важность раннего начала ГТ у женщин с ПНЯ для снижения риска общей заболеваемости и смертности. При коморбидных состояниях (включая ССЗ, ожирение, ВТЭ в анамнезе) рекомендуется использовать ТД эстроген и МП, что отражено в таблице 4 [70].
Актуальным остается вопрос о таком нежелательном явлении на фоне МГТ, как ациклические кровотечения (АцК). Поскольку большинство факторов, ассоциированных с АцК на фоне МГТ, в основном связаны с гестагеновым компонентом, при комбинированной терапии следует подбирать оптимальный гестаген с соответствующей дозой. Так, согласно данным руководства по ведению пациенток с АцК 2024 г., МП по сравнению с дидрогестероном может иметь более благоприятный профиль по АцК [71].
При применении ТД геля эстрадиола в сочетании с МП (вагинальные капсулы) гистологически атрофии эндометрия наблюдались в 100% случаев, аменореи – в 92,6% [72].
МП имеет целый ряд преимуществ. Антиальдостероновый эффект способствует лучшей переносимости по сравнению с дидрогестероном в связи с отсутствием задержки жидкости, клинически проявляющейся прибавкой массы тела, мастодинией, головными болями [73]. Наличие метаболита аллопрегнанолона, физиологического регулятора сна, помогает нормализовать ночной сон, улучшить общее самочувствие и настроение. МП в перименопаузе позволяет снизить выраженность и частоту ВМС, улучшить сон и уменьшить тревожность [69]. Эти эффекты свойственны только биоидентичному прогестерону. В отличие от синтетических прогестинов, МП метаболически нейтрален, не влияет на липидный и углеводный обмен, не приводит к прибавке массы тела, не повышает риск ВТЭ. Возможность применять МП как перорально, так и интравагинально обеспечивает максимальное удобство терапии. Интравагинальное применение МП обеспечивает стабильную концентрацию прогестерона и его таргетную доставку в эндометрий, тем самым эффективно защищая его от гиперплазии [35].
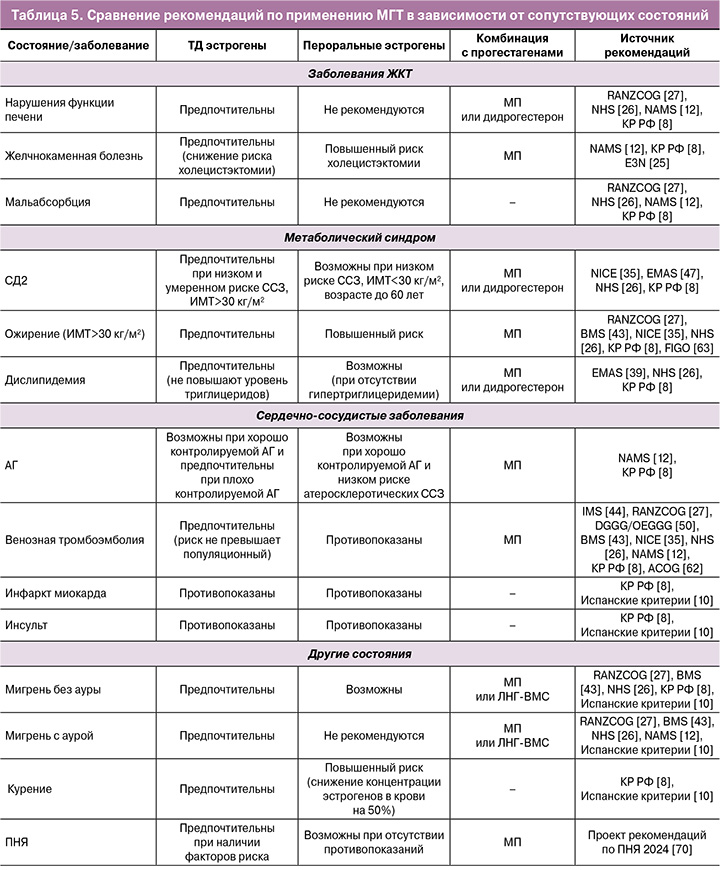
Сводка общих рекомендаций по применению МГТ представлена в таблице 5.
Заключение
Таким образом, имеющиеся современные научные данные об эффективности и безопасности различных компонентов МГТ, а также их дополнительных свойствах позволяют выделить оптимальный состав гормональной терапии для женщин с климактерическими симптомами с позиции баланса пользы и риска. Одной из таких комбинаций является сочетание ТД пути введения эстрадиола с МП, которое не просто ведет к снижению рисков общей и сердечно-сосудистой смертности, профилактике переломов и улучшению качества жизни, но при этом не повышает риска тромбоэмболических осложнений, ишемического инсульта, ЖКБ и, возможно, рака молочной железы.
Список литературы
- United Nations. World Population Prospects: The 2017 Revision, World Population 2017 Wallchart. Department of Economic and Social Affairs; New York, NY, USA: 2017.
- United Nations. Population Division. World Population Prospects 2022: Summary of Results. Available at: https://www.un.org/development/desa/pd/content/World-Population-Prospects-2022
- Davis S.R., Taylor S., Hemachandra C., Magraith K., Ebeling P.R., Jane F., Islam R.M. The 2023 Practitioner’s toolkit for managing menopause. Climacteric. 2023; 26(6): 517-36. https://dx.doi.org/10.1080/13697137.2023.225878.
- Zeleke B.M., Bell R.J., Billah B., Davis S.R. Vasomotor and sexual symptoms in older Australian women: a cross-sectional study. Fertil. Steril. 2016; 105(1): 149-55e1. https://dx.doi.org/10.1016/j.fertnstert.2015.09.017.
- Gartoulla P., Worsley R., Bell R.J., Davis S.R. Moderate to severe vasomotor and sexual symptoms remain problematic for women aged 60 to 65 years. Menopause. 2015; 22(7): 694-701. https://dx.doi.org/10.1097/GME.0000000000000383.
- Кистенёва О.А. «Салернский кодекс здоровья» Арнольда из Виллановы – страница истории геродиететики. Геронтология. 2013; 1.
- Малюгин С.В., Винокурова А.А. Клинические рекомендации в системе регламентации оказания медицинской помощи в современной России: теоретическое представление и практические аспекты. Lex Russica. 2023; 76(7): 28-47.
- Министерство здравоохранения Российской Федерации. Клинические рекомендации. Менопауза и климактерическое состояние у женщины. М.; 2021.
- Петросян Н.К., Фотеева А.В., Ростова Н.Б. Листок-вкладыш для пациента как новые требования к формату информационного сопровождения лекарственного препарата при его регистрации по требованиям Евразийского экономического союза. Проблемы социальной гигиены, здравоохранения и истории медицины. 2021; 29(4): 966-70.
- Mendoza N., Ramírez I., de la Viuda E., Coronado P., Baquedano L., Llaneza P. et al. Eligibility criteria for Menopausal Hormone Therapy (MHT): a position statement from a consortium of scientific societies for the use of MHT in women with medical conditions. MHT Eligibility Criteria Group. Maturitas. 2022; 166: 65-85. https://dx.doi.org/10.1016/j.maturitas.2022.08.008.
- Шляхто Е.В., Сухих Г.Т., Серов В.Н., Дедов И.И., Арутюнов Г.П., Сучков И.А. Российские критерии приемлемости назначения менопаузальной гормональной терапии пациенткам с сердечно-сосудистыми и метаболическими заболеваниями. Согласительный документ Российского кардиологического общества, Российского общества акушеров-гинекологов, Российской ассоциации эндокринологов, Евразийской ассоциации терапевтов, Ассоциации флебологов России. Акушерство и гинекология. 2023; 11: 211-32.
- “The 2022 Hormone Therapy Position Statement of The North American Menopause Society” Advisory Panel. The 2022 hormone therapy position statement of The North American Menopause Society. Menopause. 2022; 29(7): 767-94. https://dx.doi.org/10.1097/GME.0000000000002028.
- Santoro N., Allshouse A., Neal-Perry G., Pal L., Lobo R.A., Naftolin F. et al. Longitudinal changes in menopausal symptoms comparing women randomized to low-dose oral conjugated estrogens or transdermal estradiol plus micronized progesterone versus placebo: the Kronos Early Estrogen Prevention Study. Menopause. 2017; 24(3): 238-46. https://dx.doi.org/10.1097/GME.0000000000000756.
- Sarri G., Pedder H., Dias S., Guo Y., Lumsden M.A. Vasomotor symptoms resulting from natural menopause: a systematic review and network meta-analysis of treatment effects from the National Institute for Health and Care Excellence guideline on menopause. BJOG. 2017; 124(10): 1514-23. https://dx.doi.org/10.1111/1471-0528.14619.
- Tang R., Xie Z., Ruan X., Zhang Z., Ren M., Wu J. et al. Changes in menopausal symptoms comparing oral estradiol versus transdermal estradiol. Climacteric. 2024; 27(2): 171-7. https://dx.doi.org/10.1080/13697137.2023.2273530.
- Прокофьева Л.В., Кормишина А.Е., Кормишин В.А. Курс лекций по общей фармакологии. Учебно-методическое пособие. Ульяновск: УлГУ; 2017.
- Kopper N.W., Gudeman J., Thompson D.J. Transdermal hormone therapy in postmenopausal women: a review of metabolic effects and drug delivery technologies. Drug Des. Devel. Ther. 2009; 2: 193-202. https://dx.doi.org/10.2147/dddt.s4146.
- Tebbens M., Heijboer A.C., T'Sjoen G., Bisschop P.H., den Heijer M. The role of estrone in feminizing hormone treatment. J. Clin. Endocrinol. Metab. 2022; 107(2): e458-e466. https://dx.doi.org/10.1210/clinem/dgab741.
- Goodman M.P. Are all estrogens created equal? A review of oral vs. transdermal therapy. J. Womens Health (Larchmt). 2012; 21(2):161-9. https://dx.doi.org/10.1089/jwh.2011.2839.
- Ших Е.В. Сравнительные клинико-фармакологические аспекты применения пероральных и трансдермальных форм эстрогенов. Акушерство и гинекология: новости, мнения, обучение. 2016; 1: 41-6.
- Сыровенко М.И., Кролевец Т.С., Ливзан М.А. Фиброз печени у коморбидного больного с метаболическиассоциированной (неалкогольной) жировой болезнью печени (МАЖБП-НАЖБП) и сердечно-сосудистыми заболеваниями. Экспериментальная и клиническая гастроэнтерология. 2023;(4):133-9.
- Zhu J., Zhou Y., Jin B., Shu J. Role of estrogen in the regulation of central and peripheral energy homeostasis: from a menopausal perspective. Ther. Adv. Endocrinol. Metab. 2023; 14: 20420188231199359. https://dx.doi.org/10.1177/20420188231199359.
- Rodriguez S., Gaunt T.R., Guo Y., Zheng J., Barnes M.R., Tang W. et al. Lipids, obesity and gallbladder disease in women: insights from genetic studies using the cardiovascular gene-centric 50K SNP array. Eur. J. Hum. Genet. 2016; 24(1): 106-12. https://dx.doi.org/10.1038/ejhg.2015.63.
- Liu B., Beral V., Balkwill A., Green J., Sweetland S., Reeves G.; Million Women Study Collaborators. Gallbladder disease and use of transdermal versus oral hormone replacement therapy in postmenopausal women: prospective cohort study. BMJ. 2008; 337: a386. https://dx.doi.org/10.1136/bmj.a386.
- Racine A., Bijon A., Fournier A., Mesrine S., Clavel-Chapelon F., Carbonnel F., Boutron-Ruault M.C. Menopausal hormone therapy and risk of cholecystectomy: a prospective study based on the French E3N cohort. CMAJ. 2013; 185(7): 555-61. https://dx.doi.org/10.1503/cmaj.121490.
- Hormone Replacement Therapy Guidance for Menopause Management. Based on NHS Stockport CCG HRT Guidance for Menopause Management. Greater Manchester, 2023. Available at: https://gmmmg.nhs.uk/wp-content/uploads/2023/03/GM-HRT-Guidance-for-Menopause-Management-final-v1.0-approved-for-GMMMG-website.pdf
- RANZCOG. Clinical Guidance. Managing menopausal symptoms. 2020. Available at: https://ranzcog.edu.au/wp-content/uploads/2022/05/Managing-menopausal-symptoms.pdf.
- Fahed G., Aoun L., Bou Zerdan M., Allam S., Bou Zerdan M., Bouferraa Y. et al. Metabolic syndrome: updates on pathophysiology and management in 2021. Int. J. Mol. Sci. 2022; 23(2): 786. https://dx.doi.org/10.3390/ijms23020786.
- Дедов И.И., Шестакова М.В., Викулова О.К., Железнякова А.В., Исаков М.А., Сазонова Д.В., Мокрышева Н.Г. Сахарный диабет в Российской Федерации: динамика эпидемиологических показателей по данным Федерального регистра сахарного диабета за период 2010-2022 гг. Сахарный диабет. 2023; 26(2): 104-23.
- de Lauzon-Guillain B., Fournier A., Fabre A., Simon N., Mesrine S., Boutron-Ruault M.C. et al. Menopausal hormone therapy and new-onset diabetes in the French Etude Epidemiologique de Femmes de la Mutuelle Générale de l’Education Nationale (E3N) cohort. Diabetologia. 2009; 52(10): 2092-100. https://dx.doi.org/10.1007/s00125-009-1456-y.
- Hirsch H., Manson J.E. Menopausal symptom management in women with cardiovascular disease or vascular risk factors. Maturitas. 2022; 161: 1-6. https://dx.doi.org/10.1016/j.maturitas.2022.01.01.
- Stuenkel C.A., Davis S.R., Gompel A., Lumsden M.A., Murad M.H., Pinkerton J.V. et al. Treatment of symptoms of the menopause: An Endocrine Society Clinical Practice Guideline. J. Clin. Endocrinol. Metab. 2015; 100(11): 3975-4011. https://dx.doi.org/10.1210/jc.2015-2236.
- Stuenkel C.A. Menopause, hormone therapy and diabetes. Climacteric. 2017; 20(1): 11-21. https://dx.doi.org/10.1080/13697137.2016.1267723.
- The NAMS 2017 Hormone Therapy Position Statement Advisory Panel. The 2017 hormone therapy position statement of The North American Menopause Society. Menopause. 2017; 24(7): 728-53. https://dx.doi.org/10.1097/GME.0000000000000921.
- National Institute for Health and Care Excellence (NICE). Menopause: diagnosis and management. NICE guideline. 2019. Available at: https://www.nice.org.uk/Guidance/NG23
- Menon D.V., Vongpatanasin W. Effects of transdermal estrogen replacement therapy on cardiovascular risk factors. Treat. Endocrinol. 2006; 5(1): 37-51. https://dx.doi.org/10.2165/00024677-200605010-00005.
- Liang H.J., Zhang Q.Y., Hu Y.T., Liu G.Q., Qi R. Hypertriglyceridemia: a neglected risk factor for ischemic stroke? J. Stroke. 2022; 24(1):21-40. https://dx.doi.org/10.5853/jos.2021.02831.
- Ruiz-García A., Arranz-Martínez E., López-Uriarte B., Rivera-Teijido M., Palacios-Martínez D., Dávila-Blázquez G.M. et al.; en representación del Grupo de Investigación del Estudio SIMETAP. Prevalence of hypertriglyceridemia in adults and related cardiometabolic factors. SIMETAP-HTG study. Clin. Investig. Arterioscler. 2020; 32(6): 242-55. (in English, Spanish). https://dx.doi.org/10.1016/j.arteri.2020.04.001.
- Anagnostis P., Bitzer J., Cano A., Ceausu I., Chedraui P., Durmusoglu F. et al. Menopause symptom management in women with dyslipidemias: An EMAS clinical guide. Maturitas. 2020; 135: 82-8. https://dx.doi.org/10.1016/j.maturitas.2020.03.007.
- Федеральная служба государственной статистики (Росстат). Здравоохранение в России 2023. Статистический сборник. М.; 2023. 179 с.
- https://data.worldobesity.org/tables/prevalence-of-adult-overweight-obesity-2/
- Lutsey P.L., Zakai N.A. Epidemiology and prevention of venous thromboembolism. Nat. Rev. Cardiol. 2023; 20(4): 248-62. https://dx.doi.org/10.1038/s41569-022-00787-6.
- Hamoda H., Moger S., Morris E., Baldeweg S.E., Kasliwal A., Gabbay F. Menopause practice standards. Clin. Endocrinol. (Oxf). 2024; 100(1): 50-5. https://dx.doi.org/10.1111/cen.14789.
- Stuenkel C.A. Reproductive milestones across the lifespan and cardiovascular disease risk in women. Climacteric. 2024; 27(1): 5-15. https://dx.doi.org/10.1080/13697137.2023.2259793.
- Мамедов М.Н., Марданов Б.У., Ахмедова Э.Б. Особенности качества жизни и индекса коморбидности у больных артериальной гипертонией и сочетанной патологией. Профилактическая медицина. 2023; 26(2): 56‑62.
- Kalenga C.Z., Metcalfe A., Robert M., Nerenberg K.A., MacRae J.M., Ahmed S.B. Association between the route of administration and formulation of estrogen therapy and hypertension risk in postmenopausal women: a prospective population-based study. Hypertension. 2023; 80(7): 1463-73. https://dx.doi.org/10.1161/HYPERTENSIONAHA.122.19938.
- Slopien R., Wender-Ozegowska E., Rogowicz-Frontczak A., Meczekalski B., Zozulinska-Ziolkiewicz D., Jaremek J.D. et al. Menopause and diabetes: EMAS clinical guide. Maturitas. 2018; 117: 6-10. https://dx.doi.org/10.1016/j.maturitas.2018.08.009.
- Vogel B., Acevedo M., Appelman Y., Bairey Merz C.N., Chieffo A., Figtree G.A. et al. The Lancet women and cardiovascular disease Commission: reducing the global burden by 2030. Lancet. 2021; 397(10292): 2385-438. https://dx.doi.org/10.1016/S0140-6736(21)00684-X.
- Подпалов В.П., Сурунович Ю.Н., Подпалова О.В., Деев А.Д., Журова О.Н., Счастливенко А.И., Козлова А.Д. Влияние факторов риска и коморбидной патологии на развитие MACE (по данным 5-летнего и 13-летнего проспективных рандомизированных исследований). Вестник ВГМУ. 2023; 22(1): 48-56.
- Inwald E.C., Albring C., Baum E., Beckermann M., Bühling K.J., Emons G. et al. Perimenopause and postmenopause - diagnosis and interventions. Guideline of the DGGG and OEGGG (S3-Level, AWMF Registry Number 015-062, September 2020). Geburtshilfe Frauenheilkd. 2021; 81(6): 612-36. https://dx.doi.org/10.1055/a-1361-1948.
- Løkkegaard E., Andreasen A.H., Jacobsen R.K., Nielsen L.H., Agger C., Lidegaard Ø. Hormone therapy and risk of myocardial infarction: a national register study. Eur. Heart. J. 2008; 29(21): 2660-8. https://dx.doi.org/10.1093/eurheartj/ehn408.
- Renoux C., Dell'aniello S., Garbe E., Suissa S. Transdermal and oral hormone replacement therapy and the risk of stroke: a nested case-control study. BMJ. 2010; 340: c2519. https://dx.doi.org/10.1136/bmj.c2519.
- Cobin R.H., Goodman N.F.; AACE Reproductive Endocrinology Scientific Committee. American Association of Clinical Endocrinologists and American College of Endocrinology Position Statement on Menopause-2017 Update. Endocr. Pract. 2017; 23(7): 869-80. https://dx.doi.org/10.4158/EP171828.PS.
- Løkkegaard E., Nielsen L.H., Keiding N. Risk of stroke with various types of menopausal hormone therapies: a national cohort study. Stroke. 2017; 48(8): 2266-9. https://dx.doi.org/10.1161/STROKEAHA.117.017132.
- Heit J.A. The epidemiology of venous thromboembolism in the community. Arterioscler. Thromb. Vasc. Biol. 2008; 28(3): 370-2. https://dx.doi.org/10.1161/ATVBAHA.108.162545.
- Vinogradova Y., Coupland C., Hippisley-Cox J. Use of hormone replacement therapy and risk of venous thromboembolism: nested case-control studies using the QResearch and CPRD databases. BMJ. 2019; 364: k4810. https://dx.doi.org/10.1136/bmj.k4810.
- Canonico M., Oger E., Plu-Bureau G., Conard J., Meyer G., Lévesque H. et al.; Estrogen and Thromboembolism Risk (ESTHER) Study Group. Hormone therapy and venous thromboembolism among postmenopausal women: impact of the route of estrogen administration and progestogens: the ESTHER study. Circulation. 2007; 115(7): 840-5. https://dx.doi.org/10.1161/CIRCULATIONAHA.106.642280.
- Canonico M., Oger E., Conard J., Meyer G., Lévesque H., Trillot N. et al.; EStrogen and THromboEmbolism Risk (ESTHER) Study Group. Obesity and risk of venous thromboembolism among postmenopausal women: differential impact of hormone therapy by route of estrogen administration. The ESTHER Study. J. Thromb. Haemost. 2006; 4(6):1259-65. https://dx.doi.org/10.1111/j.1538-7836.2006.01933.x.
- Renoux C., Dell'Aniello S., Suissa S. Hormone replacement therapy and the risk of venous thromboembolism: a population-based study. J. Thromb. Haemost. 2010; 8(5): 979-86. https://dx.doi.org/10.1111/j.1538-7836.2010.03839.x.
- Canonico M., Fournier A., Carcaillon L., Olié V., Plu-Bureau G., Oger E. et al. Postmenopausal hormone therapy and risk of idiopathic venous thromboembolism: results from the E3N cohort study. Arterioscler. Thromb. Vasc. Biol. 2010; 30(2): 340-5. https://dx.doi.org/10.1161/ATVBAHA.109.196022.
- Sweetland S., Beral V., Balkwill A., Liu B., Benson V.S., Canonico M. et al.; Million Women Study Collaborators. Venous thromboembolism risk in relation to use of different types of postmenopausal hormone therapy in a large prospective study. J. Thromb. Haemost. 2012; 10(11): 2277-86. https://dx.doi.org/10.1111/j.1538-7836.2012.04919.x.
- ACOG committee opinion no. 556: Postmenopausal estrogen therapy: route of administration and risk of venous thromboembolism. Obstet. Gynecol. 2013; 121(4): 887-90. https://dx.doi.org/10.1097/01.AOG.0000428645.90795.d9.
- Genazzani A.R., Divakar H., Khadilkar S.S., Monteleone P., Evangelisti B., Galal A.F. et al. Counseling in menopausal women: How to address the benefits and risks of menopause hormone therapy. A FIGO position paper. Int. J. Gynaecol. Obstet. 2024; 164(2): 516-30. https://dx.doi.org/10.1002/ijgo.15278.
- Genazzani A.R., Monteleone P., Giannini A., Simoncini T. Hormone therapy in the postmenopausal years: considering benefits and risks in clinical practice. Hum. Reprod. Update. 2021; 27(6): 1115-50. https://dx.doi.org/10.1093/humupd/dmab026.
- Adnyana I.M., Widyadharma I.P., Tedyanto E.H., Wijayanti S., Mahadewi A. Migraine as a risk factor for ischemic stroke: a systematic review and meta-analysis of cohort studies. Egypt J. Neurol. Psychiatry Neurosurg. 2022; 58: 125. https://dx.doi.org/10.1186/s41983-022-00562-x.
- Hamoda H., Moger S., Morris E., Baldeweg S.E., Kasliwal A., Gabbay F. Menopause practice standards. Clin Endocrinol (Oxf). 2024; 100(1): 50-5. https://dx.doi.org/10.1111/cen.14789.
- Барабаш Н.А., Кувшинов Д.Ю. Курение и факторы сердечно-сосудистого риска. Комплексные проблемы сердечно-сосудистых заболеваний. 2016; (1): 51-4.
- Baron J.A., Nichols H.B., Anderson C., Safe S. Cigarette smoking and estrogen-related cancer. Cancer Epidemiol. Biomarkers Prev. 2021; 30(8): 1462-71. https://dx.doi.org/10.1158/1055-9965.EPI-20-1803.
- Mueck A.O., Seeger H. Smoking, estradiol metabolism and hormone replacement therapy. Curr. Med. Chem. Cardiovasc. Hematol. Agents. 2005; 3(1): 45-54. https://dx.doi.org/10.2174/1568016052773270.
- https://www.eshre.eu/guidelines-and-legal/guidelines/management-of-premature-ovarian-insufficiency
- Manley K., Hillard T., Clark J., Kumar G., Morrison J., Hamoda H. et al. Management of unscheduled bleeding on HRT: A joint guideline on behalf of the British Menopause Society, Royal College Obstetricians and Gynaecologists, British Gynaecological Cancer Society, British Society for Gynaecological Endoscopy, Faculty of Sexual and Reproductive Health, Royal College of General Practitioners and Getting it Right First Time. Post. Reprod. Health. 2024; 30(2): 95-116. https://dx.doi.org/10.1177/20533691241254413.
- Cicinelli E., de Ziegler D., Alfonso R., Nicoletti R., Bellavia M., Colafiglio G. Endometrial effects, bleeding control, and compliance with a new postmenopausal hormone therapy regimen based on transdermal estradiol gel and every-other-day vaginal progesterone in capsules: a 3-year pilot study. Fertil. Steril. 2005; 83(6): 1859-63. https://dx.doi.org/10.1016/j.fertnstert.2005.01.095.
- Kuhl H. Pharmacology of progestogens. J. Reproduktionsmed. Endokrinol. 2011; 8(Suppl. 1): 157-76.
Поступила 06.09.2024
Принята в печать 25.09.2024












