Урология №6 / 2013
Морфологические результаты повторной трансуретральной резекции мочевого пузыря при мышечно-неинвазивном раке
Городская клиническая больница им. С. П. Боткина (главврач – д.м.н., проф. В. Н. Яковлев); кафедра урологии и хирургической андрологии (зав. – чл.-корр. РАМН, проф. О. Б. Лоран) РМАПО, Москва
Исследован операционный материал, взятый от 101 пациента в возрасте от 32 до 88 лет с верифицированным раком мочевого пузыря. Повторный морфологический анализ биопсийного материала, полученного в ходе повторной трансуретральной резекции (ТУР), позволил выявить 35,6% резидуальных опухолей, причем в 23% случаев диагностирован рак той же стадии, в 5% – более низкой стадии: Та. Недооценка стадии имела место в 7,9% наблюдений. У 24,7% пациентов резидуальные опухоли выявлены по данным гистологического исследования. При опухолях размером более 3 см частота выявления резидуальных опухолей и мышечной инвазии составила 44,8 и 12,1%, а при размере менее 3 см – 23,2 и 2,3% соответственно. Резидуальная опухоль выявлена в 45,7% случаев при рТ1G3 и в 27,2% – при рТ1G2. При этом мышечная инвазия отмечена только при низкодифференцированной опухоли – 13,5% случаев. При наличии мышечной ткани инвазия диагностирована в 1,4% наблюдений, а в отсутствие – в 20,5%.
Проведение повторной ТУР мочевого пузыря по поводу мышечно-неинвазивного рака позволяет обеспечивать оптимальный местный контроль, получать дополнительный гистологический материал для морфологического исследования с целью уточнения стадии заболевания, на основании этого определять адекватную тактику лечения и удалять резидуальную опухоль.
Введение. Трансуретральная резекция (ТУР) мочевого пузыря остается основным видом вмешательства, выполняемым для диагностики и стадирования мышечно-неинвазивного рака мочевого пузыря (МНИРМП). Несмотря на то что ТУР – стандартная операция, все же в силу ряда объективных и субъективных причин ожидаемые лечебные и диагностические результаты достичь удается не всегда [1–5]. Частота выявления остаточной опухоли после первичной ТУР мочевого пузыря по поводу рака, по данным ряда авторов, составляет от 28 до 78%, а частота недооценки стадии – от 1,7 до 8% [1, 5, 6]. При морфологическом исследовании возможны трудности в точном определении стадии опухоли, a также всегда имеется некоторая неоднозначность при определении степени злокачественности опухоли [7–11]. Неправильная оценка степени злокачественности и глубины инвазии опухоли стала причиной выбора субоптимальной тактики лечения [2–4, 6, 12, 13].
Исследование морфологического материала, полученного при повторной ТУР, позволяет определять степень злокачественности и инвазии опухоли, т.е. устанавливать истинную стадию заболевания, и разрабатывать оптимальную тактику лечения.
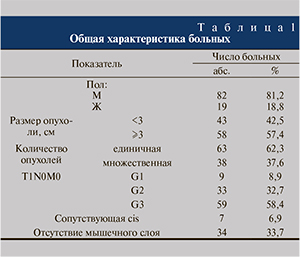
Материалы и методы. С 2009 по 2012 г. был проведен ретроспективный анализ истории болезни 101 пациента, перенесшего повторную ТУР мочевого пузыря по поводу рака. Интервал между операциями составил от 2 до 8 нед. Для всех пациентов был подтвержден диагноз переходно-клеточного РМП. Среди больных были 82 (81,2%) мужчины и 19 (18,8%) женщин. Средний возраст пациентов составил 67,3±9,2 (32–88) года (табл. 1). Показанием к повторной ТУР служили отсутствие мышечного слоя при плановом гистологическом исследовании препарата, стадия опухоли Т1, степень анаплазии G3, большие размеры опухоли, «неполная» ТУР. При выполнении повторной ТУР резецировали ткани в области ложа ранее удаленной опухоли, а также все подозрительные участки. Морфологические результаты оценивали в зависимости от размера и количества опухолей, степени дифференцировки и наличия мышечного слоя в препарате. Как видно из табл. 1, единичные опухоли диагностировали чаще, чем мультифокальные поражения. Более половины (58,4%) пациентов имели опухоли высокой степени злокачественности. Отсутствие мышечного слоя при плановом гистологическом исследовании препарата после первичной ТУР выявлено у 33,7% пациентов.
Результаты. Повторный морфологический анализ биопсийного материала позволил выявить 35,6% резидуальных опухолей, причем в 23% случаев диагностирован рак той же стадии, в 5% – более низкой стадии: Та. Недооценка стадии по результатам первичной ТУР мочевого пузыря зарeгистрирована в 7,9% наблюдений.
 У 24,7% пациентов резидуальные опухоли выявле...
У 24,7% пациентов резидуальные опухоли выявле...












