Фарматека №4 / 2019
Новая эра терапии сахарного диабета 2 типа: кардиологические показания к применению агонистов рецепторов глюкагоноподобного пептида-1
ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия
В настоящее время показано, что все сахароснижающие препараты (ССП) новых классов безопасны для сердечно-сосудистой системы. Однако сердечно-сосудистая эффективность, т.е. положительное влияние на сердечно-сосудистые конечные точки, доказана не для всех ССП. Данный обзор посвящен кардиоэффективности лираглутида – одного из двух ССП, которые снижают не только сердечно-сосудистую, но и общую смертность больных сахарным диабетом 2 типа. Анализируются сравнительные данные по влиянию лираглутида и других агонистов рецепторов глюкагоноподобного пептида-1, а также ингибиторов дипептидилпептидазы-4 и ингибиторов натрий-глюкозного котранспортера 2-го типа на сердечно-сосудистые конечные точки и возможные механизмы этого влияния.
Для цитирования: Старостина Е.Г. Новая эра терапии сахарного диабета 2 типа: кардиологические показания к применению агонистов рецепторов глюкагоноподобного пептида-1. Фарматека. 2019;26(4):79–88. DOI: https://dx.doi.org/10.18565/pharmateca.2019.4.79-88
Введение
Последние 10–15 лет диабетологической науки и практики отмечены бурным ростом числа сахароснижающих препаратов (ССП) и их качественным обновлением, т.е. появлением лекарств с принципиально новыми механизмами действия: агонистов рецепторов глюкагоноподобного пептида-1 (арГПП-1), ингибиторов дипептидилпептидазы-4 (ДПП-4) и ингибиторов натрий-глюкозного транспортера 2-го типа (НГЛТ2). Прочно укрепилась концепция оценки отдаленной безо-
пасности и эффективности ССП, согласно которой они должны доказать не только традиционное влияние на уровень глюкозы в крови, но и свое как минимум нейтральное (безопасность), а лучше – положительное (эффективность) действие на клинические конечные сердечно-сосудистые точки. Таково в настоящее время требование регуляторных органов к регистрации новых лекарств для лечения сахарного диабета 2 типа (СД2) [1, 2].
Это требование обусловлено следующими соображениями:
- именно сердечно-сосудистые заболевания (ССЗ) служат ведущей причиной смерти больных СД [3];
- улучшение показателей гликемии при СД2 практически не влияет на кардиологический прогноз и продолжительность жизни [4, 5];
- ССП не могут «по умолчанию» считаться безопасными для сердечно-сосудистой системы (ССС), о чем свидетельствует история толбутамида, фенформина, росиглитазона, мураглитазара и др. [6], т.е. их кардиобезопасность надо доказывать.
Данный обзор посвящен лираглутиду и его разнообразным эффектам, обусловливающим повышенный интерес к нему не только эндокринологов, но и кардиологов, и терапевтов. Здесь мы постараемся проанализировать последнюю информацию по кардиоэффективности и кардиобезопасности лираглутида по сравнению с другими ССП.
Лираглутид как сахароснижающий препарат
Лираглутид (Виктоза®; Ново Нордиск, Дания) – инъекционный арГПП-1, аналог ГПП-1 человека, который связывается с альбумином в межклеточной жидкости после подкожного введения и благодаря этому оказывает сахароснижающее действие длительностью около суток. Препарат давно и хорошо известен российским эндокринологам; механизмы действия ГПП-1 и арГПП-1 на углеводный обмен уже рассматривались в русскоязычных публикациях [7].
Программа клинических исследований LEAD показала, что лираглутид снижал уровень гликозилированного гемоглобина (HbA1c) на 1,6%, при этом до 66% больных достигали целевого уровня HbA1c<7% [8]. В наиболее крупном и продолжительном исследовании LEADER (Liraglutide Effect and Action in Diabetes: Evaluation of Cardiovascular Outcome Results) на фоне среднего периода наблюдения в 3,8 года и сопутствующей стандартной сахароснижающей терапии риск ухудшения контроля гликемии, связанный с неуклонным прогрессированием заболевания, в группе плацебо был значительно больше (n=3988, 85,4%), чем в группе лираглутида (n=3202, 68,6%); при этом отношение риска (ОР) для декомпенсации СД при лечении лираглутидом оказалось практически вдвое ниже, чем на плацебо (ОР=0,50; 95% доверительный интервал [ДИ] – 0,48–0,53; p< 0,001). Среднее время удержания компенсации СД в группе лираглутида было в 3,57 раза больше, чем в группе плацебо, причем в группе плацебо 50% пациентов оказались декомпенсированными уже через 4,8 месяца, тогда как в группе лираглутида ухудшение углеводного обмена отмечено через 19,5 месяца [9]. Сахароснижающая эффективность лираглутида сохраняется на протяжении более 2 лет [10].
Прямые сравнительные рандомизированные исследования выявили, что по сахароснижающему эффекту лираглутид не уступает большинству препаратов сравнения или превосходит их (табл. 1). Интерпретируя статистически значимые различия между препаратами сравнения, нужно помнить, что минимальной клинически значимой (т.е. влияющей на развитие микроангиопатий) разницей HbA1c является ≥0,5% [11, 12].
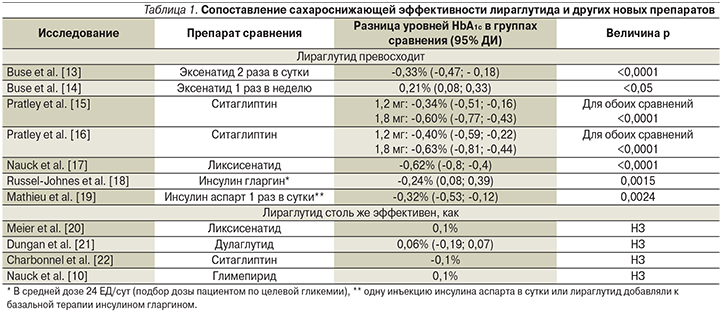
Еще в одном сравнительном исследовании лираглутид в среднесуточной дозе 1,74 мг уступил инсулину гларгин в среднесуточной дозе 54 ЕД по среднему снижению HbA1c (-1,94% на гларгине и -1,79% на лираглутиде; p = 0,019) (оба препарата добавляли к терапии метформином±производные сульфонилмочевины). Однако по числу больных, достигших целевых значений HbA1c<7%, оба препарата были одинаковыми (48,4 против 45,9%). Кроме того, терапия гларгином приводила к прибавке массы тела +2,0 (4,0) кг, а терапия лираглутидом сопровождалась потерей массы тела -3,0 (3,6) кг для лираглутида (p<0,001) [23]. В непрямом мета-анализе 16 исследований [24] показано, что обе дозы лираглутида значимо превосходили различные ингибиторы НГТЛ2 по динамике уровня HbA1c и доле пациентов, дос... 0,001).>7%>












