Фарматека №3 (336) / 2017
Новые инициативы и рекомендации Всемирной организации здравоохранения по профилактике и лечению инфекций, передаваемых половым путем
ФГАОУ ВО «Российский университет дружбы народов», Москва
Представлены основные направления профилактики и лечения инфекций, передаваемых половым путем (ИППП), в современных условиях повышения резистентности микроорганизмов к антибиотикам. Использованы материалы ВОЗ, Кокрейновского сообщества, рекомендации ведущих профессиональных сообществ. Приведены установленные факты о резистентности микроорганизмов среди ИППП к антимикробным препаратам; факторы, ускоряющие появление и распространение устойчивости к ним; рекомендации по лечению; основные направления борьбы с ИППП, предложенные ВОЗ на современном этапе. Подчеркивается, что применение антибиотиков в эпоху всевозрастающей резистентности микроорганизмов к ним как с лечебной, так и с профилактической целью должно быть строго обосновано. Любые произвольные решения, не подкрепленные доказательными данными, как в отношении необоснованного назначения, так и, наоборот, отказа от применения антибиотиков при наличии показаний должны быть исключены.
Инфекции, передаваемые половым путем, и антибиотикорезистентность
В 2014 г. Всемирной организацией здравоохранения (ВОЗ) был опубликован доклад «О глобальном наблюдении за устойчивостью к противомикробным препаратам», в котором эксперты с большой тревогой сообщили о надвигающейся «постантибиотиковой эре», связанной с резистентностью микроорганизмов к антибиотикам [1]. Доклад ВОЗ «О глобальном наблюдении за инфекциями, передаваемыми половым путем» (ИППП) 2015 г. подтвердил, что антибиотикорезистентность к некоторым распространенным инфекционным возбудителям имеет место во всем мире и ставит под угрозу возможность лечения инфекций, которые поддавались лечению в течение десятилетий и которые снова будут убивать [2].
Резистентность микроорганизмов к антибиотикам – это устойчивость микроорганизма к препарату, изначально эффективному для лечения инфекций. Стандартные виды лечения при этом становятся неэффективными, а инфекции сохраняются, увеличивая риск их распространения, приводят к затяжному течению болезни, более высоким расходам на здравоохранение и более высокому риску смерти.
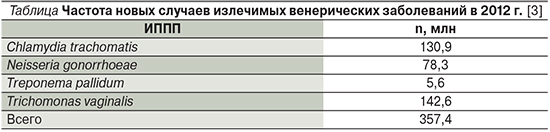
Глобальное бремя ИППП в мире составляет 1 млн новых случаев (хламидиоз, гонорея, сифилис и трихомониаз) ежедневно (см. таблицу).
Среди возбудителей ИППП резистентность к терапии в настоящее время проявляют следующие микроорганизмы [1]:
- Neisseria gonorrhoeae – к цефалоспоринам третьего поколения; в результате увеличились показатели заболеваемости и осложнений (бесплодие, неблагоприятные исходы беременности и младенческая слепота);
- Mycoplasma genitalium – к макролидам и тетрациклинам (азитроми-цину – 16%, доксициклину – 64%);
- ВИЧ – к препаратам антиретровирусной терапии первой и второй линий;
- Candida species (и др. non-albicans) – к противогрибковым препаратам (флуконазол).
Ускоряют появление и распространение устойчивости к противомикробным препаратам: ненадлежащее их использование (бесконтрольный прием антибиотиков в популяции); применение антимикробных средств в животноводстве, что способствует возникновению и селекции резистентных штаммов, передаче их человеку (80% антибиотиков используются в сельском хозяйстве); недостаточные меры по профилактике инфекций и инфекционному контролю в клинической практике.
В связи с этим ВОЗ разработан Глобальный план действий по борьбе с антимикробной резистентностью, который был принят на 68-й сессии Всемирной Ассамблеи здравоохранения (май 2015 г.), включивший 5 стратегических направлений [4]:
- повышение осведомленности об устойчивости к противомикробным препаратам и понимания этого феномена;
- принятие мер, направленных на уменьшение частоты инфицирования;
- оптимизация использования противомикробных препаратов;
- проведение клинических исследований и наблюдений для укрепления знаний по указанной проблеме;
- увеличение инвестиций в разработку новых лекарств, вакцин, диагностических инструментов и другие мероприятия с учетом потребностей всех стран.
Эксперты ВОЗ особо отмечают, что в борьбе с угрозой антибиотикорезистентности главным является снижение риска передачи резистентных организмов – дома, в населенных пунктах, медицинских учреждениях, пищевых предприятиях, через водоснабжение, в сельском хозяйстве, причем ключевым элементом здесь является повышенная гигиеничность.
Рекомендации по лечению ИППП в условиях резистентности возбудителей к антибиотикам
В связи с установленными фактами резистентности к антибиотикам эксперты ВОЗ пересмотрели рекомендуемые и альтернативные схемы лечения наиболее распространенных ИППП, вызванных C. trachomatis и N. gonorrhoeae, которые были опубликованы в 2016 г. [5, 6].
Критериями выбора лекарственных средств для лечения ИППП были признаны [5]:
- высокая эффективность (не менее 95%);
- высокое качество (активный ингредиент);
- экономичность;
- низкий уровень токсичности;
- отсутствие резистентности к препарату;
- разовая доза (однократное применение);
- пероральное введение;
- отсутствие противопоказаний для беременных или кормящих женщин;
- включение в национальные перечни основных лекарственных средств.
В новом руководстве подчеркивается [5], что женщин, которым поставлен диагноз неосложненной инфекции шейки матки, вызванной C. trachomatis, следует рассматривать как лиц с наличием субклинической инфекции верхних отделов репродуктивного тракта. Всем лицам, у которых обнаружены C. trachomatis, следует начинать лечение незамедлительно, поскольку задержка лечения может вести к осложнениям (воспалительные заболевания органов малого таза, внематочная беременность, бесплодие).
К препаратам, рекомендуемым для лечения инфекций, вызванных C. trachomatis (А56 – хламидийные болезни, передаваемые половым путем; А56.0 – хламидийные инфекции нижних отделов мочеполового тракта; А56.1 – хламидийные инфекции органов малого таз...












