Терапия №4 (алгоритмы) / 2023
ОСТЕОАРТРИТ КОЛЕННОГО СУСТАВА
Базовая структура инфографики соответствует следующим источникам:
Клинические рекомендации. Гонартроз. Ассоциация травматологов-ортопедов России.
Ассоциация ревматологов России. 2021. ID: 667. Доступ: https://cr.minzdrav.gov.ru/schema/667_1 (рубрикатор клинических рекомендаций Минздрава России).
Bruyere O., Honvo G., Veronese N. et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO). Seminars in Arthritis and Rheumatism. 2019; 49(3): 337–50.
А.М. Лила, Л.И. Алексеева, Е.А. Таскина, Н.Г. Кашеварова. Современный алгоритм лечения остеоартрита. Терапия. 2022; 2: 65–76.
Адаптировано со ссылками на использованную литературу
Для цитирования: Остеоартрит коленного сустава. Алгоритмы диагностики и лечения. Терапия. 2023; 9(4S): 164–188. Doi: https://dx.doi.org/10.18565/therapy.2023.4suppl.164-188
Диагностика
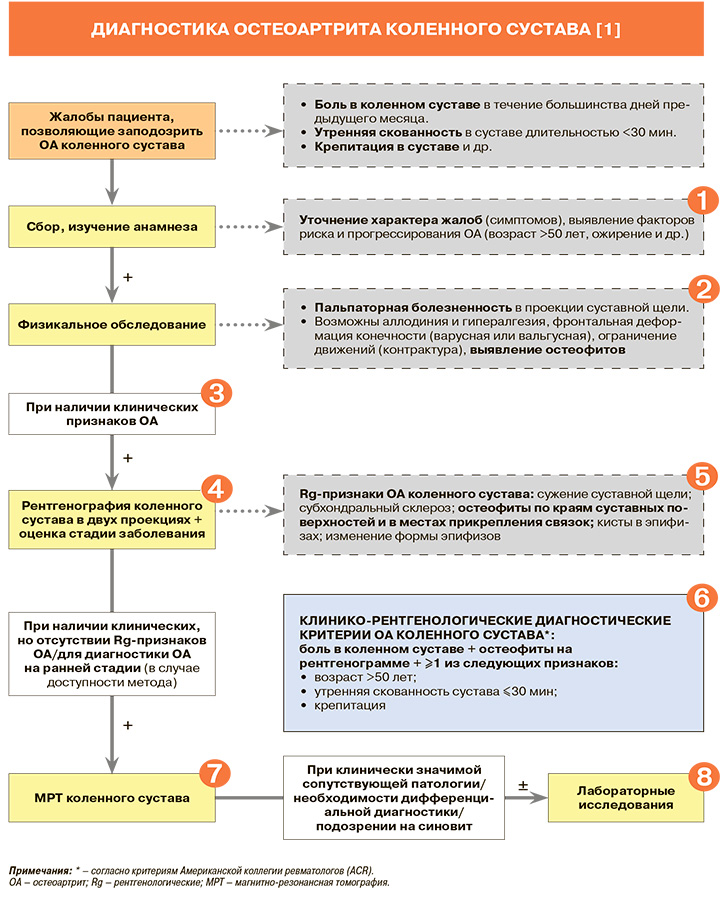
1
• При обследовании пациента с подозрением на остеоартрит (ОА) коленного сустава рекомендован тщательный сбор анамнеза и проведение полноценного клинического осмотра: уровень убедительности рекомендаций (УУР) – В, уровень достоверности доказательств (УДД) – 3 [1].
• Ведущим клиническим симптомом деформирующего остеоартрита (ОА) коленного сустава является боль, усиливающаяся при движениях или нагрузке на сустав, к концу дня, при охлаждении и в сырую погоду. Интенсивность болевого синдрома прямо не коррелирует со стадией заболевания и степенью морфологических изменений в суставе [1].
• На ранних стадиях боль болевой синдром носит непостоянный характер и может самопроизвольно купироваться. Тем не менее интегральные показатели выраженности боли нередко сопоставимы с терминальной стадией заболевания [1].
• Для боли при ОА характерно постепенное начало. Боль может быть как диффузной, так и локальной, сопровождатьсч умеренным отеком (припухлостью) и легкой крепитацией. Возможны жалобы пациента на «стартовые боли», т.е. боли, возникающие после периодов покоя и проходящие на фоне двигательной активности. При более выраженных стадиях ОА может отмечаться ночная боль, свидетельствующая о присоединении воспалительного компонента [1].
• Скованность движений при ОА может наблюдаться утром или после периода покоя: она непродолжительна и проходит после начала движений через несколько минут [1].
• По мере прогрессирования патологического процесса боль приобретает хронический характер, появляются ограничение амплитуды движений в суставах (контрактура), крепитация, деформация (варусная или вальгусная) сустава и увеличение его в размерах, периодические синовиты [1].
• Хроническая боль при ОА приводит к миостатическому дисбалансу и нарушению сенсомоторной функции, в результате чего развивается атрофия мышц, вызывающая вторичные функциональные нарушения [1]. Ухудшение проприоцепции влечет мышечную слабость в сочетании с повышением чувства «разболтанности» сустава [1].
В результате этого пациенты испытывают затруднения при приседании или опоре на колено, подъеме или спуске по лестнице, а также подъеме со стула или кресла [1].
Постепенно происходит изменение походки – появляется хромота и необходимость в дополнительной опоре при ходьбе [1].
• К факторам, ассоциированным с развитием и прогрессированием ОА коленного сустава, относятся [1]:
– возраст >50 лет;
– ожирение (при индексе массы тела >30 риск раннего ОА увеличивается втрое);
– изменение оси нижней конечности (в любой из трех плоскостей) или дисплазия бедренно-надколенникового сочленения;
– уменьшение объема и силы мышц нижней конечности;
– любое нарушение нормальной биомеханики сустава;
– травматическое повреждение хряща, связок и менисков, внутрисуставные переломы мыщелков бедренной и большеберцовой костей, а также надколенника;
– воспаление в синовиальной оболочке любой этиологии, включая гемартроз (кровоизлияние в полость сустава);
– полиморфизм отдельных генов (как структурных, так и регуляторных).
2
• Рекомендовано выполнить ортопедический осмотр и оценку функции сустава: оценку общего состояния пациента, функции пораженных суставов, а также измерения его роста и массы тела: УУР – С, УДД – 5 [1].
• Пальпаторная болезненность в проекции суставной щели при объективном обследовании пациента с подозрением на ОА максимально выражена в области пораженного отдела коленного сустава. При преимущественной локализации процесса в бедренно-надколенниковом сочленении болезненность может превалировать при пальпации и смещении надколенника [1].
• Причиной возможного формирования при ОА хронического болевого синдрома, сопровождающегося механической аллодинией и гипералгезией, служит постоянная ирритация периферической и центральной нервной системы [1].
• По мере прогрессирования ОА коленного сустава появляется фронтальная деформация конечности (варусная или вальгусная) и ограничение движений (контрактура) вначале при сгибании, а затем и разгибании коленного сустава, выраженность которых уточняется во время осмотра. В дальнейшем деформация и контрактура принимают фиксированный характер. При синовите коленного сустава положительным становится симптом баллотирования надколенника (патологическое колебание сесамовидной кости, которая входит в состав коленного сустава) [1].
3
Клинические критерии ОА коленных суставов Американской коллегии ревматологов (ACR), приводимые в действующих российских клинических рекомендациях по гонартрозу [1], представлены в таблице 1. Добавим, что, согласно рекомендациям другой заруб...












