Терапия №3 (Алгоритмы) / 2025
ОСТРЫЙ РИНОСИНУСИТ
Базовая структура инфографики соответствует следующим источникам:
Клинические рекомендации. Острый синусит.
Национальная медицинская ассоциация оториноларингологов.
Рубрикатор клинических рекомендаций Минздрава России. 2024. ID: 313_3.
Доступ: https://cr.minzdrav.gov.ru/view-cr/313_3
Адаптировано и переработано со ссылками на использованную литературу Для цитирования: Острый риносинусит.
Терапия. 2025;11(3S):142–155. https://dx.doi.org/10.18565/therapy.2025.3suppl.142-155
Диагностика

1.
• Нарушение носового дыхания при остром риносинусите (ОРС) может быть односторонним или двусторонним. При односторонних синуситах затруднение носового дыхания обычно соответствует стороне поражения. Отделяемое из полости носа может быть слизистым, слизисто-гнойным, гнойным и отходить при сморкании либо стекать по задней стенке глотки.
• Боль не является обязательным симптомом ОРС. Обычно она имеет разлитой характер, но может быть локальной в области пораженной пазухи или появляться только при пальпации передней стенки околоносовой пазухи (ОНП). При верхнечелюстном синусите (гайморите) боль, как правило, локализуется в проекции пазухи, реже в области переносицы и надбровья, может иррадиировать в верхние зубы. Для сфеноидального ОРС (сфеноидита) характерна боль в центре головы и затылке (каскообразная боль).
• При тяжелом течении ОРС интенсивность указанных симптомов может возрастать, к ним присоединяются признаки общей интоксикации. Возможно, развитие симптоматики орбитальных и интракраниальных осложнений.
2.
Всем пациентам с подозрением на ОРС рекомендуется проведение общего осмотра, включающего стандартный оториноларингологический осмотр, с целью оценки общего состояния, выраженности клинических признаков заболевания и сопутствующей патологии: уровень убедительности рекомендаций (УУР) – С, уровень достоверности доказательств (УДД) – 5. Наличие патологического отделяемого в среднем носовом ходе при передней риноскопии, как правило, свидетельствует о возможном поражении лобной (фронтит) и верхнечелюстной пазух (гайморит), а также передних и средних клеток решетчатого лабиринта (этмоидит). Присутствие патологического отделяемого в верхнем носовом ходе при задней риноскопии указывает на возможное поражение задних клеток решетчатого лабиринта (этмоидит) и клиновидной пазухи (сфеноидит). Вместе с тем отсутствие патологического отделяемого в полости носа не исключает острое воспаление ОНП. Отделяемого в полости носа может и не быть при блокировке естественных соустий околоносовых пазух и большой вязкости транссудата.
3.
Основные критерии определения тяжести ОРС – наличие осложнений, влияние симптомов на качество жизни пациента, а также наличие и выраженность головных болей и лихорадочной реакции (табл.).
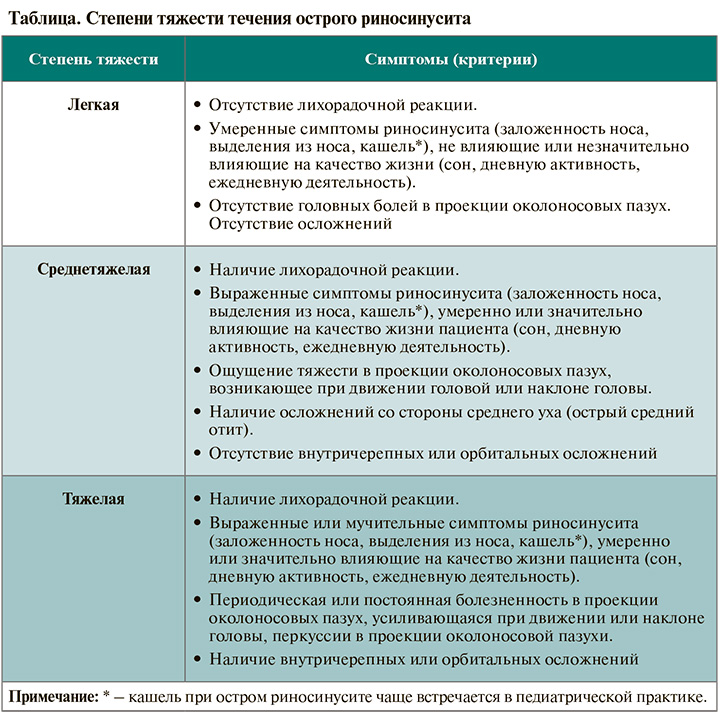
4.
В настоящее время не существует критериев, позволяющих в обычной клинической практике со 100% точностью поставить диагноз бактериального ОРС. Вместе с тем, суммируя данные последних международных согласительных документов по проблеме ОРС, можно обозначить комплекс клинических и лабораторных признаков, наличие которых позволяет с высокой вероятностью предположить этот диагноз: – совокупность ≥ 3 следующих симптомов и признаков: гнойное отделяемое из носа или отделяемое только из одной половины носа любого характера в течение 3 и более дней ± головные боли или ощущение давления в области лица в месте проекции верхнечелюстных или лобных пазух ± лихорадка (≥ 38,0 °С) ± вторая волна заболевания (усиление выраженности симптомов ОРС после временного улучшения) ± лейкоцитоз в клиническом анализе крови (> 15 × 109/л); – выраженные симптомы (лихорадка на уровне фебрильных цифр и выше, гнойное отделяемое из носа, значительное нарушение общего состояния) на момент начала заболевания, которые персистируют в течение 3–4 дней, в сочетании с угрозой или клиническими признаками развития гнойно-септических орбитальных процессов или внутричерепных осложнений.
5.
• Пациентам с ОРС при среднетяжелом и тяжелом течении заболевания рекомендуется проведение развернутого общего клинического анализа крови с целью оценки уровня лейкоцитоза, а также изменений других показателей, характерных для некоторых вероятных сопутствующих заболеваний: УУР – С, УДД – 5.












