Терапия №9 / 2021
Обзор современных возможностей управления сердечно-сосудистыми рисками у пациентов с сахарным диабетом 2-го типа
1) ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, г. Москва;
2) ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России;
3) ГБУЗ «Московский клинический научный центр им. А.С. Логинова» Департамента здравоохранения города Москвы
Аннотация: Оптимальное ведение пациентов с сахарным диабетом 2-го типа (СД 2) в связи с выходом новых препаратов и эволюцией парадигмы лечения позволяет существенно улучшить прогноз при этом заболевании. Однако в клинической практике современные достижения в области управления сердечно-сосудистыми рисками у пациентов с СД 2 по-прежнему представлены недостаточно широко. Это вступает в некоторое противоречие с колоссальной потребностью пациентов в возможной модификации естественного течения диабета. Цель данного обзора – привести современный взгляд на проблему лечения СД 2 с учетом терапевтических возможностей для разных групп пациентов. В обзор включены обоснование и современная стратификация исходного кардиоваскулярного риска у пациентов с СД 2, данные клинических исследований и анализов применительно к каждой конкретной группе пациентов, а также описание научного инструментария для более широкой практической интерпретации результатов этих исследований.
ВВЕДЕНИЕ
Сахарный диабет (СД) является комплексным хроническим заболеванием, которое ассоциировано с рядом осложнений, вызываемых в первую очередь поражением функции эндотелия во всех сосудистых бассейнах организма. Дисбаланс между функцией β-клеток поджелудочной железы и чувствительностью периферических тканей к инсулину вызывает хроническую гипергликемию, которая, наряду с другим факторами риска, приводит к запуску процессов атерогенеза и развитию микро- и макроангиопатий. Долгое время «классическими» факторами сердечно-сосудистого риска считались повышенное артериальное давление, гиперхолестеринемия и курение. Лишь в последней четверти XX в. пришло понимание, что метаболические нарушения, начиная с самых ранних стадий, являются серьезными заболеваниями в том числе с позиции долгосрочного прогноза пациентов [1, 2].
В анализе сочетанной патологии было показано, что частота смертности у пациентов с СД 2-го типа (СД 2) аналогична таковой у пациентов с анамнезом инсульта или инфаркта миокарда (ИМ), причем сочетание этих заболеваний ассоциировано с мультипликативным эффектом в отношении частоты смертности. Иными словами, связь каждого из этих состояний с долгосрочным риском летального исхода при наличии дополнительной сочетанной патологии кратно возрастала [1, 3].
Более того, совокупность патогенетических процессов выводит СД 2 в отдельную категорию в противовес ранее бытовавшему мнению об эквивалентности диабета заболеваниям исходно кардиоваскулярного генеза [4]. Так, в анализе двух английских регистров (CPRD Англии и регистра Шотландии) было показано, что у пациентов с СД 2, независимо от числа неконтролируемых факторов риска, была выше опасность развития любых сердечно-сосудистых заболеваний (ССЗ). Пациенты с СД 2 и целевым контролем пяти факторов риска имели на 21% большую вероятность наступления любых ССЗ по сравнению с пациентами без диабета. Наибольший риск наблюдался у пациентов с СД 2 и 5 неконтролируемыми факторами риска: угроза развития самого первого сердечно-сосудистого события (ССС) у них была повышена в 2 раза [5].
Наличие добавочного кардиоваскулярного риска при СД также мешает разработке достоверной шкалы долгосрочного сердечно-сосудистого прогноза. Российские руководства по ведению пациентов с СД уже много лет рекомендуют не использовать общепринятые и специально разработанные шкалы рисков ССЗ и смертности при СД [6]. Более того, в последнем обновлении шкалы SCORE, используемой для широкой популяции (SCORE 2), из нее был исключен критерий СД, поскольку зарубежные сообщества также склоняются к тому, что при данном заболевании требуется отдельная стратификация рисков [7]. На настоящий момент как эндокринологические, так и терапевтические и кардиологические профессиональные ассоциации сходятся не на расчетной, а клинической оценке кардиоваскулярного риска в зависимости от наличия/отсутствия у пациентов с СД:
- факторов сердечно-сосудистого риска – артериальной гипертензии, атерогенной дислипидемии, ожирения, длительности СД и возраста;
- поражения органов-мишеней – 50% стеноза коронарных, каротидных или периферических артерий, гипертрофии левого желудочка, хронической болезни почек (т.е. наличия выраженного снижения скорости клубочковой фильтрации и/ или протеинурии);
- уже состоявшихся ССЗ в анамнезе (хронической сердечной недостаточности или атеросклеротических ССЗ – ИМ, стенокардии, инсульта, транзиторной ишемической атаки, заболеваний артерий нижних конечностей с симптоматикой), а также процедур реваскуляризации (стентирования, шунтирования) [6, 8–10].
Схематично градация риска на основе описанных клинических факторов представлена на рисунке 1. Из него следует, что категоризация прогноза пациентов с СД 2 исходно начинается не с низкого, как обычно, а со среднего риска; тем самым выделяется особый исходный модифицирующий вклад этого заболевания в будущий риск осложнений.
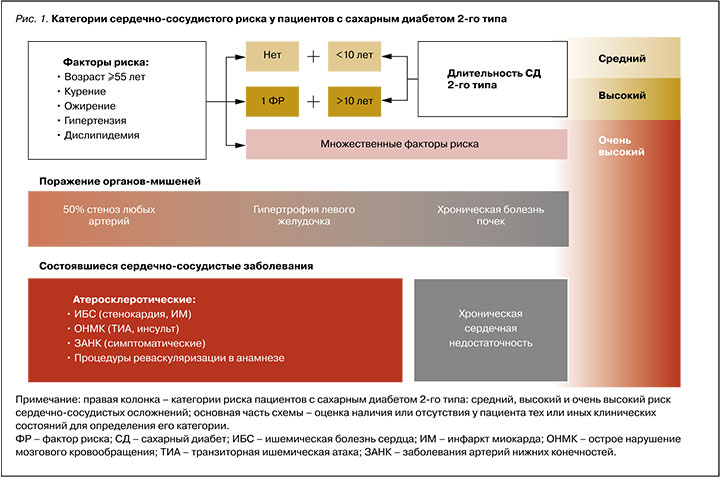
Метаанализ данных около 4,5 млн пациентов, а также результаты крупномасштабного проспективного наблюдательного исследования CAPTURE демонстрируют, что в широкой популяции пациентов с СД 2 около одной трети из них уже имеют в анамнезе ССЗ [11, 12]. Наибольшую долю (≈80– 90%) этих заболеваний составляют атеросклеротические ССЗ (АССЗ). Хроническая сердечная недостаточность (ХСН), обычно выступающая более поздним осложнением классической сердечно-сосудистой патологии, при СД может манифестировать и без предшествующих АССЗ, отражая тем самым независимую прогрессию диабетической кардиомиопатии [12, 15]. С другой стороны, даже тут существенную превентивную роль играет управление атеросклеротическими процессами, так как частота развития ХСН при таких заболеваниях, как ишемическая болезнь сердца (ИБС) или хроническая болезнь почек (ХБП), очень высокая. Например, у пациентов после ИМ риск развития ХСН возрастает на 21–89%, а при снижении скорости клубочковой фил...












