Клиническая Нефрология №3-4 / 2016
Опухолевое поражение трансплантированной почки
ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва
В статье описано два случая развития новообразований через 22 и 1 год после трансплантации почки. Обсуждается возможность и целесообразность необходимости использования донорских органов, пораженных опухолью, для трансплантации. Описываются способы лечения опухолей трансплантированной почки. Дается краткий обзор литературы.
Опухоль в трансплантате – достаточно редкое явление: по данным литературы, распространенность колеблется в пределах 0,19–0,5% [1, 2]. Еще в 1995 г. I. Penn отметил, что непосредственно на трансплантат приходится лишь 1/10 часть злокачественных опухолей почек у реципиентов, хотя в целом распространенность злокачественных новообразований (ЗНО) всех локализаций в этой группе выше [3].
Как отмечает D. Xiao, если речь идет именно о трансмиссии опухоли, то чаще всего реципиент «получает» опухоль почки. Авторы работы проанализировали 104 случая подтвержденной трансмиссии опухоли: 20% – злокачественных новообразований почки, 17% – меланомы, 14% – лимфомы, 9% – легкого, 6% – глиобластомы, 5% – хориокарциномы, 23% – другие злокачественные новообразования. Тем не менее исследователи отмечают, что при трансмиссии опухоли почки отмечен наиболее благоприятный исход для пациента: более 70% пациентов жили как минимум 24 месяца после получения трансплантата, для меланомы и рака легкого этот показатель оказался ниже 50%. В абсолютном большинстве (85%) случаев опухоль почки была локализованной, в то время как при выявлении меланомы, лимфомы или рака легкого в 80–90% случаев процесс был метастатическим [4].
 F. Gomez-Veiga et al., анализируя данные по 79 случаям de novo опухолей трансплантата, отмечают меньшую агрессивность этих новообразований по сравнению с общей популяцией. Учитывая относительную благоприятность прогноза при выявлении опухоли в трансплантированной почки, авторы считают возможным лечить этих пациентов так же, как если бы они были «обычными» больными. То есть отказаться от трансплантатэктомии, которая существенно ухудшает качество жизни и требует перевода на гемодиализ, повторной постановки в лист ожидания и ретрансплантации. В будущем стоит ожидать увеличения таких пациентов с учетом как увеличения возраста донора и реципиента, так и длительной медианы времени от трансплантации до выявления de novo опухоли трансплантированной почки (около 11 лет) [5].
F. Gomez-Veiga et al., анализируя данные по 79 случаям de novo опухолей трансплантата, отмечают меньшую агрессивность этих новообразований по сравнению с общей популяцией. Учитывая относительную благоприятность прогноза при выявлении опухоли в трансплантированной почки, авторы считают возможным лечить этих пациентов так же, как если бы они были «обычными» больными. То есть отказаться от трансплантатэктомии, которая существенно ухудшает качество жизни и требует перевода на гемодиализ, повторной постановки в лист ожидания и ретрансплантации. В будущем стоит ожидать увеличения таких пациентов с учетом как увеличения возраста донора и реципиента, так и длительной медианы времени от трансплантации до выявления de novo опухоли трансплантированной почки (около 11 лет) [5].
По данным литературы, при выявлении опухоли в трансплантате чаще всего проводится трансплантатэктомия. Проспективные данные о возможности органосохраняющего лечения в таких случаях отсутствуют. Многие специалисты считают, что если опухоль обнаружена в пересаженной почке через несколько лет после трансплантации, то стандартная тактика – немедленное удаление трансплантата. Такое единство мнений объясняется как небольшим числом пациентов с почечным трансплантатом по сравнению другими странами, так и неудовлетворительным состоянием системы мониторинга пациентов с пересаженной почкой – во многих случаях пациенты просто «исчезают» из поля зрения врачей и перестают наблюдаться.
В 1997 г. V. Krishnamurthi и A.C. Novick описали успешное излечение после резекции у пациентки с наличием в пересаженной почки двух очагов почечно-клеточного рака (ПКР) спустя 18 лет после трансплантации, отметив благоприятные онкологические и функциональные результаты операции. Последующие годы ознаменовались накоплением опыта и сопровождались публикацией ряда единичных наблюдений или результатов небольших серий, указывающих на допустимость и безопасность данного подхода [6]. D. Chambade et al. (2008) представили результаты лечения пяти пациентов с ПКР размерами от 1,5 до 3 см, указав на 100%-ную выживаемость без рецидива и отсутствие снижения функции трансплантата при медиане наблюдения 17,4 месяца [7].
В 2014 г. опубликованы результаты мультицентрового исследования, оценившие исходы органосохраняющего лечения 43 пациентов с ПКР в трансплантате. Показанием к резекции считалось кортикальное расположение опухоли и размер <4 см.
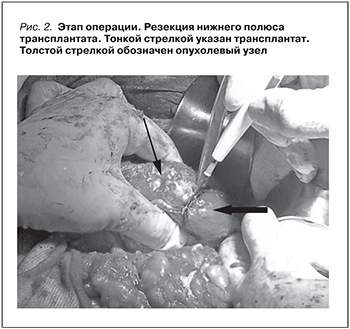 При медиане наблюдения 35,2 месяца не выявлено ни одного рецидива, а отсутствие значимого ухудшения почечной функции отмечено у 41 (95,3%) пациента [8].
При медиане наблюдения 35,2 месяца не выявлено ни одного рецидива, а отсутствие значимого ухудшения почечной функции отмечено у 41 (95,3%) пациента [8].
Li et al. доложили о больной, у которой через 11 лет после трансплантации почки, по данным УЗИ, в трансплантате была выявлена опухоль размером до 3,3 см, крайне подозрительная в отношении ПКР. Несмотря на стандартную в данном случае тактику – удаление трансплантата, они выполнили органосохраняющее лечение, опубликовав в 2009 г. результаты трехлетнего наблюдения: рецидив и необходимость в заместительной почечной терапии отсутствовали [9].
По данным исследования испанских ученых, включившего 41 случай de novo ПКР (до 5 см) в аллографте, при медиане наблюдения 37,5 месяцев сохранная функция трансплантата имела место у 65,9% больных. У одного пациента через три года после операции выявлены рецидив и локальное прогрессирование опухоли, по поводу чего была выполнена трансплантатэктомия. Авторы отметили низкую морбидность и продолжительность госпитализации после органосохраняющего лечения [10]. Чуть позже R. Gonzalez-López et al. обобщили данные о 51 случае резекции пересаженной почки с опухолью, также отметив хорошие результаты: выживаемость трансплантата составила 88%, частота рецидивов – ...












