Клиническая Нефрология №4 / 2017
Опыт успешной эрадикации HCV у пациента с криоглобулинемическим васкулитом
1 ГБУЗ «Городская клиническая больница № 52» ДЗМ г. Москвы; Москва, Россия
2 ФГАОУ ВО «Российский университет дружбы народов»; Москва, Россия
В статье подробно обсуждены вопросы современной терапии HCV-ассоциированного криоглобулинемического васкулита на примере клинического случая.
Вирус гепатита С относится к основным этиологическим факторам смешанной криоглобулинемии, а HCV-ассоциированный криоглобулиемический васкулит (КВ) считается классической моделью вирус-индуцированного васкулита [1]. Тяжелые формы КВ, протекающие с поражением почек, легких, могут выходить на первый план в клинической картине хронической HCV-инфекции и определять жизненный прогноз больного еще до развития цирроза печени и его осложнений [2, 3]. Лечение HCV-ассоциированного васкулита представляется сложной задачей и включает как этиотропную, так и патогенетическую терапию. Тактика лечения зависит от активности васкулита. При угрожающих жизни состояниях, а именно в случаях развития быстропрогрессирующего гломерулонефрита, поражения легких, быстрый эффект могут быть достигнут применением иммуносупрессивной терапии и ритуксимабом, плазмоферезом с последующим назначением противовирусной терапии (ПВТ). Основная цель лечения HCV-ассоциированного васкулита – полная ремиссии, т.е. отсутствие РНК вируса гепатита С и криоглобулинов [4].
Этиотропное лечение в виде ПВТ остается крайне важным аспектом в лечении васкулита. Классическая комбинированная терапия интерферонами и рибавирином обладала более низкой эффективностью для пациентов с НСV-ассоциированным КВ, чем при гепатите С в целом [5]. Элиминация вируса чаще наблюдалась при нетяжелых проявлениях васкулита (сосудистая пурпура, артралгии, слабость). Наиболее резистентные к ПВТ – это невропатии и поражения почек [6]. Кроме того, ПВТ на основе интерферона могла приводить к обострениям васкулита, а жизнеугрожающие формы васкулита являлись противопоказанием к ПВТ [7, 8]. В связи с чем полная ремиссия васкулита достигалась редко. Появление новых противовирусных препаратов с их высокой эффективностью и безопасностью, по-видимому, могут в значительной степени улучшать результаты лечения васкулита. Однако в настоящее время еще не накоплено достаточного опыта по применению препаратов прямого действия (ППД) в отношении пациентов с тяжелым поражением почек. В литературе представлены отдельные клинические случаи и малочисленные клинические исследования без рандомизации и контрольной группы [9–12]. Протоколы большинства исследований содержали софосбувир, ограничением которого служило снижение скорости клубочковой фильтрации (СКФ) более 30 мм/мин, что может лимитировать его применение пациентами с поражением почек [13]. Одной из схем, не зависящей от функции почек, считается совместное назначение асунапревира и даклатасвира. Асунапревир и даклатасвир продемонстрировали высокую эффективность и прекрасный профиль безопасности в отношении как пациентов с нормальной функцией почек, так больных терминальной хронической почечной недостаточностью [14–17]. Однако данные о применении асунапревира даклатасвира при HCV-ассоциированном криоглобулинемческом васкулите крайне скудны. Приводим собственный опыт успешной эрадикации вируса гепатита С асунапревиром и даклатасвиром у пациента с КВ, леченного высокодозной патогенетической терапией и плазмоферезом (см. рисунок).
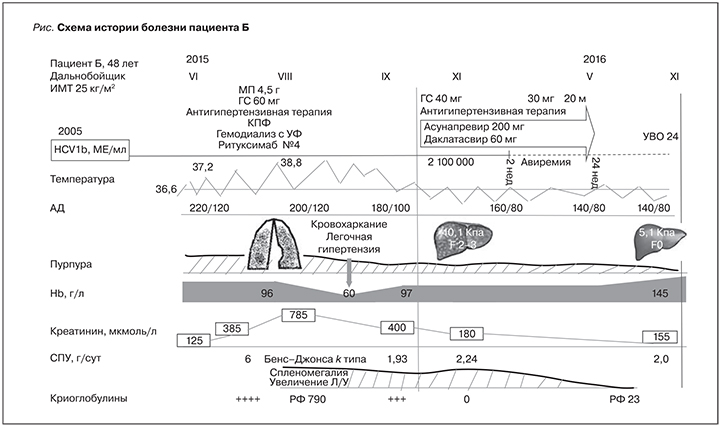
Пациент Б. 1967 г.р., водитель, отец пятерых детей, поступил с жалобами на общую слабость, быструю утомляемость, боли в коленных суставах, высыпания на нижних конечностях.
Ранее считал себя здоровым, вел активный образ жизни, работал. Около 10 лет назад диагностирован хронический гепатит С, генотип 1в. Неоднократно обследовался перед проведением противовирусной терапии (ПВТ) на основе интерферона. C учетом низкой биохимической активности (трансамназы не более 1,2–1,5 нормы), минимальной степенью фиброза F0 по METAVIR, верифицированной по данным эластометрии и фибротеста, и наличием неблагоприятного предиктора эрадикации вируса (аллель Т гена интерлейкина 28В), от ПВТ решено было воздержаться.
В 2011 г. стал отмечать немотивированную слабость, повышение температуры до субфебрильных цифр, появление артралгий в крупных суставах. Через год впервые появилась рецидивирующая мелкоточечная сыпь на нижних конечностях, преимущественно на голенях, возникавшая после физических нагрузок и переохлаждений, проходившая самостоятельно. В июне 2015 г. ухудшение состояния в виде нарастающей слабости, головных болей, что послужило поводом для госпитализации в терапевтическое отделение. Там было выявлено повышение АД до 200/120 мм рт.ст. и быстропрогрессирующая почечная недостаточность с нарастанием креатинина с 125 до 385 мкмоль/л в течение нескольких дней, что послужило поводом для перевода во 2-е нефрологическое ...












