Кардиология №7 / 2014
Особенности прогрессирования ремоделирования миокарда у больных с различными формами нестабильной стенокардии
ГБОУ ВПО Дагестанская государственная медицинская академия, 367012 Махачкала, пл. В.И. Ленина, 1
Динамика структурно-функциональных изменений миокарда и их влияние на прогноз у больных нестабильной стенокардией (НС) перспективны для изучения и разработки ранних диагностических критериев. Цель исследования — изучить особенности и прогностическое значение ремоделирования сердца у пациентов с НС. В исследование были включены 166 больных НС
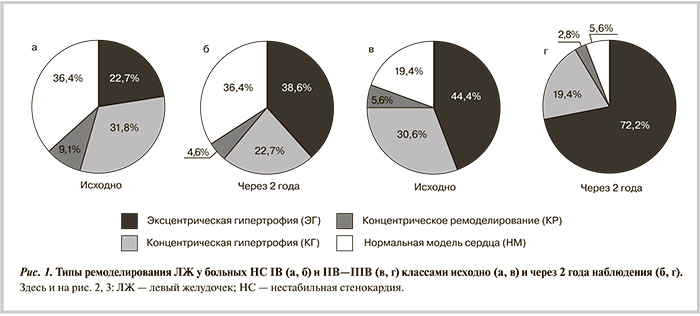
(IB и IIB—IIIB класса по классификации E. Braunwald), у которых в течение 2 лет проводилась оценка структурно-функциональных изменений левого желудочка (ЛЖ) с помощью эхокардиографии (ЭхоКГ). Результаты показали, что более тяжелая форма ремоделирования ЛЖ (эксцентрическая гипертрофия) статистически значимо чаще встречалась у больных НС IIB—IIIB класса. Однако при НС IB класса, преимущественно в течение первого года после эпизода НС, отмечено быстрое прогрессирование ремоделирования миокарда в основном за счет перехода из концентрической гипертрофии. При помощи тканевого допплера выявлен более тяжелый тип диастолической дисфункции (2-й тип — псевдонормализация) у больных НС IIB—IIIB класса. Выявлены корреляции между изменением ряда показателей ЭхоКГ и тяжестью последующего ремоделирования сердца, а также развитием хронической сердечной недостаточности (ХСН), инфаркта миокарда и повторных эпизодов НС. При НС частота неблагоприятных исходов ассоциировалась с выраженностью ишемического ремоделирования миокарда. Установлен ряд ранних маркеров ЭхоКГ ремоделирования ЛЖ: увеличение конечных систолических размера и объема, миокардиального стресса, снижение отношений диастолических пиков наполнения и расслабления (Е/А и E′/A′) — предшествующие развитию систолической, диастолической дисфункции и ХСН. Применение комплексной терапии ацетилсалициловой кислотой, периндоприлом, небивололом и симвастатином оправдано в предотвращении ремоделирования ЛЖ и снижении частоты повторной острой ишемии и развития ХСН у больных НС.
Нестабильная стенокардия (НС) — наиболее тяжелый период течения ишемической болезни сердца с высоким риском развития инфаркта миокарда (ИМ) и внезапной сердечной смерти (ВСС) [1—5]. Ишемия миокарда запускает целый ряд изменений в сердце, получивших название «сердечно-сосудистый континуум» [6—10]. Появление обширной зоны асинергии миокарда наряду с активацией ренин-ангиотензин-альдостероновой и симпатико-адреналовой систем способствует развитию структурных изменений сердечной мышцы с возможным формированием хронической сердечной недостаточности (ХСН) [11—16].
Особенности морфофункционального ремоделирования миокарда при НС, его прогностическое значение и возможности медикаментозной терапии в настоящее время изучены недостаточно [17—20].
Цель исследования: изучить особенности и прогностическое значение ремоделирования сердца у пациентов с НС.
Материал и методы
Первоначально в исследование были включены 200 больных НС. Диагноз НС устанавливали согласно Национальным рекомендациям научного общества кардиологов: клинические и электрокардиографические признаки острой ишемии миокарда в отсутствие повышения в крови уровня кардиоспецифичных тропонинов. Критерии исключения: возраст старше 70 лет; сахарный диабет; ИМ в анамнезе; наличие экстракардиальных факторов, усугубляющих острую коронарную недостаточность (гипертиреоз, анемия, интоксикации, полицитемии и т.д.); тяжелые хронические заболевания; ХСН III—IV функционального класса по классификации Нью-Йоркской ассоциации сердца; фибрилляция предсердий.

При поступлении в стационар (кардиологическое отделение Республиканской больницы №2 Махачкалы) все больные были подразделены в зависимости от диагноза на имеющих НС IB класса или IIB—IIIB (по классификации Е. Braunwald [21]). Пациенты каждого из классов были рандомизированы в начале наблюдения методом закрытых конвертов (в каждом конверте находились числа от 1 до 100; при вытягивании четного числа пациента относили к группе вмешательства, нечетного — к группе сравнения) на равные группы вмешательства (в) и сравнения (с). Согласно протоколу исследования, всем пациентам исходно (на госпитальном этапе), через 1 год и через 2 года после начала наблюдения проводили оценку динамики клинического состояния (в том числе по шкале TIMI), эхокардиографию — ЭхоКГ (с импульсно-волновым и тканевым допплером), суточное мониторирование электрокардиограммы (ЭКГ), определение уровней общего холестерина (ХС), ХС липопротеидов низкой плотности (ЛНП), ХС липопротеидов высокой плотности (ЛВП) [22] и С-реактивного белка (СРБ). В течение всего наблюдения контроль состояния пациентов проводили дистанционно (по телефону) и при помощи активных посещений в установленные сроки (через 1 и 2 года) пациентов приглашали на обследование.
В процессе наблюдения из исследования выбыли 5 человек (3 отказались от дальнейшего участия в исследовании, 2 — по причине побочных явлений). Окончательно в исследовании участвовали 195 больных НС (табл. 1): 112 (57%) мужчин и 83 (43%) женщины, средний возраст 57,8±9,8 года. Группу контроля составили 23 практически здоровых лиц, средний возраст 48,9±9,7 года.
Из 195 обследованных досрочно закончили исследование 29: 12 — умерли, у 17 развился ИМ. Таким образом, по итогам исследования проанализированы лабораторно-инструментальные данные 166 пациентов следующих групп: 1в — 45 больных НС IB класса, которым проводилась следующая терапия: ацетилсалициловая кислота — АСК (98%, средняя доза — 87,3 мг/сут), периндоприл, небиволол и симвастатин; 1с — 44 больных НС IB класса, которым проводилась терапия по месту жительства: ацетилсалициловая кислота (87%, средняя доза — 79,1 мг/сут), β-адреноблокаторы у 52% больных (чаще атенолол, средняя доза — 45,8 мг/сут), ингибиторы ангиотензинпревращающего фермента (АПФ) у 37% больных (чаще лизиноприл, эналаприл, средняя доза — 9,7 мг/сут); статины больные этой группы не получали; 2в — 41 больному НС IIB—IIIB класса проводили терапию периндоприлом, небивололом, симвастатином и АСК (100%, средняя доза — 94,9 мг/сут); 2с — 36 больных НС IIB—IIIB класса, лечившихся по месту жительства: АСК (96%, средняя доза — 90,2мг/сут), β-адреноблокаторы – у 78% больных (чаще атенолол, средняя доза — 55,1мг/сут), ингибиторы АПФ – у 40% больных (чаще лизиноприл, эналаприл, средняя доза — 12,7мг/сут); статины больные этой группы не получали.
Больные групп сравнения (1с и 2с) получали лечение, назначенное терапевтом или кардиологом по месту жительства (в районных поликлиниках), которое не включало периндоприл, небиволол и симвастатин. Пациентам групп вмешательства (1в и 2в) на стационарном этапе лечения и после выписки в течение 2 лет назначали АСК, периндоприл с титрованием дозы от 2 мг до 5 мг/сут, небиволол с титрованием дозы от 1,25 мг до 5 мг/сут, симвастатин с титрованием дозы от 10 мг до достижения целевых уровней общего ХС<4,5 ммоль/л и ХС ЛНП<2,5 ммол...












