Терапевтический справочник. Путеводитель врачебных назначений №1 (3) / 2016
Остеоартроз
Кафедра ревматологии факультета послевузовского профессионального образования врачей Первого МГМУ им. И.М. Сеченова
По влиянию на состояние здоровья остеоартроз занимает среди всех заболеваний 4-е место у женщин и 8-е у мужчин. Риск утраты трудоспособности в группе больных гонартрозом сравним с таковым у пожилых пациентов, страдающих сердечно-сосудистыми заболеваниями, и выше, чем при других болезнях у этой категории больных. По данным недавнего эпидемиологического исследования в рамках межрегиональной программы «Социальные и экономические последствия РЗ» (76136 чел. в 12 регионах РФ), распространенность остеоартроза в России составляет 13,3%.
Остеоартроз (ОА) – самое распространенное поражение суставов c нарушением функции больного. Наиболее частая локализация ОА – коленные суставы: доля пациентов с симптоматическим гонартрозом составляет 24% от общей популяции людей.
Сложности ведения больных ОА в первую очередь обусловлены тем, что наиболее часто он развивается у лиц пожилого возраста, причем частота симптоматического ОА нарастает с каждым годом жизни. Высокая инвалидизация больных ОА коленных суставов служит причиной того, что ежегодная частота артропластических операций среди пациентов старше 65 лет в Европе составляет в среднем 0,5–0,7 на 1000 населения.
Известно, что развитие ОА у женщин приводит к уменьшению продолжительности жизни в среднем на 10-15 лет. Показано, что уменьшение продолжительности жизни у пожилого контингента в большей степени зависит от интенсивности боли, чем от наличия сопутствующих, потенциально угрожающих жизни заболеваний (например, ИБС, артериальной гипертензии и др.).
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Основные факторы риска развития ОА указаны в таблице 1.

В 2009 г. по рекомендациям Европейской антиревматической лиги (EULAR) к факторам риска ОА добавлены: возраст старше 40 лет, менопауза, семейный анамнез, высокая плотность костной массы, повышенная сила предплечий, растяжение суставов, отсутствие отдыха.
Многие годы считалось, что ОА является следствием возрастного «изнашивания» хряща. Однако патогенез ОА намного сложнее (рис.1). Данная патология рассматривается как гетерогенная группа заболеваний суставов, патоморфологически характеризующихся фокальным разрушением суставного хряща, изменениями в субхондральной кости (включая микропереломы и образование кист) и образованием остеофитов, а также сопутствующим поражением других компонентов сустава (синовиальной оболочки, связок, капсулы и периартикулярных мышц).
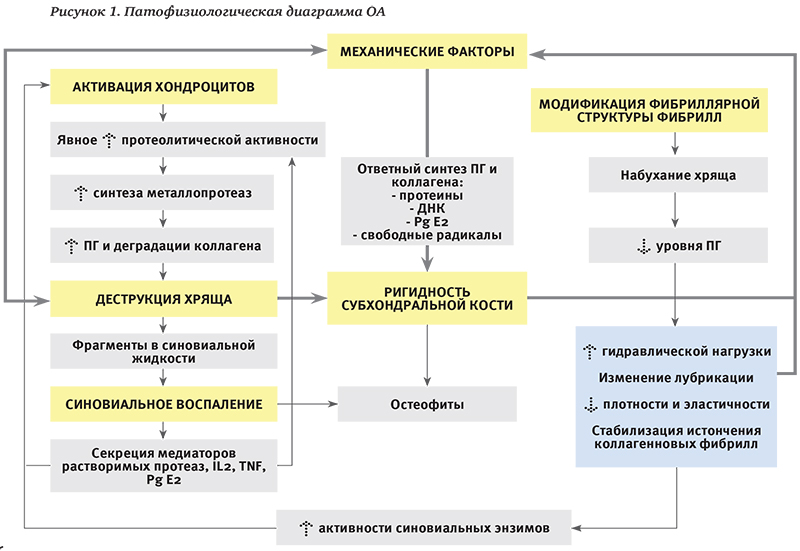
Основные звенья патогенеза ОА:
- дегенеративные процессы в хрящевой ткани;
- развитие воспаления в синовиальной оболочке;
- патологические процессы в субхондральной кости.
 Нормальный метаболизм хрящевой ткани при ОА изменяется, катаболические процессы начинают превалировать над анаболическими. Одним из самых важных компонентов матрикса хряща служат протеогликаны – макромолекулы, в которых стержневой белок связан с одной или несколькими цепями гликозаминогликанов (ГАГ). ГАГ разделяют на 2 группы: несульфатированные (гиалуроновая кислота, хондроитин) и сульфатированные (хондроитина сульфат и кератан-сульфат). Совместно с коллагеновыми волокнами они обеспечивают устойчивость хряща к внешним воздействиям. При ОА синтез хондроцитами ГАГ снижается. Происходит уменьшение синтеза коллагена II типа с повышением синтеза коллагена I, III, X типов. Активация хондроцитов приводит к повышенной экспрессии провоспалительных цитокинов (интелейкина-1, интелейкина-6, фактора некроза опухоли-α), циклооксигеназы II типа (ЦОГ-2), оксида азота. Важная роль в деградации хряща принадлежит матриксным металлопротеазам (ММП), основными мишенями которых становятся структурные компоненты экстрацелеллярного матрикса (протеогликаны и коллаген II типа).
Нормальный метаболизм хрящевой ткани при ОА изменяется, катаболические процессы начинают превалировать над анаболическими. Одним из самых важных компонентов матрикса хряща служат протеогликаны – макромолекулы, в которых стержневой белок связан с одной или несколькими цепями гликозаминогликанов (ГАГ). ГАГ разделяют на 2 группы: несульфатированные (гиалуроновая кислота, хондроитин) и сульфатированные (хондроитина сульфат и кератан-сульфат). Совместно с коллагеновыми волокнами они обеспечивают устойчивость хряща к внешним воздействиям. При ОА синтез хондроцитами ГАГ снижается. Происходит уменьшение синтеза коллагена II типа с повышением синтеза коллагена I, III, X типов. Активация хондроцитов приводит к повышенной экспрессии провоспалительных цитокинов (интелейкина-1, интелейкина-6, фактора некроза опухоли-α), циклооксигеназы II типа (ЦОГ-2), оксида азота. Важная роль в деградации хряща принадлежит матриксным металлопротеазам (ММП), основными мишенями которых становятся структурные компоненты экстрацелеллярного матрикса (протеогликаны и коллаген II типа).
При развитии дегенеративных процессов в хрящевой ткани вторично страдают и все остальные структуры сустава: в синовиальной оболочке развивается воспаление (синовит), в подлежащей кости усиливаются деструктивные процессы (субхондральные кисты), параллельно с ними происходит компенсационное разрастание костной ткани (остеофиты), ослабевает сухожильносвязочный аппарат, что приводит к нестабильности сустава.
Классификация ОА выделяет два основных вида заболевания – идиопатический (первичный) и вторичный ОА. Варианты идиопатического ОА приведены в таблице 2.

Вторичный ОА может быть связан с такими причинами, как травма опорно-двигательного аппарата, врожденные или приобретенные заболевания, болезни обмена веществ, эндокринологические заболевания, нарушения отложения кальция, невропатическая артропатия, эндемические расстройства, хронические артриты.
ДИАГНОСТИКА
Диагностика ОА не вызывает затруднений: клинически для него характерны локальная боль в суставе, крепитации при движении, ограничение функции отдельных суставов. Как правило, общее самочувствие пациента не страдает, отсутствует повышение острофазовых показателей крови (СОЭ, СРБ) за исключением случаев коксартроза, при котором возможно повышение СОЭ.
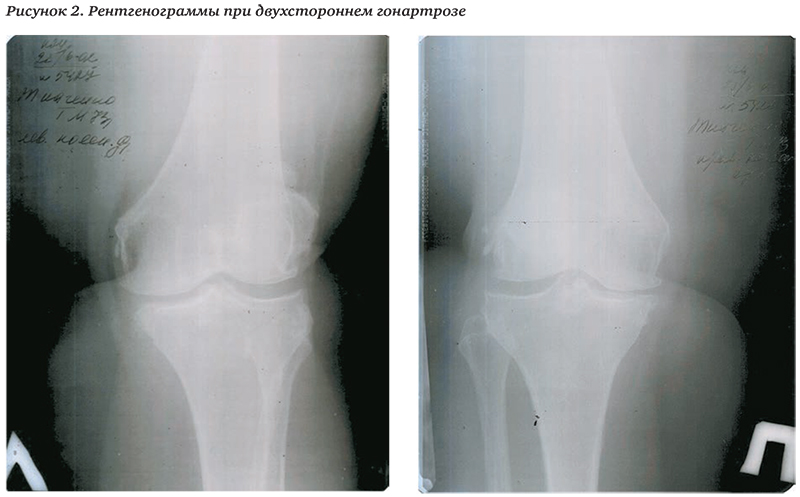
Рентгенологически ОА характеризуется неравномерным сужением суставной щели, остеофитозом. субхондральным склерозом, образованием кист и неровными костными контурами (рис. 2).
 Рентгенологическая стадия ОА определяется по Келлрену (рис. 3).
Рентгенологическая стадия ОА определяется по Келлрену (рис. 3).
Следует отметить, что при ОА ассоциация между выраженностью боли и рентгенологической...












