Терапевтический справочник. Путеводитель врачебных назначений №1 (6) / 2018
ПСОРИАТИЧЕСКИЙ АРТРИТ
ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава РФ
Согласно исследованиям, в России заболеваемость псориатическим артритом (ПсА) составляет 2,3 случаев на 100000 населения, а распространенность — 12,6/ 100000. ПсА выявляют у 6,25—40% пациентов с псориазом, при этом частота развития ПсА у больных с распространенным псориазом выше.
Псориатический артрит (ПсА) — заболевание из группы спондилоартритов, ассоциированное с псориазом и сопровождающееся хроническим воспалительным заболеванием суставов, позвоночника и энтезисов.
У 70% пациентов ПсА возникает спустя ~10 лет после первых признаков псориаза, у ~5-10% пациентов предшествует ему, еще у ~1% развивается одновременно с поражением кожи.
ПсА может развиться в любом возрасте. Заболевание одинаково часто встречается среди мужчин и женщин, за исключением случаев псориатического спондилоартрита, который в 2 раза чаще наблюдается у мужчин. ПсА редко развивается остро, в основном — постепенно.
Коды псориатического артрита по МКБ-10: L40.5, M07.
ЭТИОЛОГИЯ
Причины возникновения ПсА неизвестны, первичная профилактика не разработана. В целом, на сегодня ПсА трактуется как мультифакториальное заболевание, которое возникает в результате сложных взаимодействий между генетическими, иммунологическими факторами и факторами внешней среды.
Генетические факторы Имеются данные о наследственной предрасположенности к развитию как псориаза, так и ПсА: более чем 40% больных ПсА имеют родственников первой степени родства, страдающих этими заболеваниями. Популяционные исследования при ПсА обнаружили повышенную частоту выявления генов главного комплекса гистосовместимости HLA: В13, В17, В27, В38, DR4 и DR7. При сакроилиите у больных ПсА чаще обнаруживают HLA B27, при полиартикулярной, эрозивной форме — HLA DR4.
Иммунологические факторы Псориаз и ПсА считают Т-клеточно-опосредованными заболеваниями, при которых происходит активация клеточного иммунитета в коже и синовии с последующей гиперпродукцией и дисбалансом ключевых про- и противовоспалительных цитокинов, таких как фактор некроза опухоли альфа (ФНО-α), интерлейкины (ИЛ)-12, ИЛ-23, ИЛ-17, ИЛ-1, ИЛ-1ß, ИЛ-6 и хемокины.
Основная роль в развитии заболевания отводится ФНО-α — ключевому провоспалительному цитокину. С его высокой концентрацией в крови связывают такие проявления ПсА, как лихорадка, энтезопатии, остеолиз, деструктивные изменения в суставах.
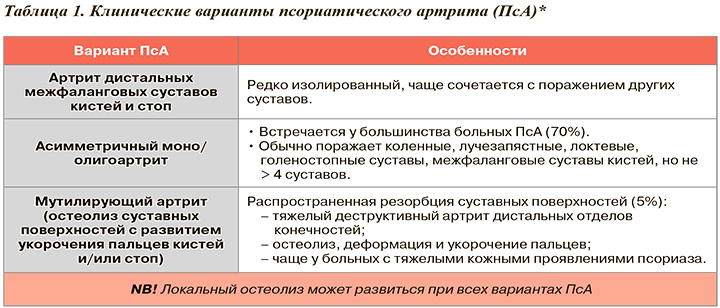
Всего выделяют 5 основных клинических вариантов ПсА (табл. 1).

ДИАГНОСТИКА
Основные клинические проявления ПсА — периферический артрит, дактилит, спондилит, энтезит (табл. 2), а также псориатическое поражение кожи различной локализации.


Псориатическое поражение кожи может быть распространенным или ограниченным, у некоторых больных наблюдается псориатическая эритродермия. Основная локализация псориатических бляшек:
- волосистая часть головы;
- разгибательные поверхности локтевых и коленных суставов;
- область пупка;
- подмышечные области;
- межъягодичная складка.
Иногда единственным проявлением болезни является псориаз ногтей, характеризующийся точечными вдавлениями, онихолизисом, подногтевыми геморрагиями, подногтевым гиперкератозом.
Диагноз ПсА устанавливается по критериям CASPAR (ClASsifi cation criteria for Psoriatic ARthritis — табл. 3).

Специфических лабораторных тестов при ПсА нет. У трети пациентов выявляют HLA B27 антиген. Ревматоидный фактор (РФ) и антитела к циклическому цитруллинированному пептиду (АЦЦП) в крови пациентов определяются редко и обычно в низких титрах.
Полиартрит, эрозии суставов, потребность в активном лечении при первом же визите к врачу, предшествующий прием ГКС, увеличение СОЭ/ СРБ могут определять неблагоприятный прогноз псориатического артрита.
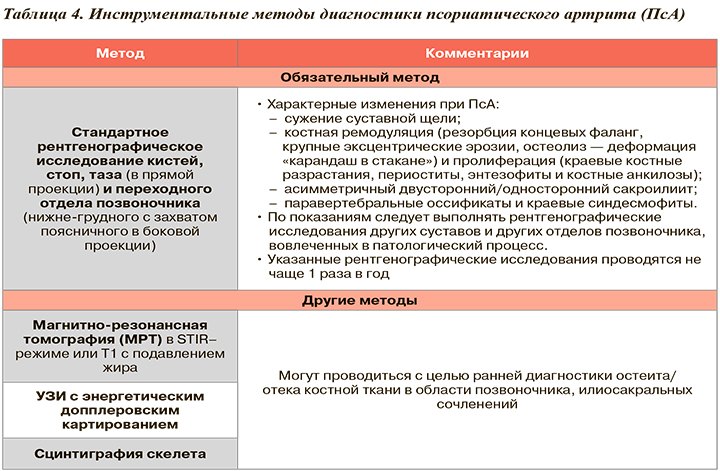
Инструментальные методы исследования при подозрении на ПсА отражены в таблице 4.
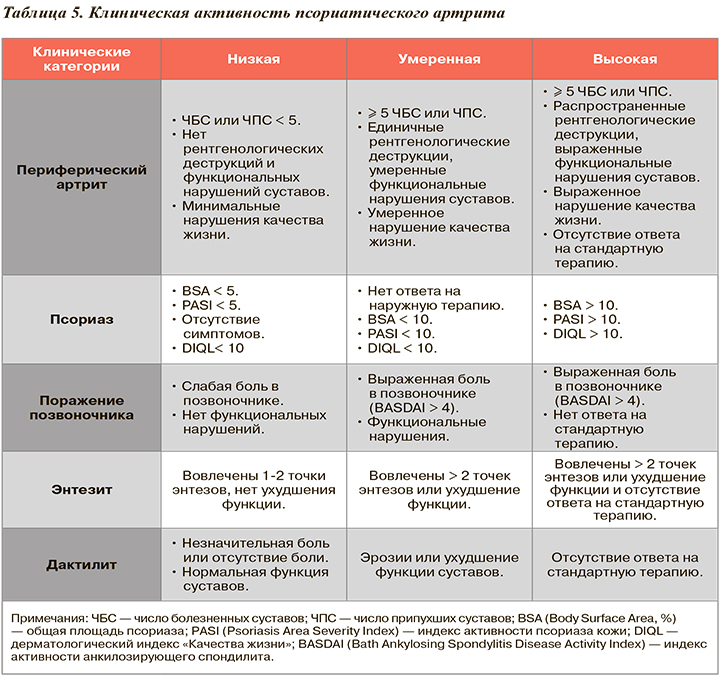
Градации клинической активности СпА представлены в таблице 5. Клиническая активность ПсА во многом определяет объем лечебных мероприятий и возможные исходы заболевания.
Чаще других ПсА приходится дифференцировать с ревматоидным артритом (РА):
- в отличие от РА, при ПсА отсутствуют выраженная утренняя скованность, симметричное поражение суставов, ревматоидные узелки;
- в то же время РА не сопровождается энтезитом, характерным для ПсА;
- при ПсА отмечаются значительно более выраженные поражения дистальных межфаланговых суставов и кожи, значительно более высокая значимость семейного анамнеза.
ЛЕЧЕНИЕ
Терапевтическая программа при ПсА включает:
- немедикаментозное лечение:
- медикаментозное лечение:
- лечение ...












