Фарматека №7 (240) / 2012
Печеночная энцефалопатия при циррозе печени
Кафедра терапии и профессиональных заболеваний ГОУ ВПО “Первый МГМУ им. И.М. Сеченова” Минздравсоцразвития РФ, Москва
Печеночная энцефалопатия – симптомокомплекс, возникающий у больных циррозом печени, не только влияющий на качество жизни, но и являющийся неблагоприятным прогностическим маркером. Печеночная энцефалопатия нуждается в активном комплексном лечении, основное направление лечебного процесса – снижение степени гипераммониемии с помощью L-орнитина-L-аспартата как препарата с наиболее мощным гипоаммониемическим потенциалом.
Печеночная энцефалопатия (ПЭ) – это синдром, объединяющий комплекс потенциально обратимых неврологических и психоэмоциональных нарушений, возникающих в результате острых или хронических заболеваний печени (с явлениями острой или хронической печеночноклеточной недостаточности соответственно) и/или портосистемного шунтирования крови [1]. В клинической практике наиболее часто явления ПЭ наблюдаются среди больных циррозом печени различной этиологии (вирусной, аутоиммунной, алкогольной и др.), будучи проявлением хронической печеночноклеточной недотаточности и нередко дополняясь ПЭ шунтового происхождения в связи с формированием выраженных портокавальных коллатералей [2].
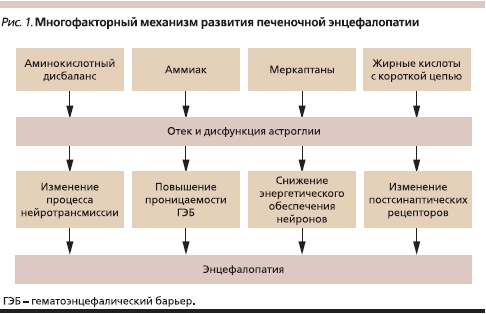
Механизм развития печеночной энцефалопатии
Наиболее полно объясняющей механизмы ПЭ при циррозе печени является “теория глии”, согласно которой эндогенные нейротоксины и аминокислотный дисбаланс, возникающие в результате печеночноклеточной недостаточности и/или портосистемного шунтирования крови, вызывают отек и функциональные нарушения астроглии [3]. Вслед за этим развиваются повышение проницаемости гематоэнцефалического барьера, изменение активности ионных каналов, нарушение процессов нейротрансмиссии и обеспечения нейронов макроэргическими соединениями, что и приводит к клиническим симптомам ПЭ [4].
Среди эндогенных нейротоксинов ведущее место отводится аммиаку, баланс которого строго контролируется в организме [5]. В физиологических условиях наибольшее количество аммиака образуется в толстой кишке при гидролизе кишечной флорой белка и мочевины и в скелетной мускулатуре при физической нагрузке. Детоксикация аммиака в организме осуществляется по двум механизмам: биосинтез мочевины в печени в орнитиновом цикле и образование глутамина. Орнитиновый цикл – основной механизм связывания аммиака. В противоположность синтезу глутамина обезвреживание аммиака в орнитиновом цикле является окончательным, поскольку мочевина представляет собой продукт, выделяющийся почками [6].
Значение аммиака в патогенезе ПЭ подтверждается усилением симптомов ПЭ при приеме аммиакпродуцирующих веществ (например, белка) и исчезновением или уменьшением при назначении безбелковой диеты. Однако отсутствует четкая взаимосвязь между концентрацией аммиака в сыворотке крови и выраженностью симптомов ПЭ.
Кроме аммиака к группе эндогенных нейротоксинов относятся также меркаптаны, коротко- и среднецепочечные жирные кислоты, фенолы [7]. Другой причиной нарушения функции глиальных клеток является аминокислотный дисбаланс, лежащий в основе биосинтеза “ложных” нейротрансмиттеров, обладающих угнетающим действием на клетки головного мозга [8]. В патогенезе ПЭ также имеет большое значение повышение концентрации серотонина и γ-аминомасляной кислоты, количества рецепторов к ним в головном мозге.
Суммируя представленные данные, можно утверждать, что патогенез ПЭ является комплексным и включает действие нескольких факторов: эндогенных нейротоксинов (в первую очередь аммиака), аминокислотного дисбаланса, изменения в функционировании нейротрансмиттеров и их рецепторов (рис. 1).
Клиническая картина печеночной энцефалопатии
Проявления ПЭ варьируются от субклинических, выявляемых лишь специальными психометрическими тестами, до глубокой печеночной комы, являющейся наиболее частой причиной смерти при циррозе печени [9]. Большинство проявлений ПЭ обратимо при их лечении, однако у некоторых больных она прогрессирует с развитием деменции, спастического парапареза, церебральной дегенерации и экстрапирамидных двигательных нарушений, обусловленных органическими нарушениями центральной нервной системы. В таком случае следует говорить о необратимой ПЭ, которая может частично регрессировать после ортотопической трансплантации печени.
Клиническая диагностика ПЭ включает оценку нейропсихических симптомов: изменений интеллекта, поведения, нейромышечных нарушений, однако основной критерий диагностики и подразделения ПЭ на стадии – это изменение сознания (табл. 1). К ранним признакам изменения сознания относятся уменьшение числа спонтанных движений, фиксированный взгляд, заторможенность и апатия, краткость ответов. Дальнейшее ухудшение сознания ведет к тому, что больной реагирует только на интенсивные стимулы, затем развивается кома. Расстройства интеллекта характеризуются неспособностью больных повторять элементарные действ...












