Фарматека №8 / 2023
Пиогенная гранулема ногтевого ложа, клинические случаи и обзор литературы
Российская медицинская академия непрерывного профессионального образования, Москва, Россия
В статье проанализированы современные сведения о пиогенной гранулеме (ПГ), в настоящее время относящейся к доброкачественным сосудистым опухолям. Подробно рассмотрены особенности клинического течения заболевания, описаны факторы, наиболее часто провоцирующие развитие ПГ, дана подробная характеристика дерматоскопический картины, при которой наблюдаются признаки в виде красноватой однородной области, белого воротничка, структур типа белого рельса, изъязвления и сосудистые структуры. Отдельное внимание уделено дифференциальной диагностике ПГ с беспигментной меланомой кожи, невусом Шпитц, лимфангиомами, ангиокератомами, бациллярным ангиоматозом, саркомой Капоши и базальноклеточным раком кожи. Авторами представлены собственные клинические наблюдения ПГ в области ногтевого ложа, иллюстрирующие возможность самостоятельной регрессии, а также возможность применения топического β-адреноблокатора для лечения ПГ у детей.
Введение
Согласно классификации Международного общества по изучению сосудистых аномалий (International Society for the Study of Vascular Anomalies, ISSVA) пересмотра 2020 г., пиогенная гранулема (ПГ) относится к доброкачественным сосудистым опухолям и ее возникновение обусловлено мутациями в генах BRAF, RAS и GNA14 [1].
В 1844 г. клиническую картину ПГ в области десны верхней челюсти беременной женщины впервые описал американский челюстно-лицевой хирург Саймон Халлихен [2]. Термин «пиогенная гранулема» предложен в 1904 г. американским дерматологом Милтоном Бикслером Хартцеллом [3] и является общеупотребимым, однако в определенном смысле ошибочным, т.к. морфологически образование не является гранулемой и не связано с нагноением. Иногда в литературе можно встретить другие названия ПГ – лобулярная капиллярная гемангиома, ботриомикома, телеангиэктитаческая гранулема [4–8].
ПГ встречается с одинаковой частотой у детей обоих полов, во взрослом возрасте – чаще у женщин. Провоцируют ее появление мелкие травмы, порезы, уколы, ожоги, гормональные изменения, инородные тела, прием некоторых лекарственных препаратов [4, 6, 9–11].
ПГ может возникать на любом участке кожи и слизистых оболочек. Поражаться могут верхние конечности, нижние конечности, туловище, кожа головы. Наиболее распространенными локализациями ПГ являются лицо и шея, а также пальцы рук и ног [8, 12], что, по всей вероятности, связано с их частой травматизацией. ПГ в области ногтевых пластин (НП) сопровождается онихолизисом и может располагаться под НП и около нее, поражая как проксимальный, так и дистальный околоногтевой валик одного или нескольких пальцев [4, 5, 7, 13]. Появление околоногтевых ПГ может быть связано с хроническими дерматозами, например атопическим дерматитом и псориазом, а также являться осложнением хронической паронихии на фоне приема некоторых лекарственных препаратов: таксанов, ингибиторов рецепторов эпидермального фактора роста (EGFR), ингибиторов тирозинкиназы EGFR, ингибиторов тирозинкиназы, ингибиторов митоген-активируемой протеинкиназы MEK/ERK, ингибиторов BRAF (например, вемурафениба и энкорафениба), антагонистов CD20, ингибиторов фактора роста эндотелия сосудов, антиретровирусных препаратов и ретиноидов [7, 9, 13, 14].
ПГ слизистых оболочек чаще всего обнаруживается в ротовой полости в области десен, губ и языка, однако может поражать слизистую оболочку носа, влагалища, уретры, конъюнктиву глаз [4, 5, 15, 16]. ПГ может появляться на фоне гормональных изменений; в частности, описаны случаи ее возникновения на фоне приема комбинированных оральных контрацептивов с регрессией при их отмене [17]. ПГ в области десен у беременных носит название «epulis gravidarum», или «granuloma gravidarum», возникает обычно во втором или третьем триместрах беременности [4, 17] и, как правило, самостоятельно регрессирует после родов [8]. В настоящее время описано выявление ПГ на внутренней стенке вен [18], трахеи [19, 20], гортани [21]. ПГ могут располагаться на слизистой оболочке желудочно-кишечного тракта, становясь причиной анемии [13, 22, 23]. Описано появление ПГ на фоне других сосудистых мальформаций, например пламенеющего невуса [24, 25].
Клиническая картина и диагностика
Клинически ПГ представляет собой солитарную, чаще безболезненную, приподнятую папулу с тонким или широким основанием (рис. 1). По периферии основания может определяться «воротничок» отслаивающегося эпидермиса, возникающий вследствие быстрого роста образования, «прорывающегося» через эпидермис. Цвет ПГ варьируется от желтого до ярко-красного, фиолетового или сине-черного; поверхность чаще гладкая, блестящая, иногда может быть папилломатозной или мацерированной. Окружающая кожа, как правило, не изменена. Консистенция ПГ мягко-эластическая или рыхлая, образование легко кровоточит при травматизации, вследствие чего на поверхности гранулемы может наблюдаться геморрагическая корка. Размеры ПГ, как правило, не превышают 1 см, изредка могут достигать 3–5 см. Для ПГ характерен быстрый рост в течение недель или месяцев, затем стабилизация в размере. Как правило, очаг одиночный, изредка поблизости могут появляться сателлитные очаги [7, 8, 13, 26]. Существуют единичные сообщения о диссеминированных формах ПГ, наблюдающихся, например, после ожогов [11].
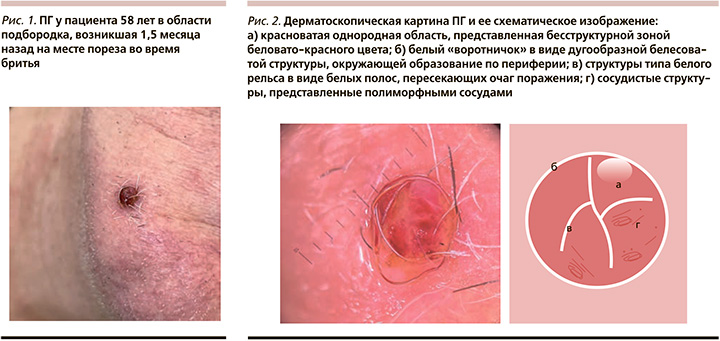
Диагноз ПГ основывается на характерной клинической картине, данных анамнеза, дерматоскопии, в сомнительных случаях подтверждается биопсией с гистологическим исследованием материала. При морфологическом исследовании ПГ состоит из капилляров и венул с набухшими эндотелиальными клетками, разделенными на дольки фибромиксоидной стромой [13]. Набухшие эндотелиальные клетки подобно свежей грануляционной ткани окружены смешанной клеточной популяцией, состоящей из фибробластов, тучных клеток, лимфоцитов, плазматических клеток. Эпидермис истончен и атрофичен, при прогрессировании эрозирован и изъязвлен [7]. Э...












