Терапия №4 (Приложение) / 2018
Подагра
Подагра
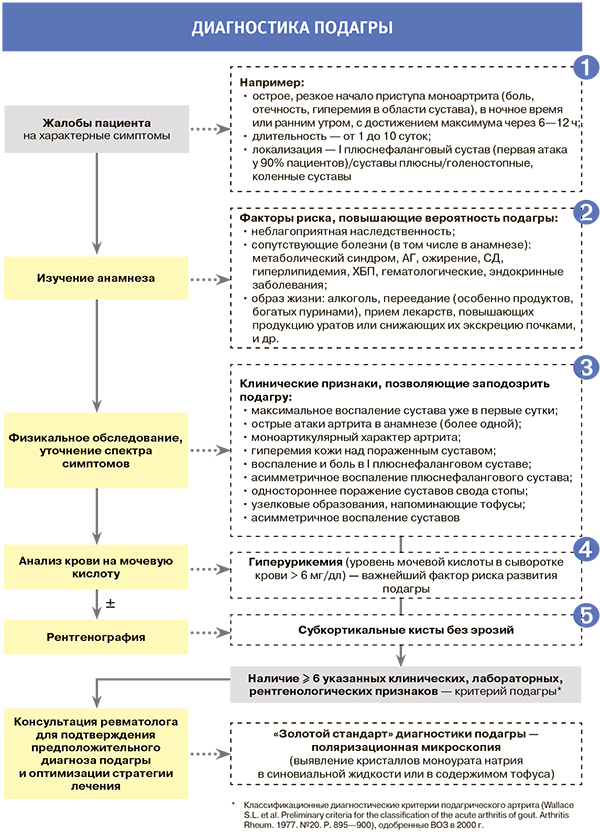
Диагностика. Комментарии
1.
- Симптомы, приведенные в качестве примера, высокочувствительны, но не строго специфичны для приступа подагры. Они могут наблюдаться и при других артритах.
- В значительном числе случаев первый приступ подагры может протекать атипично (ревматоидоподобная форма, псевдофлегмонозная, полиартритическая, подострая форма, периартритическая форма). В первые годы заболевания (примерно до 5 лет от начала болезни) острые подагрические приступы проходят даже без лечения. Однако в отсутствие терапии пароксизмы заболевания становятся все более частыми, интенсивными, охватывают все больше суставов, то есть происходит постепенная генерализация суставного процесса с почти обязательным поражением суставов большого пальца стопы.
2.
- К неблагоприятным генетическим факторам, повышающим риск подагры, относится наличие у родственников пациента не только самой этой болезни, но и уратной нефропатии, метаболического синдрома, артериальной гипертонии (АГ), сахарного диабета (СД), ожирения, бронхиальной астмы, мигрени.
- К лекарственным средствам, чей регулярный прием увеличивает риск развития подагры, относятся тиазидные и петлевые диуретики, низкие дозы ацетилсалициловой кислоты, варфарин, никотиновая кислота, витамин B12 и некоторые другие.
3. Образование тофусов (в области пальцев кистей и стоп, коленных суставов, на ушных раковинах, локтях, в области ахиллова сухожилия) свойственно для хронической стадии подагры. Обычно между первым приступом подагры и формированием тофусов проходит несколько лет, однако они могут появляться и в самой ранней фазе заболевания.
4. Несмотря на то, что гиперурикемия — наиболее важный фактор риска развития подагры, сама по себе она не может служить критерием исключения или подтверждения заболевания. Так, у многих пациентов с сывороточным уровнем мочевой кислоты > 6 мг/дл подагра не развивается (бессимптомная гиперурикемия), а во время приступа болезни уровень мочевой кислоты может быть нормальным. В качестве диагностического маркера используется максимальный сывороточный уровень мочевой кислоты из имеющихся.
5. Рентгенологическое исследование суставов помогает в проведении дифференциального диагноза и может выявить типичные признаки хронической подагры, но бесполезно в ранней диагностике подагры.

Лечение. Комментарии
1. Сочетание фармакологических и нефармакологических методов лечения подагры признано более эффективным, чем монотерапия.
2. Чем раньше начата противовоспалительная терапия при приступе подагрического артрита, тем лучше ее клинические результаты.
3.
- Эффективность различных системных НПВП в эквивалентных дозах считается сопоставимой.
- Мелоксикам характеризуется сбалансированной противовоспалительной и анальгетической активностью, а также благоприятным профилем безопасности в отношении ЖКТ, обусловленным умеренной селективностью препарата в отношении ЦОГ-2. Концентрация












