Фарматека №9 / 2022
Показания к антигистаминным препаратам в детской практике
Российский университет дружбы народов, Москва, Россия
В обзоре представлены некоторые клинические ситуации у детей первого года жизни, при которых может быть назначен диметиндена малеат: неанафилактические аллергические реакции на пищу или лекарства, атопический дерматит, аллергический энтероколит, индуцированный пищевыми белками, некоторые инфекционные заболевания кожи. Диметиндена малеат относится к антигистаминным препаратам 1-го поколения, по показаниям его лицензированное использование разрешено в отношении детей в возрасте от 1 месяца. Обоснованием использования антигистаминовых препаратов является облегчение опосредованных гистамином симптомов в качестве дополнительной терапии при различных заболеваниях. Для достижения оптимального клинического эффекта важно правильно использовать диметиндена малеат, учитывать частоту и дозировку препарата, а также его возможные побочные эффекты.
Введение
Антигистаминные препараты (АГП) имеют более чем 70-летнюю историю применения в медицине. Вначале были синтезированы Н1-блокаторы (H1R) и т.н. АГП 1-го поколения, которые до сих пор находят применение – главным образом благодаря их парентеральной форме при острых аллергических реакциях. За это время было открыто еще несколько типов гистаминовых рецепторов, среди которых, возможно, рецепторы 4-го типа могут играть более значимую роль в индукции зуда, чем H1R.
По сравнению с классическими АГП первого поколения на сегодня именно антагонисты H1R 2-го поколения являются препаратом выбора. Хотя их фармакологические эффекты и показания к применению аналогичны, АГП 2-го поколения имеют меньше побочных эффектов из-за высокой селективности к периферическим H1R [1]. Это обусловливает их безопасность и отсутствие седативного эффекта, м-холиноблокирующего действия, взаимодействия с цитохромом Р-450 печени и влияния на интервал QT [2, 3].
Если использование АГП с позиций доказательной медицины обоснованно в лечении крапивницы (острой, хронической), в т.ч. увеличенными дозами, то в контексте лечения других заболеваний они не являются препаратом первого выбора [1–3]. Тем не менее противозудное действие АГП – основное показание к их назначению при различных аллергических состояниях у детей и взрослых, а также некоторых инфекциях кожи [1–4]. Как показывает анализ последних научных публикаций, область применения АГП в педиатрической практике расширилась: в качестве дополнительной терапии их рекомендуют назначать при синдроме аллергического энтероколита, индуцированного пищевыми белками; гастроинтестинальной форме пищевой аллергии, а также при аллергии к белкам коровьего молока [3–6].
Несмотря на то что данные об эффективности системных АГП при зуде у детей раннего возраста ограничены, среди АГП 1-го поколения диметиндена малеат одобрен к применению в отношении детей с 1-го месяца жизни. Это связано с высокой безопасностью препарата: минимальным мускариновым и седативным эффектами и отсутствием кардиотоксичности [5].
Данный обзор дает представление об основных показаниях к назначению АГП детям, в т.ч. раннего возраста.
Противозудный эффект АГП
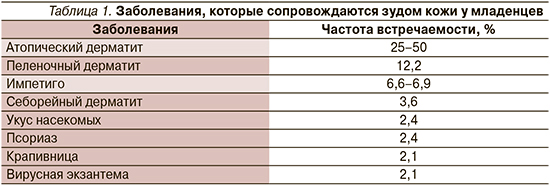
Заболевания, при которых допускается назначение АГП, у детей встречаются с разной частотой в зависимости от возрастных групп (табл. 1) [https://www-mdpi-com.translate. goog/2227-9059/9/8/919/htm?_x_tr_ sl=en&_x_tr_tl=ru&_x_tr_hl=ru – B78biomedicines-09-00919]. Как правило, это прежде всего различные дерматологические заболевания, а также острые неанафилактические аллергические реакции на пищу и лекарства, которые могут протекать в т.ч. с кожными проявлениями (крапивница, отек Квинке и т.п.).
Острая крапивница и аллергические реакции
Крапивница – внезапное появление зудящих волдырей, которые обычно исчезают в течение 24 часов, может быть острой (уртикарии сохраняются до 6 недель) и хронической (продолжительностью более 6 недель). Нередко у детей младшего возраста причиной крапивницы являются вирусные инфекции (если она не индуцирована участием IgE-опосредованных механизмов, например, как при пищевой аллергии) [6].
Анафилаксия – острый полисистемный синдром, который может быть опасен для жизни и требует срочного лечения. Различают разные степени тяжести анафилаксии, причем одним из ее главных проявлений является крапивница. Чаще всего анафилаксия опосредуется участием иммуноглобулина Е (IgE), когда внезапно тучные клетки высвобождают массу гистамина, а затем лейкотриенов (ЛтC4, ЛтD4 и ЛтE4). Как IgE, так и не-IgE активация тучных клеток и базофилов запускает каскад, который приводит к продукции других воспалительных и вазоактивных веществ: триптазы, гепарина, простагландинов (ПГD2, ПГF2), цитокинов (например, фактора некроза опухоли α – ФНО-α), фактора активации тромбоцитов и т.п. Эти вещества поражают многие органы и системы, однако тяжелые гипотензивные реакции, которые встречаются реже, могут быть опосредованы не-IgE-опосредованными механизмами тоже [7].
В целом, по заключению экспертов Европейской академии аллергологии и клинической иммунологии (EAACI – European Academy of Allergy and Clinical Immunology), диагноз анафилаксии высоковероятен при наличии таких основных критериев, как быстрота развития реакции (несколько минут – 2 часа) и вовлечение одного или нескольких органов и систем: кожи, дыхательных путей, желудочно-кишечного тракта, сердечно-сосудистой и нервной систем [8]. Следует отметить, что у младенцев симптомы анафилаксии могут быть едва различимыми и чаще всего проявляются рвотой, слюнотечением, бледностью и зудом кожи.
В случаях легкой анафилактической реакции, связанной, например, с пищевым продуктом, раннее введение перорального АГП (еще на догоспитальном этапе) может помочь контролировать реакцию и в дальнейшем снижать прогрессирование анафилаксии [4]. Несомненно, при лечении анафилаксии препаратом 1-й линии является адреналин, который вводят внутримышечно в передне-боковую область бедра (0,15 или 0,3 мл в зависимости от массы ...












