Фарматека №9/10 / 2023
Проблемы ведения пациентов с ХОБЛ в условиях постпандемических волн COVID-19
Российская медицинская академия непрерывного профессионального образования, Москва, Россия
Пациенты с хронической обструктивной болезнью легких (ХОБЛ) относятся к группе высокого риска в отношении неблагоприятных исходов COVID-19. Для ответа на вопрос, почему пациенты с ХОБЛ подвержены тяжелому течению COVID-19, эксперты предлагают обратиться к изучению различных аспектов, включая экспрессию ангиотензинпревращающего фермента 2-го типа (АПФ2), курение, врожденную иммунную дисрегуляцию, приобретенные нарушения иммунного статуса у пациентов с ХОБЛ. С другой стороны, риски для пациентов с ХОБЛ повышаются за счет характерных особенностей патогенеза COVID-19, таких как гипоксемия на фоне поражения легочной ткани, диффузное повреждение и отек альвеол, тромботические осложнения, нарушение вентиляционно-перфузионных отношений. В условиях пандемии или сохраняющейся значительной постпандемической заболеваемости COVID-19 важно обеспечить полноценное фармакологическое лечение ХОБЛ для предотвращения развития любого обострения заболевания, в т.ч. осложнений, развивающихся на фоне инфицирования вирусом SARS-CoV-2. При развитии обострения ХОБЛ следует соблюдать терапевтические рекомендации, которые не теряют актуальности и во время пандемии COVID-19. Несколько классов препаратов рекомендовано для скорейшего устранения симптомов обострения и снижения риска тяжелого течения и осложнений, к ним относятся в первую очередь бронходилататоры, глюкококортикостероиды, антибиотики, а также мукоактивные препараты. Муколитики применяются для улучшения мукоцилиарного клиренса при ХОБЛ, кроме того, обладают антиоксидантными и противовоспалительными свойствами. Муколитическая терапия не является первостепенной фармакологической опцией при ведении пациента с обострением ХОБЛ, однако добавление эффективного муколитика, такого как N-ацетилцистеин, может приводить не только к снижению вязкости бронхиального секрета и улучшению его экспекторации, но и к уменьшению клинических симптомов, увеличению функциональных показателей. Кроме того, терапия N-ацетилцистеином может снижать риск будущих обострений ХОБЛ.
Введение
Завершившаяся пандемия новой коронавирусной инфекции (COVID-19), вызванной вирусом SARS-Cov-2, оказалась особенно безжалостной к пациентам отдельных групп. Опыт, накопленный в исследованиях последних лет, показал, что люди, страдающие различными хроническими заболеваниями, подвержены более высокому риску инфицирования SARS-Cov-2, и большинство больных COVID-19 имеет отягощенный анамнез [1].
В когорте из 1590 больных COVID-19 из Китая W.J. Guan et al. выявили, что у 399 (25,1%) пациентов было по крайней мере одно сопутствовавшее заболевание, у 130 (8,2%) – 2 или более сопутствовавших заболеваний. Артериальная гипертензия (16,9%), сахарный диабет (8,2%), сердечно-сосудистые заболевания (3,7%) и хроническая болезнь почек (1,3%) были наиболее распространенными сопутствовавшими заболеваниями у всех пациентов с COVID-19 [2]. N. Chen et al. также сообщили, что 51% (50/99) пациентов с COVID-19 имели сопутствовавшие заболевания, включая сердечно-сосудистые или цереброваскулярные (40,4%), сахарный диабет (12%), заболевания пищеварительной системы (11%) и злокачественные опухоли (0,01%) [3]. Многие исследования продемонстрировали, что тяжелые формы COVID-19 чаще ассоциируются с наличием сопутствующих заболеваний, таких как сердечно-сосудистые заболевания [4, 5], артериальная гипертензия [6, 7], сахарный диабет [4–6], хроническая обструктивная болезнь легких (ХОБЛ) [5–8], злокачественные новообразования [5, 7], цереброваскулярные заболевания и хроническая почечная недостаточность [9].
Распространенность ХОБЛ среди пациентов с COVID-19 может составлять 1,5–2,9% [6, 10, 11], что ниже, чем распространенность ХОБЛ в общей популяции [12]. Однако по сравнению с общей популяцией пациенты с ХОБЛ, инфицированные SARS-CoV-2, как правило, имеют более высокую смертность (рис. 1), худший прогноз [13] и часто нуждаются в респираторной поддержке [14]. Проведя анализ данных 1592 пациентов с COVID-19, G. Lippi et al. обнаружили, что ХОБЛ достоверно коррелировала с тяжелым течением COVID-19 (отношение шансов [ОШ]=5,69; 95% доверительный интервал [ДИ]: 2,49–13,00) [15].
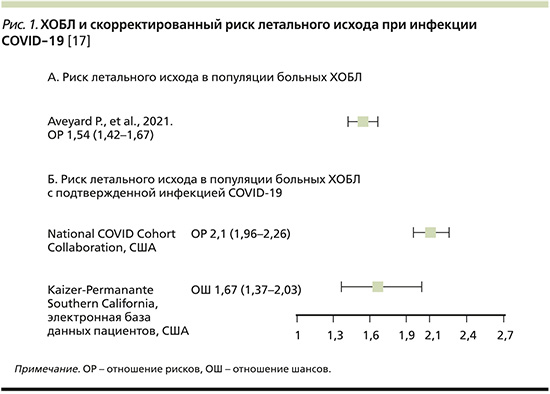
В рекомендациях Глобальной инициативы по ХОБЛ (GOLD) также подчеркивается, что пациенты с ХОБЛ относятся к группе высокого риска в отношении неблагоприятных исходов COVID-19 [16].
В попытке ответить на вопрос, почему пациенты с ХОБЛ подвержены тяжелому течению COVID-19, эксперты предлагают обратиться к изучению различных аспектов, включая экспрессию ангиотензинпревращающего фермента 2-го типа (АПФ2), курение, врожденную иммунную дисрегуляцию, приобретенные нарушения иммунного статуса у пациентов с ХОБЛ (рис. 2).
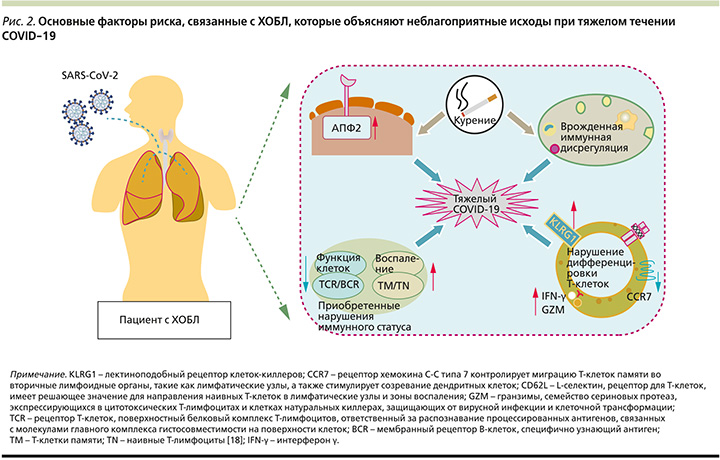
В этом обзоре рассматриваются некоторые аспекты взаимного влияния ХОБЛ и COVID-19, обусловливающие неблагоприятные исходы. Также представляются данные по эффективности отдельных способов медикаментозной терапии, в частности муколитической терапии, улучшающих течение ХОБЛ.
Связи между ХОБЛ и COVID-19
Несмотря на продолжающееся в настоящее время активное изучение проблемы, допандемические исследования показывают, что может существовать несколько механизмов, объясняющих, почему у пациентов с ХОБЛ часто развивается быстрое и значительное ухудшение состояния во время инфекции COVID-19. Среди них – усугубление обструкции дыхательных путей, более высокий риск коинфекции, вызванной другими патогенами, такими как условно-патогенные бактерии и вирусы, высокая вероятность усиления системной воспалительной реакции на фоне предсуществующего хронического воспаления, возможная пролонгированная репликация вируса на фоне избыточного накопления активных форм кислорода, окисления липидов и повреждения ДНК, повышенный риск микротромбозов [19].
Дисфункция врожденной иммунной системы. Врожденная иммунная система является первой активной линией защиты от вирусных инфекций [20]. S-белок вируса SARS-CoV-2 активирует врожденный иммунный ответ путем рекрутирования нейтрофилов, макрофагов и моноцитов, которые стимулируют выработку цитокинов. Однако дисфункция врожденного иммунитета у пациентов с ХОБЛ может приводить к тому, что провоспалительные факторы, такие как активные формы кислорода, интерлейкин-6 (ИЛ-6), GM-CSF (Granulocyte-macrophage colony-stimulating factor), матриксные металлопротеиназы и хемокины, способствуют повреждению легких и усилению каскада воспалительных реакций вместо того, чтобы способствовать элиминации вируса. К таким же неблагоприятным последствиям может приводить длительная и избыточная выработка интерферонов макрофагами [21]. Также у пациентов с ХОБЛ наблюдается более высокая, чем у здоровых людей [22], экспрессия макрофагов M1 фенотипа, что индуцирует высвобо...












