Фарматека №13 / 2020
Серия клинических случаев тяжелого течения анкилозирующего спондилита с неэффективностью к стандартной терапии
Научно-исследовательский институт ревматологии им. В.А. Насоновой, Москва, Россия
Обоснование. В настоящее время в ревматологии накапливается все больше данных о факторах, влияющих на эффективность генно-инженерных биологических препаратов (ГИБП), и не существует общепринятого алгоритма ведения пациентов с резистентностью к стандартной терапии.
Описание клинического случая. Представлено описание клинических случаев трех пациентов с анкилозирующим спондилитом (АС), наблюдавшихся в ФГБНУ НИИР им. В.А. Насоновой в 2011–2019 гг. У всех больных отмечалось тяжелое течение АС с высокой клинико-лабораторной активностью, наличием внесуставных проявлений и неэффективностью трех и более ГИБП.
Заключение. Всех пациентов объединяют следующие признаки: мужской пол, ранний дебют заболевания, высокая клинико-лабораторная активность и наличие внесуставных проявлений, таких как увеит и псориаз.
Обоснование
Анкилозирующий спондилит (АС) – хроническое воспалительное заболевание из группы спондилоартритов (СпА), характеризующееся обязательным поражением крестцово-подвздошных суставов и/или позвоночника с потенциальным исходом в анкилоз, с частым вовлечением в патологический процесс энтезисов и периферических суставов [1]. АС относится к аксиальному спондилоартриту (аксСпА) наряду с нерентгенологическим аксСпА (нр-акСпА). Главная цель лечения больных аксСпА – максимальное улучшение качества жизни, связанного со здоровьем, посредством контроля симптомов воспаления, предупреждения прогрессирования структурных повреждений, сохранения функции и социальной активности [2]. При неэффективности стандартной терапии, включающей, как правило, немедикаментозные методы лечения и нестероидные противовоспалительные средства (НПВС), и сохраняющейся высокой активности заболевания пациентам с АС показана генно-инженерная биологическая терапия (ГИБП). Также пациентам с проявлениями периферических артритов могут назначаться локальные инъекции глюкокортикостероидов (ГКС) и сульфасалазин. В настоящее время для лечения АС из ГИБП применяются препараты группы ингибиторов фактора некроза опухоли α – иФНО-α (инфликсимаб – ИНФ, адалимумаб – АДА, голимумаб – ГМБ, этанерцепт – ЭТЦ, цертолизумаба пэгол – ЦЗП) и ингибитор интерлейкина-17А – иИЛ-17А (секукинумаб).
С учетом того, что АС мультифакториальное заболевание, его клиническая картина весьма разнообразна и помимо поражения опорно-двигательной системы включает внесуставные проявления (поражение глаз в виде увеита, воспалительные заболевания кишечника, псориаз кожи и ногтей, IgA-нефропатию, нарушение ритма сердца). Течение заболевания весьма индивидуально и от каждого пациента требует индивидуального подхода к терапии. Зачастую АС характеризуется очень высокой активностью, быстрым прогрессированием болезни и плохим ответом на биологическую терапию.
Клинический пример 1
Пациент С. 45 лет проходил неоднократное стационарное лечение в клинике НИИР им. В.А. Насоновой с 2011 по 2019 г. с диагнозом «анкилозирующий спондилит, HLAB-27-ассоциированный, развернутая стадия, с внеаксиальными (коксит, артрит) и внесуставными проявлениями (OU – хронический, вялотекущий увеит, OS – послеоперационная афакия; псориаз), активность высокая, ФК-3». Дебют заболевания с 15 лет (1990), начинался с артритов мелких суставов кистей и стоп. Пациент наблюдался по месту жительства с диагнозом «ревматоидный артрит», принимал НПВС (индометацин 150 мг/сут) и гидроксихлорохин 200 мг/сут в течение 2 месяцев. С 1992 г. появились боли воспалительного характера в области крестцово-подвздошных суставов, в грудном отделе позвоночника (ГОП). В 1993 г. впервые развился острый увеит слева, проводились локальные введения ГКС с эффектом. С 1995 г. возникли боли в поясничном отделе позвоночника (ПОП), при обследовании выявлен двусторонний сакроилиит 2-й стадии по Келлгрену по данным рентгенографии костей таза, в связи с чем по месту жительства установлен диагноз «спондилоартрит». С 2004 г. впервые обнаружен псориаз волосистой части головы и в области локтевого сгиба слева. До 2010 г. состояние удовлетворительное, болевой синдром в позвоночнике купировался приемом НПВС по требованию. Ухудшение состояния наблюдалось с мая 2010 г. в виде усиления болей воспалительного характера в шейном отделе позвоночника (ШОП) и ГОП. При приеме НПВС возникали многократный жидкий стул, боли в животе. В апреле 2011 г. впервые госпитализирован во 2-е ревматологическое отделение НИИР, где был назначен сульфасалазин 2 г/сут и в связи с высокой активностью заболевания, наличием факторов неблагоприятного прогноза (увеит OU, двусторонний коксит 2-й стадии – BASRI-hip, по данным рентгенографии костей таза и УЗИ тазобедренных суставов) и непереносимостью НПВС инициирована терапия ГИБП. После отмены первого ГИБП – ИНФ, далее принимал последовательно 4 иФНО-α, отмененных в связи с вторичной неэффективностью (табл. 1).
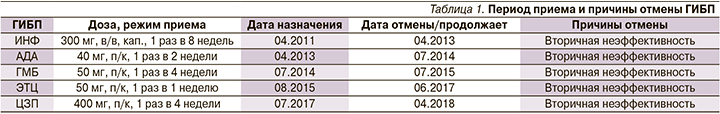
В марте 2012 г. рецидив увеита OU. С июля 2017 г. назначен метотрексат 10 мг/нед (отменил самостоятельно через 2 месяца из-за неэффективности), НПВС (вольтарен 100 мг/сут). В октябре 2017 г. в МНИИ глазных болезней им. Гельмгольца в связи с осложнением переднего увеита левого глаза выполнена операция – модифицированная синустрабекулэктомия, задняя трепанация склеры, назначены ГКС в каплях и инъекциях. Учитывая частое использование локальной терапии ГКС в связи с рецидивами увеита, на фоне чего развились осложнения (вторичная глаукома, катаракта). В январе 2018 г. начата терапия циклоспорином 200 мг/сут. В марте 2019 г. усилилась боль воспалительного ритма...












