Фарматека №11 (284) / 2014
Синдром рвот и срыгиваний у детей раннего возраста
Санкт-Петербургский государственный педиатрический медицинский университет, Санкт-Петербург
Срыгивания – один из наиболее частых симптомов у детей первых месяцев жизни. Они могут иметь функциональное происхождение или быть проявлением органической патологии, прежде всего гастроэзофагеальнойрефлюксной болезни (ГЭРБ). Функциональные срыгивания являются отражением процесса адаптации желудочно-кишечного тракта ребенка и не сопровождаются другими патологическими симптомами. Для ГЭРБ характерны большее упорство срыгиваний, недостаточные весовые прибавки, нередко респираторные симптомы. Диагноз ГЭРБ подтверждается по данным суточной рН-метрии и обнаружению эзофагита. Основой лечения ФС являются коррекция питания, применение смесей с загустителями, позиционная терапия. Медикаментозная терапия –прокинетики и антисекреторные препараты – показана при ГЭРБ.
Рвоты и срыгивания – одна из наиболее частых проблем первых месяцев жизни ребенка. В основе этого синдрома могут быть разные состояния – как функциональные, так и органические. Они различаются по механизму и требуют разных лечебных подходов.
Определение и механизмы развития
Рвота – непроизвольное и стремительное выбрасывание содержимого желудка в результате активного сокращения брюшных мышц и диафрагмы. Рвота представляет собой сложный рефлекторный акт, который осуществляется с участием рвотного центра. Этот центр локализуется в продолговатом мозге в области ретикулярной формации. Вблизи него расположены дыхательный, сосудодвигательный, кашлевой и другие вегетативные центры, тесно связанные не только анатомически, но и функционально. Вследствие этого рвота может сопровождаться реакциями, обусловленными раздражением указанных центров: изменением дыхания, циркуляторными расстройствами, саливацией. Рядом с рвотным центром снаружи от гематоэнцефалического барьера находится пусковая хеморецептивная зона. Возбуждение рвотного центра происходит при повышении внутричерепного давления, под воздействием импульсов со стороны лабиринта, при раздражении рефлексогенных зон (глотка, коронарные сосуды, брюшина, мезентериальные сосуды, желчные протоки). Повышение давления в желудке, различных отделах тонкой и толстой кишки также может вызывать рвоту. Пусковая хеморецептивная зона реагирует непосредственно на воздействие химических веществ (лекарств, токсинов), импульсы оттуда передаются рвотному центру. Иногда рвотные импульсы сочетаются с болевыми, очень сильная боль любого генеза может вызывать рвоту.
Афферентные импульсы достигают рвотного центра через блуждающий и симпатический нервы, эфферентные идут по V, IX, X парам черепно-мозговых нервов к небу, глотке, гортани, пищеводу, желудку, диафрагме, а через спинной мозг – к поперечно-полосатой мускулатуре грудной клетки и брюшной стенки. Нейромедиаторами рвотных реакций являются дофамин и энкефалины.
Рвоте может предшествовать тошнота, сопровождающаяся вегетососудистыми реакциями. У детей первых месяцев жизни она может проявляться беспокойством, отказом от еды, высовыванием кончика языка, выталкиванием соски, бледностью, тахикардией.
Срыгивания отличаются от рвоты тем, что при них съеденная пища выделяется без усилий, без выраженных сокращений мускулатуры брюшной стенки. Общее состояние ребенка не нарушается, выброс желудочного содержимого менее энергичен, ребенок как бы «сливает» молоко изо рта сразу или через небольшой промежуток времени после кормления. Срыгивания не сопровождаются вегетативными симптомами, не отражаются на поведении, аппетите, настроении ребенка.
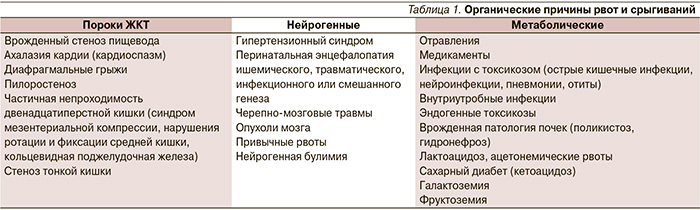
Склонность к срыгиваниям – одна из характерных черт новорожденных и детей первых месяцев жизни. Это обусловлено определенными особенностями строения верхних отделов пищеварительного тракта в этом возрасте. Нижний пищеводный сфинктер (НПС) представляет собой скорее физиологическое, чем анатомическое, образование и характеризуется зоной повышенного давления, распространяющейся от желудка на 1–2 см выше диафрагмы. В формировании запирательного механизма НПС участвует ряд компонентов: мышечный, диафрагмальный, сосудистый, клапан Губарева, угол Гиса. Относительно давления НПС у новорожденных в литературе имеются противоречивые данные: при манометрии оказалось, что давление НПС уже после рождения составляет 20–21 мм рт. ст., что лишь немногим ниже, чем у взрослых, однако пищеводно-желудочный переход у новорожденных расположен на уровне ножек диафрагмы, замыкание кардии обеспечивается клапанным аппаратом Губарева, основную роль играет угол Гиса. У здоровых детей грудного возраста угол Гиса меньше или равен 90°. Увеличение его более 90° приводит к нарушению замыкания кардии и обусловливает недостаточность желудочно-пищеводного перехода. На величину угла Гиса влияют уровень газового пузыря в желудке, форма и положение желудка, расположение внутренних органов.
Моторика пищевода определяется балансом между ингибирующей NO-ергической и стимулирующей холинергической иннервацией. Недостаточность НПС у новорожденных может быть следствием незрелости интрамуральных ганглиев (особенно у недоношенных) и нарушениями иннервации в результате травматически-гипоксического поражения головного и спинного мозга. Имеет значение дисбаланс гастроинтестинальных гормонов (гастрина, секретина, холецистокинина, мотилина, вазоактивного интестинального пептида), а также повышение внутрибрюшного и внутрижелудочного давления при ряде заболеваний. При несмыкании НПС нарушается желудочно-пищеводный барьер, что приводит к гастроэзофагеальному рефлюксу (ГЭР).
В основе функциональных срыгиваний у детей первых месяцев жизни могут лежать [1]:
- нарушение координации глотания и перистальтики пещевода;
- недостаточная перистальтика желудка и кишечника;
- замедленная эвакуация из желудка;
- повышение постпрандиального растяжения...












