Фарматека №8 (241) / 2012
Современные подходы к лечению гепатоцеллюлярной карциномы
Хирургическое отделение опухолей печени и поджелудочной железы, НИИ клинической онкологии ФГБУ РОНЦ им. Н.Н. Блохина РАМН, Москва
В большинстве стран мира отмечается рост заболеваемости и смертности от первичных злокачественных опухолей печени, из них гепатоцеллюлярная карцинома (ГЦК) диагностируется среди 85 % пациентов. Основными ее этиологическими факторами являются вирусные гепатиты и цирроз печени. Успех в лечении ГЦК может быть достигнут только в случае диагностики заболевания на ранней стадии, поэтому всем больным групп риска 2 раза в год следует проводить скрининговое обследование. В настоящее время резекция печени остается основным методом лечения ГЦК, позволяющим надеяться на удовлетворительные отдаленные результаты. При соблюдении Миланских критериев получены наилучшие результаты хирургического лечения. Однако у большинства больных ГЦК диагностируется на более поздних стадиях заболевания. Поэтому в последнее время во многих клиниках расширились показания к хирургическому лечению ГЦК и разработаны новые стратегии лечения.
В большинстве стран мира, по данным отчетов ВОЗ, отмечается рост заболеваемости и смертности от первичных злокачественных опухолей печени, из них гепатоцеллюлярная карцинома (ГЦК) диагностируется среди 85 % пациентов. В структуре онкологической заболеваемости в мире ГЦК
занимает пятое место, а в структуре онкологической смертности – третье. Ежегодно в мире регистрируется более 600 тыс. новых случаев ГЦК и погибают от этой болезни до 1 млн человек [1]. В 2008 г. в России было выявлено 6473 случая первичного рака печени, а смертность составила 8319 случаев [2]. Соотношение числа умерших больных к вновь регистрируемым составляет 0,92, что характеризует ситуацию как крайне неблагоприятную. Наиболее изученными факторами риска развития ГЦК являются хронические гепатиты: вирусной (HBV и HСV), токсической (алкоголь, афлотоксин), метаболической (сахарный диабет, неалкогольная жировая болезнь печени, наследственный гемохроматоз) и аутоиммунной (первичный билиарный цирроз, аутоиммунные гепатиты) этиологии. Основными этиологическими факторами являются вирусные гепатиты, которые диагностируются у 50–85 % больных ГЦК. В последние годы в России отмечается рост заболеваемости вирусными гепатитами и циррозом печени (ЦП), что в будущем может сопровождаться увеличением показателей заболеваемости ГЦК.
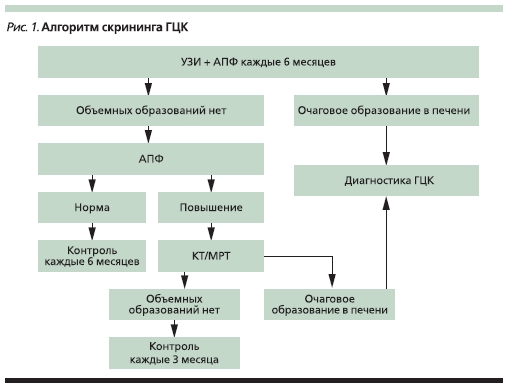
Успех при лечении ГЦК может быть достигнут только в случае диагностики заболевания на ранней (бессимптомной) стадии, поэтому всем больным групп риска следует проводить скрининговое обследование для выявления ГЦК. Около 4–12 месяцев требуется для развития опухоли от невыявляемых поражений до размера 2 см, а двукратное увеличение объема опухоли происходит в течение 2–4 месяцев [3]. Поэтому с учетом времени удвоения опухоли целесообразно проведение скрининга 2 раза в год. В плане скрининга ГЦК используют определение α1-фетопротеина (АФП)
и ультразвуковое исследование (УЗИ) печени. Алгоритм скрининга представлен на рис. 1. При выявлении объемного образования в печени либо повышения АФП диагностический алгоритм должен быть выполнен в полном объеме.
Методы диагностики ГЦК
Серологическая диагностика В настоящее время наиболее изученным опухолевым маркером является
АФП – чувствительность которого составляет 25–65 %, а специфичность –76–94 %. Специфичность теста ограничена ввиду повышения концентрации маркера у беременных женщин, детей первого года жизни (практически при любом заболевании), больных гепатитом и ЦП, эмбриональными, герминогенными опухолями. В настоящее время вместо АФП предложен набор других маркеров, таких как дез-γ-карбоксипротромбин, лециинреактивная фракция АФП, глипикан. Однако все опухолевые маркеры имеют недостатки и ни один из них не может сравниться с инструментальными методами по диагностической достоверности.
Инструментальная диагностика
УЗИ – если очаг более 1 см, чувствительность метода составляет 65–80 %, а специфичность > 90 %. Метод высокоинформативен в определении пораженных доли и сегментов печени, позволяет судить о состоянии ворот печени, инвазии опухоли в прилежащие к печени органы, обнаруживает увеличенные регионарные лимфатические узлы, асцит. Информативность метода возрастает, если применяется цветное допплеровское картирование (ЦДК), позволяющее выявлять опухолевую инфильтрацию сосудов, наличие тромбов. Эффективность оценки ухудшается при ЦП. Для решения этой задачи помимо ЦДК применяется УЗИ с контрастированием сосудов, что дает возможность уточнять вопрос о васкуляризации опухоли, взаимоотношении опухоли с афферентными и эфферентными сосудами печени. Определенную роль в УЗИ-диагностике ГЦК играет разработанная ультразвуковая семиотика ЦП (узловатость печени, замедление кровотока в ветвях воротной вены и печеночных венах, наличие и распределение варикозно расширенных вен, изменение формы пульсовой волны в печеночных венах). Интраоперационное УЗИ позволяет выявлять внутрипеченочные непальпируемые метастазы рака печени и опухолевые тромбы, идентифицировать опухолевые узлы менее 1 см при ЦП, уточнять внутрипеченочную сосудистую архитектуру. С учетом относительной безвредности и невысокой стоимости УЗИ метод является базовым в инструментальной диагностике ГЦК.
Рентгеновская компьютерная томография с контрастированием (РКТ) – чувствительность 100 % для очагов размером более 2 см, 93 % – 1–2 см, 60 % – менее 1 см; специфичность – 96 %. РКТ по сравнению с УЗИ обладает большими чувствительностью и специфичностью, особенно при диагностике опухолей диаметром менее 1 см. Особую ценность РКТ имеет для определения степени распространенности опухоли, ее четких анатомических границ и возможностей резекции. С помощью
внутривенного контрастирования РКТ позволяет дифференцировать первичный рак печени от гемангиом, узлов регенераторной гиперплазии, метастазов опухолей внепеченочных локализаций. Используется для точной диагностики тромбоза воротной вены и ее ветвей, печеночных вен. При этом можно получить трехмерное изображение и оценить взаимосвязь сосудов с о...












